Тазовое предлежание плода: как исправить ситуацию
Содержание:
Лечение низкой плаценты при беременности
К сожалению, даже при современном уровне развития медицины специального и на 100% эффективного лечения этой патологии не существует. Врачи не располагают средствами, позволяющими целенаправленно поднять плаценту, поэтому чаще всего выжидают, что она мигрирует в нормальное положение самостоятельно. Чаще всего так и происходит, но не всегда – в таких случаях пациентке назначается терапия, направленная на снижение рисков и поддержание жизнеспособности ребенка.
Лекарственная терапия. При низком расположении плаценты женщине на всем протяжении беременности необходимо принимать медикаменты следующих типов:
- спазмолитики — они снижают тонус матки и сокращают вероятность выкидыша (на ранних сроках) и преждевременных родов (на позднем этапе);
- препараты железа – с их помощью компенсируется малокровие, возникающее из-за кровотечений, и кислородное голодание плода;
- антиагреганты и вазодилататоры – препараты этого типа препятствуют образованию тромбов и расслабляют мускулатуру кровеносных сосудов, тем самым улучшая циркуляцию крови в плаценте и пуповине;
- гормональные препараты – используются при недостаточной функции эндокринных желез женщины и дефиците ее собственных половых гормонов (прогестеронов), обеспечивающих нормальное развитие плаценты.
Кесарево сечение. Оно используется только на поздних сроках беременности, когда плод уже достиг определенной стадии развития. Это крайняя мера, направленная на предотвращение обширных кровотечений из-за разрыва плаценты, возникающего во время естественных родов при полном или частичном перекрытии плацентой родового канала. Чаще всего кесарево сечение делают при сочетании этой патологии с поперечным или тазовым предлежанием плода, многоплодной беременностью и другими осложнениями.
Естественные роды при низком расположении плаценты во время беременности возможны, но проводятся при соблюдении следующих условий:
- плод должен иметь небольшие размеры и располагаться в правильной позе (головой к родовому каналу);
- нормальные размеры таза и родовых путей у пациентки, отсутствие анатомических нарушений репродуктивных органов;
- отсутствие кровотечений, свидетельствующих о наличии отслоений плаценты от маточного эндометрия;
- нормальном положении, размере и состоянии шейки матки, играющей большую роль в процессе родов.
В некоторых случаях при естественных родах с плацентарным предлежанием требуется хирургическая помощь. Задача врачей состоит в том. Чтобы максимально облегчить продвижение плода по родовым путям, уменьшить интенсивность кровотечений. Медикаментозной стимуляции родов не проводится ни при какой виде патологии, процесс должен проходить естественным путем, не создавая дополнительную нагрузку на половые органы матери.
Профилактика низкого предлежания плаценты направлена на устранение факторов, способствующих этой патологии:
- отказ от вредных привычек – курения, употребления алкоголя и наркотических веществ;
- исключение или ограничение стрессовых ситуаций на работе и в повседневной жизни;
- ограничение физической (в том числе сексуальной) активности, создающей дополнительную нагрузку на репродуктивную систему.
В целом, уровень современной медицины позволяет своевременно обнаружить плацентарное предлежание на ранних сроках вынашивания и выработать эффективную стратегию для сохранения жизни малыша. Однако, если такой возможности нет или риск для матери слишком велик, врачи рекомендуют искусственное прерывание беременности. Также шансы на успешное рождение здорового ребенка зависят от того, как строго пациентка выполняла предписания врача.
Симптомы и диагностика
Определяют позу плода на УЗИ, при посещении гинеколога для планового осмотра. Женщина может почувствовать ближе к желудку головку, а в нижней части матки толчки, интенсивное шевеление. Для подтверждения используют инструментальные и физические методики исследования.
Первичная диагностика включает в себя УЗИ скрининг. Во втором триместре с помощью методики определяют продольное или поперечное положение, предлежание. К третьему скринингу показатели меняются. Если сохраняется тазовое предлежание, применяют дополнительные способы.
Наружный осмотр. Позволяет определить высоту дна матки. В каком положении находится головка и ягодичная часть. Сердце малыша бьётся в районе пупка или выше.
Влагалищное исследование. Через матку прощупывают мягкие ткани, крестец и половые органы плода. Если предлежание смешанное, нащупывают ягодицы и стопы, когда чистое – паховую складку. При пальпации мягкой объёмной части чётко ощущают копчик и крестец. Не определяют пол малыша, чтобы не повредить половые органы.
УЗИ матки. Помогает узнать расположение ребёнка, подобрать врачебную тактику для успешного родоразрешения, укажет насколько согнута головка, как расположена пуповина и ножки. Уточняется масса малыша, отсутствие врождённых пороков.
КТГ и ЭКГ. Выявляет гипоксию, обвитие, прижатие петель пуповины. Оценивают состояние плода, наличие нарушения плацентарного кровотока, пороков сердца. Покажет амнионит – воспаление плодных оболочек, анемию.
Как перевернуть
До 30 недели гинеколог наблюдает за состояние беременной. Обязателен полноценный отдых, правильное питание, чтобы не набирать лишние килограммы, приём витаминов. Назначают средства для снижения тонуса матки для минимизации риска гипотрофии и фетоплацентарной недостаточности. Занимаются корригирующими упражнениями.
Гимнастика при ягодичном предлежании плода помогает максимально расслабить мускулатуру матки и таза. Ребёнок сможет самостоятельно принять головное положение. В сочетании с дыхательными эффективность составляет 75%, переворачивается на первой неделе занятий.
Противопоказаны упражнения при ягодичном предлежании плода, если имеются заболевания сердца, сосудов, почек и печени. Не рекомендуется физическая нагрузка при рубцах на матке кесаревом сечении в анамнезе, при угрозе преждевременных родов. Противопоказан гимнастика, когда из влагалища выделяется водянистая или кровянистая жидкость.
Как перевернуть плод при ягодичном предлежании:
- гимнастика;
- плавание в бассейне;
- акушерское переворачивание;
- психологическое воздействие.
Естественным способом принимают положение дети у 70% повторнородящих и у 30% беременных впервые. Если до 35–36 недели ребёнок не перевернулся головой к выходу, это значит, что ягодичное предлежание плода останется до родов.
Занятия начинаются с разминки. Несколько минут ходят обычным шагом, на пятках и носках. Выполняют вращения, поднимают, опускают руки, колени сбоку от живота.
Упражнение 1. Стойка прямо, руки вдоль туловища. Вдыхают, поднимаются на носочки и разводят руки, прогибая спину. Выдыхают, принимают первоначальную позицию. Выполняют 5 раз медленно.
Упражнение 2. Лёжа на полу, расслабиться. Следить, чтобы колени, таз и плечи находились на одном уровне. Подложить под туловище несколько подушек. Остаются в таком положении на 30–40 секунд. Выполняют на пустой желудок.
Упражнение 3. Стоя на коленях на мягком коврике, делать наклоны головой вниз. Выгибать спину, медленно дышать. На выдохе вернуться в исходное положение. Прогнуться в пояснице, голову вверх.
Упражнение 4. Принять положение на полу на спине. Ноги разведены и стоят близко к телу. Руки расслаблены, лежат вдоль тела. На вдохе приподнять спину и таз. Вернуться в исходное положение. Выпрямить ноги, вдохнуть и втянуть живот. Возвратиться в первоначальную позицию. Выполнять медленно 5–7 раз.
С разрешения гинеколога занятия начинают в 30 недель. Совмещают с правильным питанием, прогулками. Физически нагрузки можно проводить при отсутствии угрозы прерывания беременности.
Если до 35 недели такие средства не помогли, понадобится акушерское переворачивание. Его называют методом Архангельского. Наружный способ применяют исключительно в больнице. Проверяют достаточность количества околоплодных вод. Процедуру проводят с использованием УЗИ.
Контролируют сердечную деятельность малыша до начала процесса и после него с помощью КТГ
Основой метода выступает плавное одновременное осторожное перемещение головки и ягодиц плода. Ожидаемый результат получается в 6 случаях из 10
Противопоказан метод при угрозе выкидыша, если у женщины узкий таз, первые роды происходят после 30 лет.
Сюда относится поздний гестоз и маленькая подвижность эмбриона. Нельзя использовать метод при анатомических пороках. Увеличивается риск отслоения плаценты, обвития, асфиксии. Может возникнуть разрыв матки и травмирование малыша.
КЛАССИЧЕСКОЕ РУЧНОЕ ПОСОБИЕ ПРИ ТАЗОВОМ ПРЕДЛЕЖАНИИ ПЛОДА
Классическое ручное пособие при тазовом предлежании плодазаключается в выведении ручек и головки во втором периоде родов.
Показанием к
ручному пособию является задержка рождения ручек и головки, которая
находится в полости малого таза. Если после рождения туловища до нижних
углов лопатки не произошло рождение ребенка, в течении 2-3 мин, то
приступают к ручному пособию.
Методика. Сначала
освобождают ручки, а затем головку плода. Ручки начинают освобождать
после рождения туловища плода до угла лопатки обращенной кзади. Первой
освобождают ручку, обращенную кзади (к промежности), так как только в
этом отделе родовых путей акушер может ввести руку и достичь локтевого
сгиба ручки плода (рис. 12.11).
• Каждая ручка плода выводится одноименной рукой акушера — правая ручка — правой, левая ручка — левой.
• Первой всегда освобождается ручка, обращенная кзади.
•
Для освобождения обращенной кпереди ручки туловище плода поворачивают
так, чтобы вторая ручка находилась со стороны промежности.
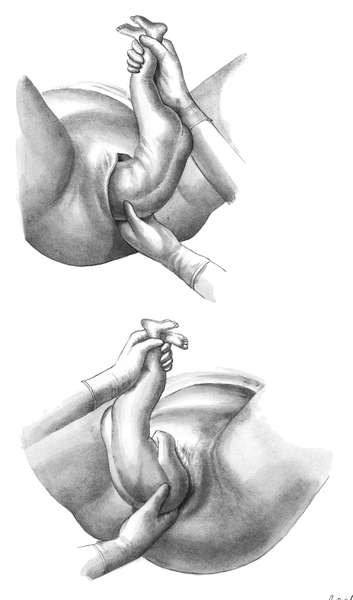 Рис.
Рис.
12.11. Ручное пособие при тазовом предлежании.А — освобождение нижней
левой ручки. Туловище плода отведено к противоположному паху матери; Б —
Освобождение второй (правой) ручки после поворота туловища на 180°
Освобождение
ручек проводят при расположении туловища плода в прямом размере. При
первой позиции левой рукой (см. рис. 12.11) берут за голеностопные
суставы ножек и туловище плода размещают параллельно правому паховому
сгибу матери. Правой рукой входят со стороны промежности в родовые пути и
доходят до локтевого сгиба ручки плода. Умывательным движением (перед
личиком) извлекают ручку. При этом следует избегать сильного давления на
плечевую кость и предплечье из-за опасности их повреждения. Ручка,
обращенная кпереди, иногда рождается сама. Если этого не происходит, то
плод следует повернуть на 180°так, чтобы оставшаяся ручка
была бы обращена к промежности
Для этого двумя руками обхватывают
грудку плода (большие пальцы расположены на спинке) и осторожно
поворачивают плод так, чтобы спинка прошла под лоном. С целью облегчения
такого сложного движения плод следует слегка подтолкнуть вверх, внутрь
матки
Для освобождения второй ручки туловищу плода вновь придается
положение, параллельное паховому сгибу матери, и ручка извлекается за
локтевой сгиб перед личиком плода (умывательное движение).
УЗИ в 3 триместре беременности (3 скрининг)
3 скрининг при беременности проводится на сроке 30–34 недель для оценки роста и развития плода и диагностики поздно манифестирующих ВПР.
Показатели, которые подлежат исследованию:
- предлежание плода (головное – оптимальный вариант; тазовое или поперечное может стать причиной кесарева сечения);
- фетометрия плода (вес, размер конечностей, окружность головы, строение внутренних органов и др.);
- наличие обвития пуповиной;
- плацента (локализация, структура, степень зрелости);
- оценка состояния матки и родовых путей.
В современной УЗИ диагностике существует еще 2 вида исследования, которые дают наиболее полную картину о состоянии плода:
– УЗДГ (ультразвуковая допплерография маточно – плацентарного кровотока) – при проведении оценивается кровоток в маточный артериях и артериях пуповины и СМА плода . Исследование позволяет выявить патологию плаценты (отслойку) и оценить состояние гипоксии (недостатка кислорода) плода. Проводится в 3 триместре по показаниям.
– ЭХО – КГ (УЗИ сердца плода) – исследование позволяет вовремя выявить врожденные пороки сердца малыша. Проводится во 2 триместре беременности, начиная с 20 недели. Данное УЗИ назначается так же дополнительно по показаниям.
Безопасно ли УЗИ исследование при беременности?
Исследование в стандартном двухмерном режиме абсолютно безопасно для плода и будущей мамы, его можно проводить столько раз, сколько назначит Ваш акушер – гинеколог. Вопрос лишь в сроках проведения, ведь неспроста существуют определенные недели беременности, в которые рекомендуется проходить обследование.
Таким образом, хочется отметить, что пренатальный УЗИ скрининг – важный и безопасный этап диагностики при беременности, который даст информацию о состоянии будущего малыша и поможет вовремя выявить отклонения от нормы.
Все виды УЗИ исследований вы можете пройти в нашей клинике «МедМикс Плюс» на аппарате экспертного класса Voluson (GE Heathcare США).
Как перевернуть малыша
Что делать при тазовом предлежании плода? Обычно, если к 34 неделе малыш все еще находится головкой вверх? Вы можете начать выполнять специальные упражнения, рекомендованные при тазовом предлежании плода. Выполнять их нужно регулярно, чередуя друг с другом:
- Самое простое из них – переворот мамочки с бока на бок. Для этого лягте на твердую, ровную поверхность. Выполнять гимнастику можно на полу. В течение 1 минуты нужно сделать 3-4 переворота через спину. Время выполнения переворотов – около 10 минут. Этот и другие комплексы нужно выполнять ежедневно по несколько раз в сутки. Обычно достаточно недели, чтобы плод принял правильное положение в матке;
- Исходное положение: стоя на четвереньках. Далее нужно согнуть локти и опустить голову на руки. При этом таз следует максимально поднять вверх. В таком положении нужно постараться зафиксировать тело;
Оптимальное время нахождения в этом положении – не менее 5 минут, но, если вы пока не можете так долго простоять, то выполнять нужно до тех пор, пока не почувствуете жжение в мышцах или просто усталость. Но со временем стараться увеличить продолжительность.
Исходное положение аналогичное второму упражнению. Стоя на четвереньках, нужно голову наклонить максимально низко. На вдохе максимально округлить спину. На выдохе, спину нужно прогнуть в пояснице, а голову поднять вверх;
Лечь на пол, согнув колени. Под таз подложить подушки таким образом, чтобы он приподнялся примерно на 30-40 см
Важно, чтобы плечи, колени и таз были на одной линии. Задержаться на 5-10 минут
Повторить это упражнение несколько раз в день;
Лягте удобно на спину, согните ноги и немного их расставьте, хорошо упираясь стопами в пол. Руки вытянуть вдоль туловища и максимально расслабить. На вдохе нужно как можно выше поднять таз и спину, опираясь в это время на плечи и стопы. Делая глубокий выдох, вернитесь в первоначальное положение;
Важно, чтобы мышцы ягодиц и промежности все время были максимально напряжены. Повторять такое упражнение нужно 5-7 раз
Исходное положение: стоя с выпрямленной спиной, ноги при этом должны быть на ширине плеч. Поднимаясь на носочки, руки нужно развести в стороны. Делая выдох, постарайтесь сильно прогнуть спину. Далее: принять исходное положение на выдохе. Повторить это упражнение 5 раз.
Обратите внимание, что выполнять зарядку после еды не рекомендуется. Но, гимнастика при тазовом предлежании плода – не единственный способ перевернуть малыша
Не менее важно правильно питаться и регулярно гулять
Но, гимнастика при тазовом предлежании плода – не единственный способ перевернуть малыша
Не менее важно правильно питаться и регулярно гулять
Как видите, страшного в тазовом предлежании абсолютно ничего нет. У малыша еще достаточно времени, чтобы принять правильное положение в матке. Если же к 32 неделе этого не произошло, вы можете попытаться сделать это самостоятельно, используя описанные выше упражнения.
При этом очень важно разговаривать с малышом и просить его помочь вам. Это кажется невероятным, но работает и ребенок переворачивается правильно даже перед самыми родами
- Подготовка шейки матки к родам
- Как правильно тужиться
- Как избежать разрывов при родах
ВЕДЕНИЕ БЕРЕМЕННОСТИ И РОДОВ ПРИ ТАЗОВЫХ ПРЕДЛЕЖАНИЯХ ПЛОДА
Беременные
с тазовым предлежанием до 28-30 нед нуждаются только в выжидательном
наблюдении, поскольку у большинства (у 70% повторнородящих и у 30%
первородящих) происходит спонтанный поворот плода на головку. С 30 нед
беременности рекомендуют упражнения, направленные на изменение тазового
предлежания в головное. Беременная, лежащая на кушетке, попеременно
поворачивается на правый и левый бок и лежит на каждом из них по 10 мин.
Процедуру повторяют 3-4 раза 3 раза в день. Поворот плода на головку
может произойти в течение 1-й недели.
При
использовании гимнастических упражнений повышается тонус мышц передней
брюшной стенки и матки в результате раздражения барорецепторов матки.
Одновременно происходит раздражение вестибулярного аппарата плода.
Исправить
предлежание позволяет наружный профилактический поворот плода на
головку под контролем УЗИ. В настоящее время рекомендуется проводить его
в 38 нед беременности в условиях стационара с учетом противопоказаний и
осложнений. Для проведения наружного поворота обязательно применяют
b-миметики с целью снижения тонуса матки и проводят кардиомониторинг
плода до поворота и в течение 1 ч после его выполнения.
Метод
родоразрешения при тазовом предлежании должен быть определен до родов. С
учетом этого целесообразна госпитализация беременных с тазовым
предлежанием в стационар при сроке 39 нед. Стационар должен быть
обеспечен хорошо подготовленными кадрами, оснащен современным
оборудованием, иметь круглосуточную анестезиологическую и реанимационную
службы.
При тазовом предлежании родоразрешение возможно как с применением кесарева сечения, так и через естественные родовые пути.
Прогноз
Перинатальная смертность при Т. п. п. в среднем равна 80 —120 ‰. Интра- и постнатальная смертность при использовании ручного пособия колеблется от 33 до 92 ‰, при извлечении плода — от 200 до 250 ‰, т. е. почти каждый четвертый ребенок погибает.
Детей, рожденных в тазовом предлежании, следует относить к группе высокого риска, т. к. перинатальная смертность (см.) при этой патологии в 3—5 раз выше, чем при родах в затылочном предлежании. Для оказания новорожденным реанимационной помощи желательно присутствие во время родов не только акушера и анестезиолога, но и педиатра (неонатолога)
При совместном осмотре оценивается состояние новорожденного, особое внимание уделяется выявлению признаков внутричерепной травмы, нарушения мозгового кровообращения. В 20— 22,5% случаев у новорожденных имеется дисплазия тазобедренных суставов, в два раза чаще наблюдается нарушение неврол
статуса и задержка моторного развития.
Материнская смертность (см.) при Т. п. п. связана с теми же причинами, что и при головном предлежании (см. Роды).
Причины тазового предлежания
Тазовому предлежанию способствуют самые различные факторы:
-
аномальная форма таза (например, его сужение);
-
пороки развития матки;
-
образование миоматозных узлов в нижнем сегменте матки;
-
чрезмерная подвижность плода;
-
избыточное или недостаточное количество околоплодных вод;
-
короткая пуповина;
-
дискоординация родовой деятельности, приводящая к перераспределению тонуса мышечного слоя матки;
-
аномалии развития черепа ребёнка;
-
недоношенность плода.
Для акушеров каждый случай тазового предлежания – настоящая проверка на профессионализм. Ведение беременности и помощь в родах при таком положении плода требует особого внимания, так как процесс сопряжён с повышенным риском осложнений.
18 неделя беременности нет шевелений третья беременность

Беременность – это удивительный период в жизни каждой женщины. И любая будущая мама с нетерпением ожидает момента, когда она почувствует первые шевеления своего малыша. Но что делать, если и на 19 неделе плод не шевелится? Опасно ли это?
Итак, пошла 19 неделя беременности. Нет шевелений на этом сроке? Многие будущие мамочки начинают переживать по этому поводу и непременно отправляются к врачу с вопросом «19 недель, не чувствую шевелений».
Но любой опытный гинеколог скажет, что каждая женщина индивидуальна и нельзя точно сказать, на каком именно сроке она почувствует первые шевеления плода. Наступление этого момента зависит от множества факторов и особенностей.
И если в 19 недель ребёнок не шевелится, то это вариант нормы.
Вообще, обычно первородящие женщины начинают ощущать первые отчётливые толчки примерно в 20 недель, а повторнородящие – в 18. Но стоит повторить, что всё сугубо индивидуально. И если одна женщина, беременная впервые, ощутила движения в 17 недель, а другая до сих пор не ощущает шевеления ребёнка на 19 неделе, то паниковать не стоит.
Например, если будущая мама «в теле» и имеет довольно аппетитные формы, то жировая прослойка её толще, нежели у стройных дам. А это значит, что эта прослойка будет заглушать движения плода, так что полные беременные начинают ощущать первые шевеления на более поздних сроках, а худенькие – гораздо раньше.
Кроме того, если плодное яйцо закрепилось на задней стенке матки, то в таком случае толчки также будут ощущаться гораздо позже, нежели в том случае, если яйцо закреплено на передней стенке. Ещё одни распространённый повод для переживаний – это мало шевелений. Возможно, редкие шевеления являются следствием того, что малыш не очень активный.
Почему женщина не чувствует шевелений?
Теперь следует рассмотреть ситуацию,
Источник
Беременность 17-18 недель — это время, когда происходит интенсивное развитие и рост плода
Однако оно таит в себе и определенные опасности, поэтому будущей мамочке следует быть крайне осторожной и внимательно относиться к своему здоровью и к изменениям в организме, а также ощущениям, связанным с малышом
Развитие плода
На вопрос о том, как выглядит беременность 17 недель на УЗИ, можно сказать, что это маленький человек, который может сосать пальчик или чесать щечку.
А если говорить фактами, то с этого времени у малыша начинает работать своя иммунная система, его организм начинает продуцировать интерферон и иммуноглобулин.
Это значит, что ребеночку уже не опасны мамины инфекции, хотя, естественно, болеть ей нежелательно, по причинам, о которых речь пойдет ниже. Кроме того, в организме плода происходят следующие изменения:
Размеры плода на 17-й неделе
Расстояние от копчика будущего младенца до темечка достигает 13 см, а его вес — 140 г. Чтобы легче было себе представить, скажем, что плод по размерам соответствует ладони взрослого мужчины.
Что чувствует малыш
Когда наступает 17 неделя беременности, ощущения усиливаются не только у мамы, но и у ребеночка. В частности, он уже слышит даже негромкие звуки, узнает голоса членов семьи, на него оказывают влияние ваши эмоции и настроение. Таким образом, вы должны стараться избегать стрессов, чтобы не волновать малыша.
С этого возраста следует начинать и активное общение с ребенком, которому можно и нужно петь песенки, разговаривать с ним, а также включать веселую или успокаивающую музыку
В этот период важно, чтобы будущий папа также не оставался в стороне, ведь в таком случае младенец станет узнавать его голос еще до рождения
17 неделя беременности: ощущения
ИсточникИсточник
На восемнадцатой неделе беременности лежачее положение может доставлять Вам некоторый дискомфорт, так как увеличивающаяся матка занимает в брюшной полости всё больше места. Подушки могут решить эту проблему.
Как правило, помогает приподнятое положение ног, сон на боку с упором под спину. Здесь всё, в общем-то, зависит от Вашей фантазии. Универсальной позы для сна не существует – надеемся, Вы быстро найдете позу, которая обеспечит Вам максимально комфортный отдых.
Своими достижениями, к слову, можно и нужно делиться с «коллегами» – возможно, позы подойдут и им.
УЗИ на восемнадцатой неделе беременности
Дискомфорт может появиться и в области таза. Для этого советуем делать гимнастику до занятия лежачего положения. И не стесняйтесь часто посещать туалет – это избавит Вас от неприятных ощущений. Будущий ребенок
Длина малыша от макушки до пяточек составляет уже более 20 см, а вес – около 200 граммов. На восемнадцатой неделе идет активное формирование костей. Фаланги пальцев на руках и ногах уже окрепли, а на их коже появился уникальный узор – отпечатки пальцев!
Послеродовый период
Послеродовый период после таких родов мало чем отличается от аналогичного периода при непатологических родах. Женщине не стоит бояться, что она дольше времени проведет в постели или не сможет заботиться о новорожденном. Если не возникло осложнений, не открылось кровотечения, то из родзала новоиспеченную маму переводят в палату, где она сможет отдохнуть, а ребенка направляют в детское отделение, где к нему будет особое отношение.
Всех малышей, которые появились на свет ножками или попой вперед, даже если видимых осложнений в родах не возникло, более внимательно наблюдают неврологи, ведь некоторые последствия патологических родов могут иметь достаточно отдаленный характер. Не исключено, что на кормление такого малыша принесут позже, чем других детей, часто малышам после рождения нижней частью тела вперед требуется реанимационная поддержка.
Такие новорожденные нуждаются в диспансерном наблюдении врача-невролога до достижения ими трехлетнего возраста.


Роды. К чему готовиться?
Независимо от того, какой метод родоразрешения выбран, беременная с тазовым предлежанием плода направляется в стационар планово в сроке после 38 недель без признаков родовой деятельности.
Естественные роды
Существует ряд условий, сочетание которых позволяет специалистам сделать выбор в пользу естественного родоразрешения при тазовом предлежании:
- беременность доношенная;
- размеры таза соответствуют размерам плода (клинически нормальный таз);
- шейка матки зрелая.
При выборе в пользу естественных родов женщина будет находиться под наблюдением специалистов до начала родовой деятельности, что позволит избежать таких грозных состояний, которые развиваются при стремительном излитии околоплодных вод (что часто встречается при тазовых предлежаниях), как выпадение частей плода и петель пуповины.
При головном предлежании после вскрытия плодного пузыря изливается небольшое количество вод (передние воды), после чего головка опускается ниже, окаймлённая со всех сторон мягкими тканями родовых путей, и перекрывает дальнейшее излитие вод. Окончательное их излитие происходит вслед за рождение малыша (задние воды).
При тазовом предлежании деления околоплодных вод на передние и задние нет, т.к., если представить это просто, мягкие ткани родового канала не могут плотно охватить ягодицы и ножки ввиду их неудобной для этого формы. Это значит, что при вскрытии плодных оболочек вся имеющаяся жидкость устремляется наружу одномоментно, увлекая с собой пуповину и даже конечности.
Учитывая все вышесказанное, при тазовом предлежании целесообразнее выполнять в условиях стационара амниотомию, когда после прокола плодных оболочек доктор, не извлекая руку, выпускает воды медленно, препятствуя развитию ненужных ситуаций.
Осложнения в родах
Негативные последствия таковы:
- после быстрого излития околоплодных вод возможно выпадение петель пуповины, которое встречается, по статистике в 5 раз чаще, чем при головном предлежании;
- после 36-й недели гестации при тазовом предлежании процент преждевременного и раннего излития околоплодных вод выше, чем в те же сроки при головном предлежании (25% и 15% соответственно);
- удлинение первого и второго периода родов по причине развития первичной слабости родовой деятельности;
- нарушение микроциркуляции в сосудах матки и плаценты;
- сдавление пуповины при прохождении через родовые пути головки плода и развитие тяжёлой гипоксии со всеми вытекающими последствиями;
- травмирование в родах плода;
- травмы мягких тканей половых органов у мамы;
- гипотонические кровотечения в послеродовом периоде.
Биомеханизм родов при тазовом предлежании сложен и зависит от вида предлежания и степени сгибания-разгибания головки. Весь процесс требует максимальной внимательности от медицинских работников. Поскольку тазовый конец меньше головного, во время родов могут возникнуть определённые осложнения. Работа акушеров направлена на их предупреждение.
Одна из основных задач – не допустить стремительного рождения нижних конечностей и ягодиц, чтобы родовой канал смог подготовиться к рождению более крупной головки. При быстром рождении малыша до пояса возможно запрокидывание ручек кверху, что также осложнит дальнейший процесс рождения.
Поэтому до определённого момента ребёнка «придерживают», направляют, а после рождения нижней части применяют особые приёмы для низведения ручек и рождения головки. Как только рождается нижняя часть, процесс максимально ускоряется, т.к. возникает большой риск сдавления пуповины между головкой плода и костями таза мамы и гибели в результате гипоксии.

Когда лучше кесарево?
При поступлении в стационар для кесарева сечения плановая госпитализация нужна для подготовки беременной к операции, коррекции имеющихся патологических состояний, стабилизации хронических заболеваний, беседы с анестезиологом и выбора метода анестезии.
Показания к оперативному родоразрешению у первородящих:
- переношенная беременность;
- доношенная беременность, но неготовые родовые пути;
- возраст беременной старше 30;
- вес плода более 3600 и менее 2000 (особенно, если плод мужского пола);
- преждевременное излитие вод при неготовой шейке;
- смешанное ягодичное или ножное предлежание;
- слабость родовой деятельности.
Показания к оперативному родоразрешению у повторнородящих:
- переношенная беременность + неподготовленные родовые пути;
- преждевременное излитие вод + неподготовленные родовые пути;
- вес плода менее 2000 и более 3600;
- ножное предлежание плода;
- травматизация или гибель плода при предыдущих беременностях и родах.

Причины низкой плаценты при беременности
Расположение данного органа определяется тем, где плодное яйцо прикрепится к эндометрию матки. Именно там будет располагаться место формирования плаценты, и повлиять на это на данном этапе развития медицины невозможно. В то же время можно выделить несколько факторов, которые прямо или косвенно способствуют появлению такой аномалии:
- Анатомические аномалии матки. Форма этого органа напрямую влияет на то, куда «приплывет» плодное яйцо. Если у женщины имеются врожденные или приобретенные (например, после операции) нарушения анатомического строения матки, то шансы на низкую плацентацию существенно возрастают. К этой же категории можно отнести истмико-цервикальную недостаточность, заключающуюся в ослаблении мышц маточной шейки, которая не способна выдерживать внутриматочное давление.
- Повреждения эндометрия. Это нарушения строения слизистой оболочки матки, возникшие из-за инфекций, выскабливания при абортах, тяжелых родов, кесарева сечения и т. д. Также частой причиной низкой плацентации является эндометриоз (воспаление эндометрия), доброкачественные и злокачественные опухолевые образования, которые нарушают функционирование этого слоя.
- Плодный фактор. Закрепление оплодотворенного яйца в эндометрии осуществляется из-за ферментов, вырабатываемых эмбриональными оболочками. Иногда эта функция нарушается, и эмбрион опускается из фаллопиевой трубы слишком низко, внедряясь в слизистую в нижней части матки. Такие ситуации особенно часто возникают при гормональных или эндокринных нарушениях у женщины, воспалительных процессов в яичниках, маточных придатках и трубах.
- Повторные роды. Замечено, что с каждой последующей беременностью риск предлежания плаценты возрастает, особенно если предыдущая была осложненной. Вероятно, это связано с повреждением матки или эндометрия, а также с гормональными изменениями, которые происходят у женщин с возрастом.
К другим факторам, способствующим низкому расположению плаценты при беременности, относятся генетическая предрасположенность, избыточный вес, курение, употребление алкоголя и другие вредные привычки. Их наличие у женщины дает основания отнести ее к группе риска даже если патологии еще не выявлено и назначить специальный уход, более тщательные наблюдения за состоянием беременности.






