Неонатальный скрининг новорожденных: врожденные заболевания и тактики ведения больных детей
Содержание:
Сроки и условия проведения неонатального скрининга новорожденных
Исследование выполнятся в родильном доме на четвертый день жизни у доношенного ребенка, у недоношенного малыша — на седьмой или позднее. При тестировании на более ранних сроках возможно получение ложноположительных или ложноотрицательных результатов.
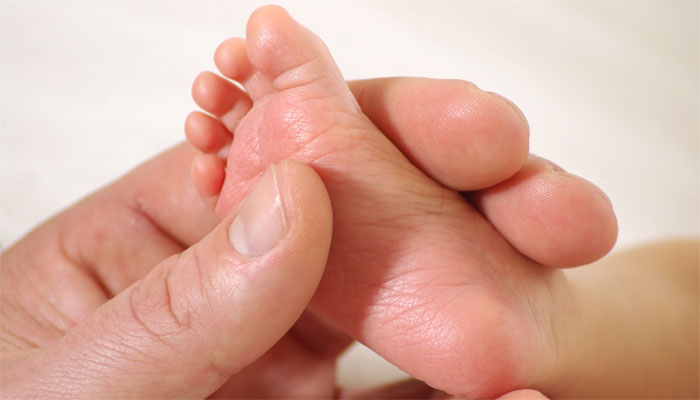
Набирается капелька крови из пятки малыша до кормления утром натощак либо чрез три часа после любого очередного кормления. Затем кровь наносится на тестовые бланки (фильтровальную бумагу) на область специальных кружочков, пропитанных специальным веществом.
Иногда скрининг не проводится в родильном доме — например, при выписке из стационара ранее четвертых суток жизни ребенка. Вам на руки выдается заполненный тест-бланк для забора крови, а в обменной карте указывается, что кровь на скрининг не взята. Набор крови проводится на участке согласно рекомендованным срокам.
Как расцениваются итоги исследования?
Результаты можно узнать в поликлинике по месту жительства через 10 дней после забора анализа.
Ребенок здоров при отрицательных результатах тестирования. Обычно родителей об этом не извещают. Наблюдение за ребенком проводится по возрасту согласно рекомендованным срокам в плановом порядке.
Положительный или сомнительный результат не всегда означает, что ребенок болен.
Скрининг — лишь расчет вероятного риска наличия недуга у крохи. Для уточнения диагноза проводится повторный забор крови. При вновь повышенных показателях ребенка с родителями направляют в медико-генетическую консультацию для тщательного и детального обследования.
Как и когда проводится аудиометрия?
Исследование выполняет отоларинголог (ЛОР-врач) при помощи аудиометра в родильном доме или поликлинике в первые дни жизни ребенка. Если малыш спокойный, то тестирование обычно занимает всего несколько минут. Результат вы получите сразу после его завершения.
Варианты проведения исследования
* В наружный слуховой проход ребенка вводится небольшой микрофон и подается звуковой сигнал, который улавливают клетки в ухе малыша и отправляют ответный сигнал (эхо). При отсутствии проблем со слухом эхо улавливается прибором.
* Малышу надеваются наушники, а к голове прикрепляются электроды. Через наушники подается звуковой сигнал в наружный слуховой проход, активизирующий участки головного мозга, которые отвечают за слух. Их электрическую активность улавливают электроды и передают прибору.
Выявление отклонений на аудиометрии вовсе не означает, что у малыша обязательно имеются проблемы со слухом. Возможно, результаты исследования были искажены из-за того, что кроха во время тестирования был беспокойным, плакал или двигался.
При неудовлетворительном результате аудиометрии в первые дни жизни малыша исследование проводится повторно немного позднее: обычно в месячном возрасте.
Как видите, возможности неонатального скрининга довольно большие, что позволяет рано выявить недуг и назначить лечение.
В следующем материале — описание наиболее часто встречающихся наследственных заболеваний, выявляемых при помощи «пяточного теста»: Неонатальный скрининг: описание основных заболеваний и тактики ведения больных детей
врач-ординатор детского отделения
фото: http://globallookpress.com/
Ложные результаты
Скрининг новорожденных, как и любое другое исследование, может в некоторых случаях давать некорректные результаты. Происходит это, в основном, из-за того, что:
- новорожденный кушал меньше чем за три часа до взятия крови;
- проба был проведена ранее, чем на четвертые сутки;
- ошибка была допущена при взятии пробы или обработке результатов;
- по какой-то причине пробу взяли не на бумагу, а в обычную мензурку;
Данные анализов могут быть как ложноположительными, так и ложноотрицательными. Получение положительного результата проверяется при повторном исследовании. С ложноотрицательными сложнее. Признаки, свидетельствующие о заболевании, могут появиться намного позднее, и время для коррекции и лечения может быть упущено.
На каких сроках проводятся скрининги
Первый скрининг при беременности проводят между 11-й и 13-й неделями. Нет смысла проходить это обследование ранее: до 11-й недели беременности многие показатели практически не поддаются определению.
Биохимический анализ крови и УЗИ проводятся в разное время.
Биохимический анализ крови лучше всего проводить с начала 16 недели до середины 18 недели. С 19 недели беременности, начинается активная синтезация гормонов плацентой и печенью будущего ребенка. Это может исказить результаты.
Лучший период времени для второго УЗИ — 19-21 неделя. В это время хорошо просматриваются анатомическое строение плода, выявляются пороки развития, несовместимые с жизнью. На данном сроке еще возможно прерывание беременности.
При высоком риске трисомии, на данном сроке еще есть время, чтобы провести амниоцентез (получить клетки плода и околоплодных вод) и посчитать количество хромосом.
Механизмы проведения обследования
Перед отправкой мамы и ребенка домой из роддома, у малыша берут анализ на выявления наследственных и врожденных заболеваний. Забор крови делают из пятки на специальную бумагу (тест-бланк). Пять кровяных отпечатков высушивают и отправляют в лабораторию на диагностику.

При обнаружении каких-либо отклонений от нормы, о результатах скрининга сообщают родителям и приглашают на повторное обследование, чтобы окончательно удостовериться в диагнозе и при необходимости провести ряд дополнительных анализов. Скрининг – это быстрый способ выявления патологий на ранних этапах жизни ребенка.
Если повторных пяточный тест подтвердил предыдущий результат, родителей ребенка приглашают на консультацию к врачу-генетику, который в свою очередь после детальной беседы, даст направления к более узким специалистам. Ребенку будут сделать дополнительные необходимые анализы и назначено лечение.
Дополнительная (специальная) диагностика у новорожденных
- Необходимость проведения, при исследовании брюшной полости, дополнительного УЗИ почек грудным детям устанавливает врач. Эту процедуру, при показаниях, можно проводить до достижения малышом возраста в один месяц жизни. У новорожденных встречается врожденный гидронефроз одной из почек различной степени тяжести. Он требует, как правило, хирургического лечения. Отдельно от брюшной полости назначается скрининг желудка малышу в 1-й или 2-й месяц жизни при постоянных сильных срыгиваниях и снижении веса, для исключения врожденного пилоростеноза. Такая патология исправляется немедленным хирургическим вмешательством.
- Скрининговое УЗИ сердца является одной из важнейших методик исследования, которое в течение 1 года жизни показано каждому ребенку. При необходимости, оно может быть назначено новорожденному. Данный вид обследования дает самую достоверную информацию о состоянии клапанов и сосудов, изменении в оболочках сердца, наличии пороков и аномалий развития.
- Скрининговое УЗИ шейного отдела позвоночника назначают ребенку до 3-х месяцев, если есть подозрения на родовую травму, при мышечной кривошее. У новорожденного шейные позвонки еще не окостенели и имеют хрящевую структуру. При своевременном лечении возможно сведение негативных последствий к минимуму.
- УЗИ скрининг мошонки у мальчиков или органов малого таза у девочек проводится, при необходимости, в любом возрасте. Малышам мужского пола процедура назначается при отсутствии яичка в мошонке, при возникновении водянки яичек, с целью принятия решения о необходимости оперативного вмешательства. Девочкам УЗИ делается при генетической патологии, а также для обнаружения врожденного отсутствия матки и яичников.
- Не является скрининговым УЗИ обследование вилочковой железы, однако, может назначаться младенцам до года при сильном диатезе, выраженном дисбактериозе и других нарушениях иммунной системы.
Какое еще УЗИ малышам 1 года жизни понадобится, определят во время обследования соответствующие специалисты.
Что показывает
Скрининг на наследственные заболевания проводится натощак. Медицинская сестра делает маленький прокол глубиной до 2 мм и берет несколько капель крови из пяточки у новорожденного. Промокает кровью бланк в пяти точках – кружках. На документе обязательно указывает фамилию, дату и время рождения младенца, информацию о здоровье. Бланк вкладывает в конверт и отправляет в генетическую лабораторию.
Пять кружков, на которые попадает кровь, соответствуют следующим наследственным заболеваниям:
- Фенилкетонурия. Заболевание, характеризующееся изменениями 12-й хромосомы и связанное с нарушением выработки фермента, расщепляющего фенилаланин. Данная аминокислота поступает в организм с продуктами, богатыми белками. В результате нарушенного обмена веществ, аминокислота и образующиеся токсины накапливаются в тканях, поражают центральную нервную систему и вызывают слабоумие. Другое название патологии – фенилпировиноградная олигофрения. Заболевание при соблюдении диеты не вызывает тяжелых последствий. Она исключает белковую пищу, основывается на фруктах, овощах крахмалосодержащих продуктах, растительного масла.
- Гипотиреоз. Патологию связывают с дефицитом гормонов щитовидной железы, в результате чего происходит задержка развития ребенка. Гормональная недостаточность оказывает негативное влияние на ЦНС. Вовремя обнаруженная патология позволяет вовремя принять меры и предотвратить у малыша нарушения психического развития, заболеваний сердца и других органов. В некоторых случаях у новорожденного диагностируется транзиторный гипотиреоз, который со временем проходит самостоятельно.
- Галактоземия. Болезнь связывают с дефицитом фермента, необходимого для превращения галактозы в глюкозу. Этот моносахарид поступает в организм в составе молочных продуктов. В основе терапии – безлактозная диета. Отсутствие лечения приводит к смерти 75% малышей. Несвоевременно начатое лечение приводит к поражениям головного мозга, печени, других органов.
- Адреногенитальный синдром. В результате мутации нарушается синтез гормонов надпочечниками. В организме снижается уровень альдостерона и кортизола, значительно повышается количество андрогенов. Как следствие, нарушается развитие половых органов, функционирование почек и головного мозга.
- Муковисцидоз. Заболевание возникает при изменении гена, контролирующего механизм выработки секретов. Все биологически активные жидкости загустевают и приводят к тяжелым патологиям. Ребенок не может дышать, не способен сходить в туалет. Лечение включает специальные ферменты, диету, лекарственные препараты.
Виды
Дополнительно к генетическому анализу новорожденных проводят другие исследования. Частично их проводят в роддоме, частично – в поликлинике в течение 1 месяца от рождения.
Ультразвуковое исследование включает обследование головного мозга (нейросонографию), внутренних органов и области таза. Нейросонография позволяет выявить отеки, признаки высокого давления, гематомы, кисты в головном мозге, кривошею, кровоизлияния.
На УЗИ внутренних органов проверяют сформированность желудка, печени, почек, кишечника, желчного пузыря. Исследование тазовой области позволяет определить симптомы неправильного формирования тазобедренного сустава. Дополнительно проводится УЗД сердца.
Аудиологический скрининг направлен на проверку слуха новорожденного. В ушко вставляют похожий на наушник акустический зонд с микрофоном. Специальный аппарат подает сигнал и улавливает колебания клеток улитки. При обнаружении риска тугоухости повторное исследование проводится в 3 месяца и затем в 2 года.
Офтальмологическое обследование связано с проверкой развития и повреждений глаза, сетчатки, особенностей хрусталика.
Кто может проводить скрининг?
Скрининг может выполнить врач или медицинская сестра в отделении новорождённых .
Кроме того, помимо данных пульсоксиметрии необходимо оценить общее состояние ребёнка, цвет кожных покровов, частоту дыхания и сердцебиения, провести аускультацию сердца, оценить пульс. При асимметрии пульса показано измерение артериального давления на руках и ногах ребёнка .
Если скрининг не был проведён в роддоме, то при первом посещении педиатра разумно это сделать. Если критический порок не проявился в первые сутки жизни ребёнка — но по факту имеется — высоко вероятно, что это случится в течение первых двух недель жизни малыша .
Виды планового УЗИ для грудничка, необходимость его проведения
УЗИ скрининг тазобедренных суставов

Такой вид скрининга назначается всем без исключения детям грудного возраста от 1 до 2 месяцев. Именно за этот месяц могут выявиться отклонения, которые не были заметны при рождении и в первые дни жизни. УЗИ тазобедренных суставов позволяет «увидеть» такие патологии, как дисплазия ТБС и вывих, который может появиться как в период внутриутробного развития плода, так и во время родовой деятельности или даже после появления малютки на свет.
Раннее обнаружение патологии поможет начать своевременную коррекцию и полностью восстановить опорно-двигательный аппарат малыша.
Как показывает мировая практика, при начатом лечении в первые недели жизни новорожденного, к полугоду он уже может быть полностью здоровым. Отсрочка на три и более месяца увеличивает срок лечения до года, а зачастую, приводит к неизбежной операции. Если не проводить своевременное лечение, у ребенка, по мере роста организма, появляются нарушения движения, и могут развиваться ранние артрозы. Консервативная терапия в первые месяцы жизни позволяет избежать таких серьезных последствий.
УЗИ скрининг головного мозга (нейросонография)

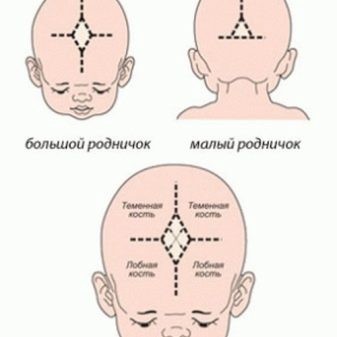
Планово проводится всем детям от одного до двух месяцев жизни с целью исключения возникновения патологических состояний, проявляющихся после закрытия родничка. У детей в младенческом возрасте кости черепа до конца не сформированы, примыкают друг к другу не совсем плотно и образовывают так называемые «роднички», сквозь которые хорошо проходит ультразвук. Это позволяет исследовать структуру головного мозга ребенка и обнаружить различные врожденные аномалии и заболевания, приобретенные в период развития плода или в процессе родов.
С помощью УЗИ головного мозга у грудничка выявляют наличие кист, гидроцефалию, внутричерепные кровоизлияния, повышенное внутричерепное давление и пороки развития. Несвоевременное выявление и, соответственно, лечение патологий кровообращения и головного мозга у новорожденного в дальнейшем могут привести к таким серьезным необратимым результатам, как различные нарушения функций мозга и возникновение неврологических расстройств.
УЗИ скрининг органов брюшной полости

В плановом режиме скрининговое УЗИ брюшной полости должено проводиться всем детям для выявления врожденных пороков. Во время процедуры оценивается пропорциональность своей возрастной норме следующих органов брюшной полости: печени, желчного пузыря, поджелудочной железы, 12-перстной кишки, селезенки, а также проверяется наличие врожденных заболеваний и образований (кист, опухолей) в брюшной полости.
Цель скрининга на ВПС
Основной целью скрининга на критические ВПС является:
выявление врождённого порока сердца у новорождённого ребёнка, который может представлять опасность для его жизни в течение первых дней-недель,
последующее оказание своевременной и/или — что бывает чаще — незамедлительной помощи.
30% детей с критическим пороком сердца в первые дни жизни не имеют никаких проявлений и выглядят здоровыми . Скрининг помогает выявить этих детей — обнаружить патологию до её проявления .
По данным исследований, скрининг на критические ВПС позволил добиться значительного снижения смертности от пороков сердца у новорождённых: на 33% снизилась смертность от критических ВПС (120 спасённых жизней в год) и на 22% снизилась смертность от других ВПС (117 спасённых жизней в год) .
Что это такое?
«Скрининг» в переводе с английского языка означает «сортировка», но в медицинской практике это слово употребляется в значении «обследование». Скринингом, например, называют УЗИ во втором триместре беременности, во время которого врач замеряет большое количество параметров развития плода.

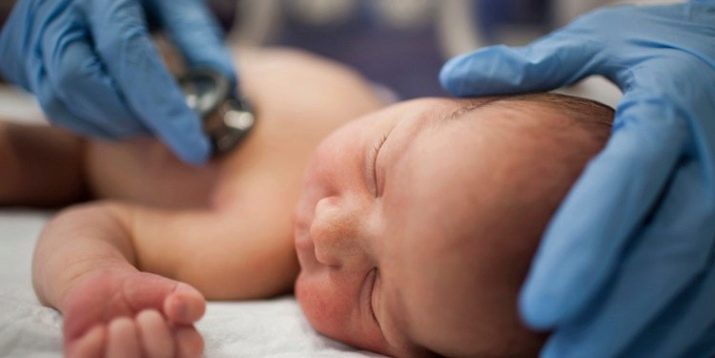
Осматривая ребенка в течение первых суток после появления на свет, врач оценивает состояние кожных покровов: ровные и чистые ли, какого они цвета, нет ли синюшности; затем позу ребенка, которая свидетельствует о мышечном тонусе. В норме малыш сам принимает позу лягушки.
Далее врач осматривает и осторожно ощупывает головку, есть ли небольшие припухлости, синяки (часто они появляются во время родов)
Уделяется внимание состоянию родничков – их у малыша два. Обязательно замеряется окружность головы и сравнивается с длиной тела и весом, эти показатели всегда соотносятся между собой
Следующий этап – осмотр носовых проходов. Врач должен убедиться, что они чистые и ничто не мешает дыханию, и достаточно широкие, чтобы пропускать необходимое количество воздуха. Ротовая полость также становится объектом внимания, в том числе оценивается степень формирования неба, наличие или отсутствие укороченной уздечки.
Врач проверит шею ребенка, прощупает ее на наличие выпуклостей, уплотнений, осмотрит ключицы, перелом которых – довольно частое явление во время родов из-за физиологических особенностей рождения малыша.
Обязательно прослушивается сердце ребенка, его ритм, нет ли шумов. При помощи стетоскопа врач послушает и легкие на предмет хрипов, которые могут свидетельствовать о наличии в них жидкости.
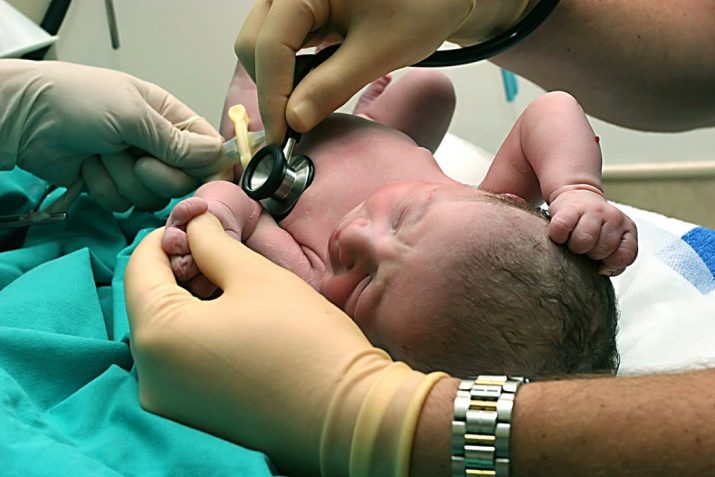
Прощупывая живот, врач определит расположение внутренних органов, их размеры, форму, и перейдёт к половым органам. Сначала врач делает визуальный осмотр, оценивая их развитость.
При первом осмотре врач проверяет также, нет ли у ребенка вывиха головки бедра, строение рук и ног, в том числе ступней, их симметрию и правильное положение.

Для малыша все эти осмотры и манипуляции безвредны, но позволяют врачам еще в первые дни, а иногда и часы жизни убедиться в том, что ребенок родился здоровым и его жизни ничего не угрожает. Даже если скрининг выявил какие-либо отклонения от нормы, то будет назначено более тщательное и глубокое обследование. В случае подтверждения диагноза врачи сразу же приступят к лечению, не давая болезни развиться.
Насколько точен результат скрининга?
По данным систематического обзора, проведённого в 2018 году, определено, что чувствительность скрининга, составляет 76.3% (69.5—82.0), специфичность — 99.9% (99.7—99.9%) .
Отрицательный результат скрининга не исключает наличие ВПС. Некоторые пороки могут не иметь специфических проявлений, в том числе и низких значений SpO2 особенно в первые дни жизни ребёнка .
Положительный результат скрининга необязательно связан с пороком сердца, он может указывать на наличие другой патологии : гемоглобинопатии, гипотермии, инфекции, заболевания лёгких, другого ВПС, лёгочной гипертензии и пр.
Тем не менее положительный результат требует от врача незамедлительных действий для оказания помощи ребёнку — проведения Эхо-КГ и/или других обследований, возможно, консультации кардиолога. При ограниченных ресурсах роддома необходим перевод ребёнка в профильное учреждение.
Ребёнок не может быть выписан при наличии положительного результата скрининга, несмотря на удовлетворительное состояние и/или отсутствие каких-либо симптомов .
Верификация критического дуктус-зависимого ВПС означает необходимость начала введения простагландинов группы Е1.
Что можно выявить?
В России неонатальный скрининг, или пяточный тест используют для выявления 5 генетических, т. е. наследственных заболеваний.
Безусловно, болезней у новорожденных может быть значительно больше. Но из них выбраны наиболее распространенные, сложные, а также поддающиеся диагностике и лечению. Это фенилкетонурия, адреногенитальный синдром, муковисцидоз, галактоземия, врожденный гипотиреоз.
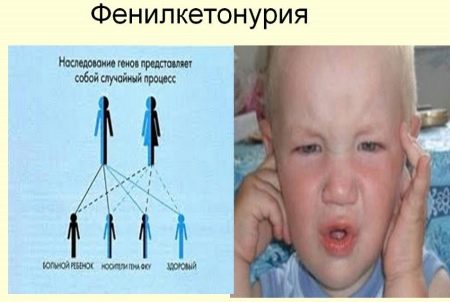
Фенилкетонурией, сокращенно ФКУ, называется наследственный дефицит фермента, отвечающего в организме за расщепление аминокислоты фенилаланина. Эта аминокислота встречается во многих продуктах, что делает необходимым соблюдение специальной диеты.
Интоксикация приведет к появлению у ребенка таких симптомов, как отставание в умственном развитии, судорог и других признаков поражения центральной нервной системы. Это довольно редкое заболевание встречается у одного ребенка из 15 тысяч.
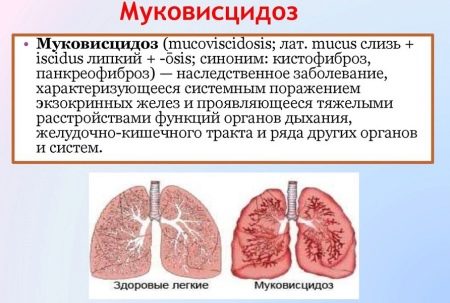
Муковисцидоз – также генетическое заболевание, заключающееся в неправильной работе органов, которые вырабатывают эндокринный секрет. Это потовые железы, а также особые клетки в бронхах, кишечнике и поджелудочной железе. Отделяемое этих клеток густеет, превращаясь в подобие слизи, нарушающей работу внутренних органов. Особенно часто проявляются симптомы в дыхательной и пищеварительной системах.
Часто на фоне нарушения функционирования органов присоединяются инфекции, вызывающие пневмонии, бронхиты и другие тяжелые болезни. Также муковисцидоз приводит к образованию кист и рубцовой ткани в поджелудочной железе. Наследственный муковисцидоз выявляется у 1 новорожденного из 2 тысяч.
Адреногенитальный синдром (АГС) – неправильная работа надпочечников. Эти железы вырабатывают гормоны кортизол и альдостерон. Если их количество не соответствует норме, возникают такие патологии, как раннее половое развитие, впоследствии – бесплодие, а также различные заболевания почек.
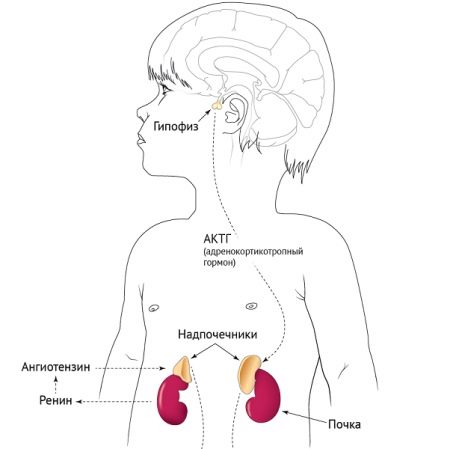
Врожденный гипотиреоз связан с неправильной работой щитовидной железы. Корректировать болезнь помогает гормональная терапия, причем на врожденный гипотериоз вполне можно воздействовать и даже излечить полностью, конечно, если меры приняты вовремя.

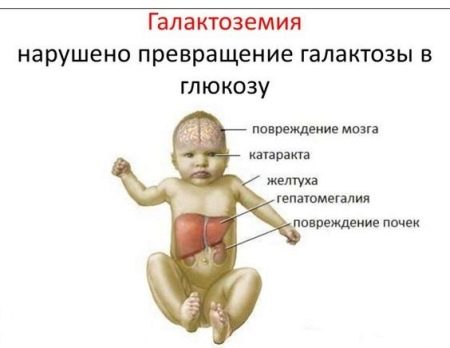
Галактоземия – это заболевание, связанное с непереносимостью галактозы и других углеводов молока, в том числе грудного.
Если не соблюдать специальную диету и уже в раннем возрасте отказаться от грудного вскармливания, то со временем возникают болезни печени, органов зрения, ребенок начинает отставать в умственном развитии. Однако применение безлактозных смесей и соответствующий режим питания позволяют избежать всех этих неприятных последствий.
Несмотря на то, что это наследственные заболевания, если во время провести обследование на наличие их у ребенка и сразу начать адекватное лечение, можно существенно снизить вероятность их развития, а также степень тяжести болезни
Родителям также важно знать о патологиях, чтобы соблюдать диету и баланс физических, эмоциональных и умственных нагрузок для обеспечения оптимальных условий развития ребенка
Неонатальный скрининг врожденных пороков сердца проводится малышам с цианозом кожи и слизистых оболочек, признаками дыхательной и сердечной недостаточности, которые проявляются после рождения ребенка.
При осмотре в первые минуты жизни врач всегда прослушивает сердце, чтобы исключить вероятность врожденных пороков сердца – ВПС. Для этого определяют интенсивность пульсации периферийных артерий, делают пульсоксиметрию, обязательно проводят тест с вдыханием 100-процентного кислорода.
Повторный осмотр проходит на 3–4 день, чаще всего перед выпиской мамы с младенцем из перинатального центра домой. Врач снова делает пульсоксиметрию, замеряет артериальное давление на руке и ноге, подсчитывает частоту дыхания. Малышу проводят ЭКГ, чтобы исключить аритмию.
По данным статистики, 2–3% новорожденных рождаются с пороками сердца. Кардиологический скрининг новорожденных очень важен, потому что врожденные пороки сердца, в том числе критические, требующие немедленного вмешательства, возможно, хирургического, развиваются в первые дни и даже часы жизни. Так время не будет упущено.
Кардиологический скрининг не является инвазивным, не приносит малышу беспокойства или неудобств, но дает достоверную информацию о здоровье ребенка.
Этапы перинатального скрининга
Весь комплекс мероприятий в рамках перинатального исследования, делят на три этапа, каждый из которых женщина должна пройти в определенный срок беременности. Первая часть диагностических процедур приходиться на срок беременности 11-13 недель, второй раз отправиться на диагностику нужно по достижении 18-24 недель, третий перинатальный скрининг проводится на 30-34 неделе беременности. Первые 2 этапа состоят из двух базовых диагностических процедур, каждая из которых помогает выявить генетические отклонения
- УЗИ – ультразвуковое исследование дает наиболее полную картину относительно структуры органов, работы сердца, а также внешних признаков малыша и его положения в пространстве.
- Биохимическое исследование крови – этот анализ направлен на выявление в крови пациентки определённых веществ, белковой природы, которые вырабатываются плодом и околоплодными оболочками и могут указывать на наличие хромосомных патологий и нарушений формирования нервной трубки.
В нашем медцентре обследование плода проводится на современном аппарате 3D, 4D с доплером от SAMSUNG MEDISON
Что входит в скрининг 1, 2 триместра
Раннее обнаружение патологий имеет очень большое значение. Это дает возможность приступить к лечению генетических заболеваний как можно раньше и если не полностью вылечить их, то хотя бы максимально купировать симптомы.
Во втором триместре эмбрион переходит на следующий этап развития и уже определяется, как плод. У малыша продолжаются перемены всех жизненно важных систем организма.
Полноценный скрининг включает в себя:
- ультразвуковое исследование — плановое и обязательное для всех;
- анализ крови на специфические гравидарные гормоны.
Скрининг проводится в соответствии с требованиями Международного общества медицины плода и используется во всем мире.
При втором скрининге обязательно учитываются данные первого обследования при беременности (до 13 недель).
Неонатальный скрининг
Скрининг ребёнка в роддоме позволяет выявить генетический дефект и не дать ему развиваться дальше. Недуг определяют на доклинической стадии с помощью анализов крови. Берут анализ на наследственные заболевания в роддоме из пяточки новорождённого. Ножку протирают спиртом, насухо вытирают. После нанесения капель на бланк его высушивают, подписывают данные и отправляют на экспертизу.
Положительный результат. В карточке указывают, что обследование новорождённого пройдено. Диагностика позволяет определить отклонения пяти видов заболеваний. При положительном показателе понадобится консультация врача-генетика. После перемещении новорожденного в стационар, скрининг осуществляется в отделении.
Отрицательный результат. Пяточный тест проводят натощак. У ребёнка берут капельки крови, помещают на бланк и отправляют в лабораторию. Через 10 дней сообщают результаты. При отрицательном тесте, маму не информируют, но вносят все данные в карту. Если скрининг после рождения ребёнка показал наличие заболевания, процедуру проводят повторно и назначают дополнительное освидетельствование.
Среди методик для подтверждения болезни используются следующие диагностики:
- исследование сухого пятна крови;
- анализ сыворотки;
- копрограмма;
- потовой тест;
- ДНК-диагностика.
Это позволит точно определить заболевание и назначить лечение. Повторные анализы новорождённого в роддоме проверяют 21 день. За младенцем устанавливают наблюдение, и постоянно отслеживают последствия. Часто ложноположительный результат возникает при проверке муковисцидоза.






