Воспалительные заболевания глаз у детей
Содержание:
Общие сведения о болезни
Потница – это воспалительное заболевание, которое возникает в результате закупорки протоков потовых желез. Таким способом организм реагирует на нарушение процессов выделения и испарения пота.
Чрезмерная секреция возникает при повышенных температурах. Когда ребенку жарко, железы работают слишком интенсивно и выделяют лишний секрет. Если при этом влаге некуда испаряться, соли начинают агрессивно влиять на кожу и вызывают раздражение. Чем дольше длится такой процесс, тем сильнее проявляется сыпь, покраснение.
Это крайне распространенная патология, которая в том или ином возрасте возникает практически у каждого ребенка.Но тот факт, что чаще других детей с ней сталкиваются новорожденные, связан с тем, что у грудного ребенка кожа максимально тонкая, а центр терморегуляции еще не работает так, как нужно. Поэтому такой ребенок чаще перегревается, переохлаждается и страдает от кожных воспалений.
Протоки желез, которые выделяют пот, у грудничков еще окончательно не сформированы и поэтому довольно узкие. При перегреве через суженные ходы пот не успевает вовремя выходить на поверхность и застаивается в них. В результате возникает воспаление желез и протоков, на теле появляются опрелости. Они крайне опасны, так как создают благоприятную среду для развития бактерий, инфекций и прочих осложнений.
Причины дакриоцистита у младенцев
Глаза у новорожденных могут гноиться также по причине воспаления слезного мешочка. Воспалительный процесс в слезном канальце начинается из-за его непроходимости.
Непроходимость возникает в том случае, когда физиологическая пленка, прикрывающая внутриутробно слезные канальцы от попадания в них околоплодных вод, не прорывается при рождении. Такой же пленкой закрыты и другие органы малыша. В норме пленка лопается при первом крике новорожденного. Но случается, что на глазах она остается, преграждая путь для естественного оттока слёзной жидкости. Накапливающиеся «невыплаканные» слёзки малыша вызывают, в конечном итоге, воспаление в слезном мешочке.
Сразу после рождения ребенка нужно внимательно понаблюдать, происходит ли отток слезной жидкости у него из глаз. Если нет – можно предположить, что у него дакриоцистит. А значит, малыша нужно показать врачу, для постановки точного диагноза.
Причины обращения к врачу
Надо обратиться к врачу, если рана или ссадина сопровождаются проблемами. В следующих случаях обязательно нужно посетить специалиста:
- Рана нанесена ржавым предметом – это может быть банальный гвоздь, но в таких случаях может потребоваться противостолбнячная вакцина.
- Если края раны сильно расходятся, и требуется их сшивание. Если швы не наложить, то в результате будет сильный и глубокий шрам, заживление будет медленным.
- Если рана сопровождается сильным кровотечением, которое не удается остановить в течение 20-30 минут. В таких случаях может быть либо нарушена свертываемость крови, либо поврежден крупный и важный сосуд.
- Если область вокруг раны сильно отекла, появилась припухлость, нагноение, все это сопровождается дергающей болью и повышением температуры. В таких случаях необходима хирургическая обработка раны и, вероятно, медикаментозная терапия, так как симптомы говорят об инфицировании раны.
ВАЖНО: даже самая маленькая и незначительная ранка – это нарушение кожного покрова, которое болезнетворные микробы и бактерии могут использоваться в качестве входных ворот. Особенную опасность представляют бактерии столбняка
Обязательно обрабатывайте все, даже мелкие ссадины и порезы.
Причины появления у ребенка
Воспалительный процесс на конъюнктиве могут провоцировать:
- Вирусы, включая аденовирус и герпес. Заболевание длится не более 10 дней, но может осложняться бактериальным заражением.
- Инфекции – гонококки, стрептококки, синегнойная палочка, стафилококк, грибки. Заболевание протекает тяжело, в среднем 2 недели.
- Грибок, который поражает детей с иммунодефицитом.
- Хламидии – промежуточные микроорганизмы между вирусами и бактериями.
- Неправильная гигиена, травмы глаз с последующим занесением инфекции.
- Аллергия – непереносимость некоторых веществ, лекарств, продуктов.
- Долгие воспалительные заболевания носа, глаз, ушей – тонзиллит, синусит, ринит.
Диагностика аденовирусной инфекции
Диагностировать аденовирусную инфекцию в большинстве случаев не составляет особого труда. Врач собирает анамнез, проводит обследование, определяет характерные симптомы и на их основании ставит диагноз. Подобный способ называют клиническим. Особенно он точен, когда болезнь носит распространенный характер, в зимний или весенний период.
В редких случаях требуется более точное диагностирование аденовирусов из-за сходства симптомов с проявлениями гриппа или других, более редких респираторных инфекций. В таком случае применяют лабораторные методы исследования, на анализ берется кровь4.
Существует точная методика выявления аденовирусной инфекции посредством исследования крови.
В качестве дополнительных диагностических мероприятий могут быть проведены микроскопические исследования содержимого носа и ротоглотки, для исключения бактериальной инфекции.
Дакриоцистит – описание и лечение
Есть еще одна причина, из-за которой гноится глаз у грудничка – это дакриоцистит.
Такое заболевание менее распространено, оно развивается в результате появления пробки в слезном протоке. Так бывает если сразу после рождения младенца частички смазки, в которой он появляется на свет, остаются внутри слезного канала и засыхают.
При наличии пробки глазик не омывается слезами, отчего происходит размножение бактерий и глаз начинает гноиться.
При дакриоцистите глазик краснеет, может немного припухнуть, а если слегка надавить возле слезного канала, то появится гной. Наиболее эффективным способом лечения этой проблемы у новорожденного является массаж.
Нужно регулярно делать большим пальцем легкие поглаживающие движения сбоку от переносицы (от бровей к крыльям носа). При этом Вам надо чуть-чуть нажимать, как бы выдавливая пробку наружу.
Методику проведения массажа должен показать специалист. Он же может назначить дополнительно глазные капли для снятия воспаления, промывание глазика дезинфицирующим раствором, в крайнем случае – прием антибиотиков.
Надеюсь, после прочтения статьи вы вполне сориентируетесь, что делать, если у новорожденного гноится глазик. Главное действовать быстро и правильно. Не стоит обращаться за советом к знакомым или на форум, нужно сразу же идти к врачу и приступать к медикаментозному лечению. Только такой подход будет способствовать скорейшему выздоровлению Вашего малыша.
- Грудничок часто икает
- Лекарство от коликов у новорожденных
- Желтуха у новороженного
Конъюнктивит

Конъюнктивит – воспалительный процесс, охватывающий слизистую оболочку одного или обоих глаз. Его симптомы:
- покраснение конъюнктивы и век;
- зуд;
- слезотечение;
- выделение гноя;
- склеивание век и ресниц.
В тяжелых случаях конъюнктивит у грудничка может сопровождаться общей слабостью и повышением температуры. Воспаление бывает неинфекционным или инфекционным.
Неинфекционное воспаление
Причина неинфекционного конъюнктивита – попадание в глаза различных раздражителей: пыли, мелкого мусора, аэрозолей, аллергенов (пыльцы растений, шерсти животных, частиц средств бытовой химии). При этом возникают отечность слизистой оболочки, покраснение и сильный зуд.
Если слезится глаз у грудничка, но нет гноя, то, вероятнее всего, речь идет о неинфекционном воспалении. В этой ситуации необходимо устранить раздражитель и позаботиться об очищении глаз. Другого лечения, как правило, не требуется. В случае сильной аллергии доктор может порекомендовать антигистаминные средства («Фенистил», «Зиртек»).
Инфекционный конъюнктивит
Инфекционный конъюнктивит вызывается разнообразными бактериями – стафилококками, стрептококками, гонококками, хламидиями и прочими. Зачастую заражение происходит в родах от мамы либо в больнице из-за нарушения санитарных норм медицинским персоналом. Особенность бактериального конъюнктивита – обильные выделения желтого или сероватого цвета, мешающие открыть веки. Обычно сначала гноится один глаз у грудничка, но затем инфекция попадает и во второй.
Другие возможные возбудители заболевания – вирусы. В этом случае присутствуют симптомы ОРВИ – насморк, повышение температуры, кашель. Такой конъюнктивит стоит заподозрить, если сильно слезится глазик, но выделения прозрачные.
Методы диагностики
Прежде чем лечить конъюнктивит, нужно выявить, какой его тип присутствует у ребенка. Для этого сначала собирается анамнез заболевания, а затем назначаются лабораторные и офтальмологические обследования:
- биомикроскопия глаза;
- мазок с конъюнктивы с последующим цитологическим исследованием в лаборатории;
- анализ на уровень IgE и эозинофилов в крови;
- аллергопробы кожи;
- анализы на глистов и дисбактериоз;
- микроскопическое исследование слезной жидкости;
- бактериологическое исследование отделяемого гноя;
- соскоб на энтеробиоз.
Если подозревается аллергический вид заболевания, ребенку показана консультация аллерголога, который назначит дополнительные анализы.
Осложнения ячменя
Ячмень на веке опасен тем, что имеет очень серьезные осложнения. Если иммунитет у пациента крепкий, то заболевание может пройти само, даже без использования медикаментов. А вот когда организм истощен, ячмень не только повторяется снова, но и может привести к опасным состояниям.
-
Гнойный конъюнктивит. Если не следить за гигиеной глаз и не использовать антибактериальные мази и капли, то инфекция распространится на конъюнктиву.
-
Халязион. Это состояние, когда в толще века, в мейбомиевых железах, формируется киста. На фото ячмень и халязион могут быть похожи, однако методы лечения разные: кисту часто приходится устранять при помощи инъекций или хирургическим путем.
-
Флегмона глазницы. Это гнойное воспаление орбитальной клетчатки, которое сопровождается сильной болью, температурой, отеком век и может привести к снижению зрения.
-
Тромбофлебит сосудов глаза. Так называют бактериальное воспаление венозной стенки. Ее поражает инфекция, распространившаяся от ячменя, что приводит к покраснению глаз, кровоизлияниям, изменениям глазного дна, снижению остроты зрения.
-
Менингит. Это смертельно опасное заболевание, которое приводит к коме, эпилептическим припадкам, потере зрения и слуха. Менингит обычно развивается на фоне флегмоны глазницы, поскольку структуры глаза расположены в непосредственной близости к оболочке головного мозга.
Лечение воспалительных патологий глаз у маленьких пациентов
Наиболее распространенными инфекционными патологиями глаз у детей являются конъюнктивит и блефарит.
При блефарите (воспалении век) внешний край глазного века утолщается, ребенок трет глаз руками — такое поведение является нормальной реакцией детей на дискомфорт. Отмечается покраснение глаз, слезотечение, выпадение ресниц, могут возникать гнойные нарывы и язвы. Как правило, блефарит возникает у детей при несоблюдении обычных правил гигиены, слабом иммунитете, наличии хронических заболеваний, гиповитаминозе. Для лечения применяются лекарственные средства, подавляющие инфекцию (обычно это золотистый стафилококк).
Конъюнктивит (воспаление конъюнктивы) у детей, в особенности у новорожденных, обычно сопровождается сильным ощущением жжения и зудом, светобоязнью, покраснением конъюнктивы. Болезнь может вызываться разными причинами— вирусной или бактериальной инфекцией, аллергеном, токсическими веществами.Только комплексная диагностика позволит правильно определить форму заболевания.
Офтальмологам нередко приходится сталкиваться с дакриоциститом новорожденных-закупорка слезного канала (полная или частичная) пленкой, которая обычно к моменту рождения ребенка полностью разрывается. Данная патология проявляется примерно у каждого 8-9 младенца, но может развиться и у детей младшего школьного возраста. Причиной дакриоцистита становится закупорка слезного протока. В данном случае помощь врача также необходима. Иногда у детей, как и у взрослых, возникает ячмень на глазу (поражение ресничных луковиц, а также сальных желез, которые расположены на краю век), а также ряд других воспалительных заболеваний.
Чем лечить ринотрахеит у кошек?
Схема лечения зависит от тяжести течения заболевания. При легкой форме ринотрахеита терапия не требуется. Достаточно очищать нос и глаза животного от образующихся корочек, используя ватный диск, предварительно смоченный в физрастворе. Если у кошки ухудшился аппетит, то ветеринар подбирает более питательный и сбалансированный рацион питания
На этом этапе крайне важно наблюдать за состоянием животного
При тяжелой форме ринотрахеита ветеринар назначает лекарственные препараты. Они подбираются индивидуально, в зависимости от симптомов заболевания и состояния животного. Обычно назначаются такие препараты:
- Антибиотики. Рекомендуются ветеринаром, если к ринотрахеиту присоединяется вторичное инфекционное заболевание либо при выявлении сопутствующих, одновременно протекающих с ним инфекций;
- Средства на основе интерферона. При рецидивирующем ринотрахеите такие препараты применяются локально – их нужно закапывать несколько раз в день в оба глаза и носовые пути, чтобы предотвратить дальнейшее развитие заболевания;
- Иммуномодуляторы. Они повышают сопротивляемость организма животного к различным заболеваниям и усиливают клеточный иммунитет. Дополнительно иммуномодуляторы вырабатывают антитела против возбудителя болезни;
- Сульфаниламидные препараты. Они представляют собой синтетические противомикробные средства, назначаемые с целью предотвратить рост бактерий и хламидий. Такие препараты обладают химиотерапевтической активность при ряде инфекций;
- Витаминно—минеральные комплексы. Они предназначены для восстановления организма животного и профилактики развития вторичных инфекций. После осмотра ветеринар порекомендует, какие витаминно-минеральные комплексы лучше всего выбрать для вашего питомца.
Чтобы ваша кошка быстро справилась с ринотрахеитом, соблюдайте все рекомендации ветеринара и не занимайтесь самолечением – не рискуйте здоровьем любимого питомца!
Промывание глаз при конъюнктивите
При устранении нагноения глаз у малышей, вызванных конъюнктивитом любого типа, офтальмологи рекомендуют родителям как можно чаще промывать зрительные органы грудничка.
Наиболее эффективными средствами в борьбе с рассматриваемым заболеванием считаются:
- раствор Фурацилина (3 — 4 р/сут. в течение 7 – 10 дней);
- чайная заварка (1 – 2 р/сут. на протяжении 10 дней);
- марганцовка (1 – 2 р/сут. в течение 7 дней);
- травяные сборы, имеющие в своем составе ромашку, календулу или шалфей (3 – 4 р/сут. в течение 10 – 12 дней);
- кипяченая вода (как можно чаще).
Основное правило, которое родителям необходимо соблюдать при промывании глаз ребенку, больному конъюнктивитом – соблюдение правил личной гигиены до и после процедуры. В противном случае можно усугубить состояние новорожденного или заразиться самостоятельно.
Как проявляется аллергия на глазах – симптомы
Описанный выше риноконъюнктивальный синдром характерен для нескольких форм аллергии глаз. Они отличатся причинами и характером поражений.
Аллергический дерматит
Аллергическое воспаление век. Развивается при использовании косметики или глазах капель с аллергеном, а также в рамках комплексной пищевой аллергии. Проявляется красной кожей век и области вокруг глаз, отеком, слезотечением. Иногда могут появляться мелкие папулы на веках.
Аллергический конъюнктивит
Аллергическое воспаление слизистых глаз. Симптомы аллергического конъюнктивита– сильное покраснение конъюнктивы, обильное слезотечение, выраженная отечность тканей. Без лечения может из острой формы перейти в хроническую – тогда к водянистым выделениям могут присоединиться гнойные.
Поллинозный конъюнктивит
Аллергическое поражение слизистых глаза в ответ на контакт с пыльцой растений. Поллиноз отличается сезонным течением – проявляется во время их цветения весной и летом. На фоне снижения обоняния, чихания и насморка возникает слезливость, зуд и ощущение песка в глазах.
Температурная аллергия глаз
Местная гиперреакция на воздействие холодного воздуха или солнечных лучей. Слизистые краснеют, отекают, глаза слезятся и чешутся. Характерный признак – шелушение век.
Отличать виды аллергии глаз важно для подбора эффективного лечения
Как обрабатывать глазки ребенка?
Если у младенца загноится глазик, что делать? Проведите несколько профилактических действий. Прежде чем приступать к обработке, тщательно вымойте руки. Используйте только стерильные приборы и свежие растворы.
- Протирание выполняется ватным тампоном от внешнего уголка глаза к носу;
- Ни в коем случае не отдирайте образовавшиеся корочки ногтями! Для их удаления используйте только тампоны или ватные палочки. Прежде чем снимать корочки, необходимо их размягчить;
- Перед массажем удалите гной ватным диском, смоченным в растворе;
- Для закапывания капель положите малыша на спинку и пальцами раскройте веко. Процедуру нужно проводить очень быстро, пока ребенок не «взбунтовался». Перед этим нагрейте капельки до комнатной температуры;
- При закладывании мази держите ручки крохи, чтобы он не лез в глаза.
Соблюдение простых правил поможет избежать проблем и провести обработку правильно.
Протираем глаза в домашних условиях
Протирание глаз – наиболее безопасный способ избавления от болезни
Однако важно знать наверняка, чем протирать глаза новорожденному если они гноятся. Обратимся к ряду средств, которые могут оказаться в домашней аптечке:
- Раствор ромашки. Самое популярное и простое средство для протираний. Оно оказывает антибактериальный эффект, обеззараживает, снимает болезненные ощущения, успокаивает. Уже после первого использования можно отметить определенный результат. Как изготовить подходящий раствор именно для вашего малыша расскажет специалист.
- Раствор фурацилина либо марганцовки. Эффективные средства для лечения гноящегося глаза у малыша. Протирать нужно аккуратно, используя лишь небольшое количество приготовленного раствора, чтобы не навредить ребенку.
Специалисты утверждают, что инфекция без труда попадает из одного глаза в другой – таким образом, оба органа зрения оказываются пораженными
Чтобы этого не случилось необходимо в ходе лечения и протираний уделять внимание обоим глазам
Комаровский о гноении глаз у грудничков
Комаровский рассказывает о том, что гной на глазах у новорожденного — частое явление. Родители должны знать простые правила, по которым можно устранить состояние.
Если природа нагноения бактериальная, всегда назначаются антибиотики. Если же вирусная, аллергическая – лечат сначала первопричину, антибиотик применяют только в случае бактериального осложнения.
Дополнительно во время терапии рекомендуется поддерживать все необходимые условия в комнате, где постоянно находится новорожденный.

Воздух должен быть хорошо увлажненным, температура окружающей среды не более 20 градусов. Если помещение будет сухим и жарким, гной на глазах быстро покрывается корочками, патогенные микроорганизмы могут проникнуть в различные отделы глаз и тканей вокруг них.
Как проявляется цистит у ребенка: основные симптомы
У ребенка есть способы защититься от проникновения инфекции в мочевыводящие пути. Например, моча выходит из почек вашего ребенка через мочеточники в мочевой пузырь. Бактерии, попадающие в мочевыводящие пути, выводятся наружу во время мочеиспускания. Этот односторонний поток мочи не дает бактериям заразить мочевыводящие пути. Иногда защитные силы организма ослабевают, и бактерии восходящим путем попадают в мочевой пузырь,вызывая его воспаление. Если у ребенка есть симптомы цистита или у него жар без ясной причины, обратитесь к врачу в течение 24 часов.
Циститы часто встречаются у детей, особенно у девочек (что связано с особенностями строения мочевых путей). Немедленное лечение цистита у ребенка может предотвратить поражение почек (пиелонефрит). Он может развиться из-за инфекции, которая распространяется вверх по одному или обоим мочеточникам. Инфекции почек очень болезненны, могут быть опасными и вызывают серьезные проблемы со здоровьем, поэтому лучше начать лечение как можно раньше.
Признаки заболевания у грудных младенцев и детей до года:
- сниженный аппетит либо полный отказ от питания;
- беспокойность, которая усиливается, когда ребенок мочится;
- плач, нервное возбуждение либо, наоборот, вялость и слабость;
- повышенная температура тела, вплоть до лихорадки;
- спазм уретрального сфинктера снаружи, задержка мочи ввиду выработанного рефлекса;
- изменение мочи: мутность, осадок, хлопья, отталкивающий запах.
У детей старшего возраста симптомы достаточно яркие, выраженные. Основные симптомы – это боль в нижней части живота, спины или в боку, а также острая потребность в мочеиспускании или частые походы в туалет. Некоторые малыши, которые уже приучены к горшку или ходят в туалет, теряют контроль над своим мочевым пузырем и могут мочиться в постель. Родители также могут увидеть капли крови в моче и/или мочу розового цвета.
Важно знать, как проявляется цистит у детей младшего возраста. У младенцев могут быть более общие симптомы, такие как суетливость, снижение аппетита, плач, беспокойство на горшке или лихорадка
Другие симптомы цистита включают:
- жжение или боль при опорожнении мочевого пузыря;
- зловонную или мутную мочу;
- резкие позывы к мочеиспусканию, а потом выделение всего нескольких капель мочи;
- высокую температуру;
- тошноту или рвоту;
- диарею.
Как определить острый цистит?
Болезнь проявляется быстро, со стремительным нарастанием симптоматики:
- позывы к опорожнению мочевого пузыря каждые 20 минут или чаще;
- боль над лобком, отдающаяся в промежность и усиливающаяся при прощупывании живота и даже малой наполненности мочевого пузыря;
- затрудненный выход мочи, сопровождающийся резями и болью;
- недержание мочи;
- несколько капель крови после мочеиспускания;
- позывы, не приводящие к мочеиспусканию.
Нагноение: что это такое и причины его возникновения
Гнойные выделения из глаз новорождённого, как правило, свидетельствует о наличии воспалительного процесса или попадания инфекции в слезный канал или слёзный мешочек малыша.
Не заметить первые симптомы подобных заболеваний может только очень невнимательный родитель. Обычно в таких ситуациях после пробуждения малыш не может открыть глазки, поскольку они покрыты тонкой корочкой. В ряде случаев помимо гнойных выделений наблюдается слезоточивость, воспаление или покраснение века.
Причинами подобных явлений могут стать сразу несколько заболеваний. Основных две: дакриоцистит и конъюнктивит. Первым заболеванием страдает большинство новорождённых. Появляется оно из-за того, что у малышей наблюдается плохая проходимость слёзного канала, а результат – воспаление. Со вторым заболеванием знакомы (ну или, по крайней мере, о нём слышали) практически все – это воспаление слизистой оболочки самого глаза.
Конъюнктивит бывает двух видов: вирусный и инфекционный. Первый обычно является следствием простудных заболеваний, а второй появляется в результате попадания инфекции на слизистую глаза малыша. Выделяют ещё и аллергический конъюнктивит, но это уже совсем другая история.
Природа дакриоцистита несколько иная. Обычно слезные канальцы новорождённых просто забиваются первородной массой, которой покрыто тело малыша при рождении. Проявляется заболевание ещё в роддоме. Там же и вылечивается. Однако в некоторых случаях заболевание может обнаружить себя и уже после выписки. Как правило, это означает, что за глазами младенца не было должного ухода со стороны мамочки.
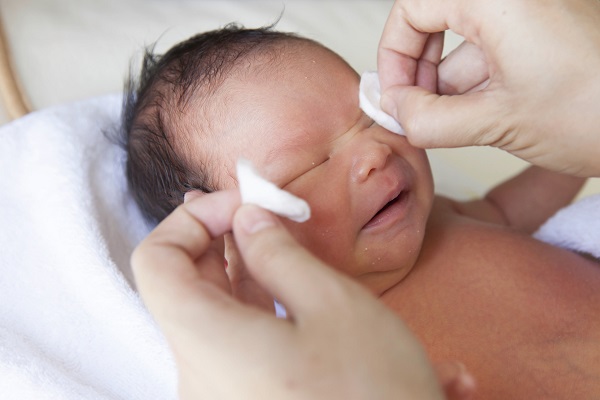
Лечение ран и ссадин
В первую очередь необходимо обеззаразить полученную рану. Это сделать надо до лечения. Иначе в рану и ткани может попасть инфекция, которая вызывает воспалительные процессы.
При порезах, ранах и ссадинах действуют по следующему алгоритму:
- Промывание – рану промывают под проточной водой, желательно с хозяйственным мылом. Можно растворить в бутылке с водой мыло и промыть раствором рану. Таким образом, смывается грязь, песок, а также останавливается кровотечение, если оно небольшое.
НЕЛЬЗЯ: не используйте воду из открытых водоемов (река, озеро, пруд), так как в них живут микроорганизмы, способные вызвать заражение и инфицирование.
Если вы получили рану на природе, и под рукой нет чистой воды, то промывать рану нужно любым антисептиком на водной основе – перекись водорода, хлоргексидин, мирамистин, раствор марганцовки или фурацилина. Все или любое из этих средств необходимо всегда держать в своей аптечке.
- Удаление посторонних включений и предметов. На данном этапе удаляются инородные тела из раны. Делается это при помощи пинцета, очень аккуратно.
НЕЛЬЗЯ: расширять рану, копаться в ней и т.д. Лучше обратиться за помощью к специалистам.
- Остановка кровотечения – если кровь после промывания раны не остановилась, то необходимо прижать рану салфеткой или ватным тампоном, которые предварительно нужно смочить в перекиси водорода. В тех случаях, когда рана глубокая, сопровождающаяся сильным кровотечением, то перекись не поможет. В таких случаях нужно наложить на рану чистую салфетку и отправиться в травмпункт.
- Обработка раны – для обработки можно использовать любой антисептик. Желательно, чтобы он был на водной основе.
НЕЛЬЗЯ: поливать раны и ссадины спиртовыми растворами (йод, зеленка, водка и т.п.), так как они могут привести не к лечению, а к ожогам. Такими растворами можно лишь смазывать ткани, окружающие рану.
- Заживляющие мази – эти составы необходимо использовать, чтобы раны быстрее заживали. Это могут быть спреи, гели, мази, желе. Например, солкосерил, пантенол, аргосульфан, эплан и т.д. После того как рана обработана, ее протирают сухой чистой салфеткой и наносят мазь.
НЕЛЬЗЯ: использовать на свежих ранах бактерицидные порошки, потому что они препятствуют процессу стягивания краев.
- Наложение повязки – если повреждение небольшое, то повязка не требуется. Если небольшие повреждения оставить открытыми, то они заживают намного быстрее. К тому же салфетки и бинты прилипают к коркам, а при снятии повязки корки срываются вместе с бинтами и это не только сопровождается болью, но и нарушает заживляемость раны. При больших ранах без повязок не обойтись. Это нужно для защиты и нанесения заживляющих средств, но к повязкам прибегают после того, как будет сформирована и подсохнет корочка. На глубокие раны повязка накладывается так, чтобы края раны были максимально стянуты.
Распространенность и пути заражения
Чаще всего аденовирусы проникают в организм воздушно-капельным путем, то есть привычным способом для любого вируса из группы ОРВИ. Гораздо реже заражение происходит контактным способом. Ребенок играл с игрушкой больного друга, а потом потер себе глаза — стандартный сценарий заражения.
По факту, человеческий организм должен защититься от инфекционного заболевания сам, на помощь приходит иммунитет. Но на деле, ослабленный холодным временем года, местный иммунитет ребенка не в состоянии противостоять вирусу в главных воротах проникновения. Общий иммунитет, в связи с возрастом, также недостаточно противостоит вирусному заражению. Отсюда и появляется статистика, по которой дети болеют гораздо чаще, чем взрослые люди.
На долю аденовирусов приходится около 17% всех случаев острых респираторных заболеваний. Учитывая, что вирусных возбудителей насчитывается более 100, а еще существуют бактериальные возбудители, то цифра в общем масштабе впечатляет2.
Практически всегда аденовирусная инфекция наблюдается в форме эпидемической вспышки, то есть поражается группа детей, контактирующих друг с другом. Вирус может распространяться по организму, усердно размножаясь, в течение 1-3 недель.
Как предупредить возникновение глазных болезней?
 Чтобы не лечить, нужно предотвратить. Эту аксиому должны наизусть выучить все молодые родители. Чтобы глазки беззубого карапуза оставались здоровыми достаточно придерживаться нескольких простых рекомендаций:
Чтобы не лечить, нужно предотвратить. Эту аксиому должны наизусть выучить все молодые родители. Чтобы глазки беззубого карапуза оставались здоровыми достаточно придерживаться нескольких простых рекомендаций:
- Пару раз в течение дня умывайте грудничка чистой водой и протирайте глазки по направлению от внешнего уголка к внутреннему. Для каждого глаза используйте отдельный тампон!;
- После гигиенических процедур протрите личико крошки одноразовыми салфетками;
- Прежде чем заниматься с ребенком вымойте руки с мылом;
- Крохе периодически мойте ручки теплой водой;
- Своевременно подстригайте ноги ребенку;
- Проветривайте детскую комнату, поддерживайте там оптимальные показатели температуры и влажности;
- Не пропускайте прививки, они защитят новорожденного от зловредных вирусов.
Внимательно следите за питанием малыша и удалите из помещения все возможные аллергены. Особое заботу гигиене грудничка стоит уделять в первый год жизни, пока его иммунная система слаба и не способна дать отпор вирусам и микробам.
Диагностика заболевания
Подтвердить или исключить диагноз дакриоцистита может лишь офтальмолог, применив специальные диагностические пробы.
1. Канальцевая проба.
В глаз ребенку закапывают цветной раствор – 2% колларгол и наблюдают: если есть проблемы со слезоотведением, то глаз не будет обесцвечиваться, или процесс займет слишком много времени (более 10 минут).
2. Носовая проба.
Используют закапывание того же колларгола, только теперь в носовой ход (под нижнюю раковину) вводят ватную турунду. Малыша в это время удерживают в вертикальном положении, чуть наклонив голову к переду. При отсутствии закупорки носослезного канальца в течение 5 минут турунда окрасится, а глаз станет чистым. Замедленная проба (турунда окрашивается в течение 10 минут) предполагают сужение и частичную непроходимость. Если же проба негативная – речь идет о полной закупорке.
Наиболее точные методы, после которого все сомнения рассеются – промывание и зондирование слезовыводящих путей. Делает их квалифицированный офтальмолог не только с диагностической, но и с лечебной целью.
Также проводят лабораторный анализ отделяемого – исследуют возбудителя и его чувствительность к антибиотикам.
Народные средства, которые применяются, когда у грудничка гноится глазик
Несмотря на то, что народные средства часто расцениваются как «самый безопасный вариант лечения», они могут вызвать непредсказуемую реакцию у новорожденного. Поэтому, прежде, чем их использовать, обязательно проконсультируйтесь с детским офтальмологом.
Что можно использовать дома? Компрессы и промывания:
- из чая (крепко заваренного, черного или зеленого, выбирайте чистые сорта чая, не содержащие добавок, ароматизаторов и красителей: заварите крепкий чай, дождитесь, пока он остынет, процедите его и промойте глазик смоченным в чае ватным диском.
- из аптечной ромашки: на стакан кипятка добавьте 4 чайных ложки цветков, оставьте настаиваться в течение часа под крышкой, затем процедите через самое мелкое сито или несколько слоев марли. Накладывайте остывший компресс на каждый глазик попеременно несколько раз, все время меняя ватные диски.
- из календулы: на стакан кипятка возьмите 1 столовую ложку цветков, заваривайте около часа, хорошо процедите. Делайте компрессы также, как и с помощью настоя ромашки. Каждый раз перед процедурой готовьте новый настой.






