24 неделя беременности
Содержание:
Развитие плода
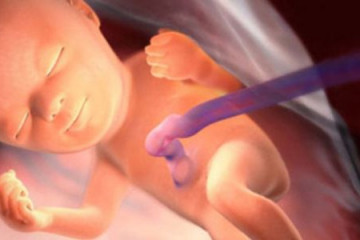
Когда идет 24 неделя беременности, плод уже довольно крупный, ему остается мало места в матке. Это почти готовый ребенок, но органам еще необходимо до конца сформироваться
Также важно, чтобы плод набрал вес, окончательно окреп. Малыш уже спит и бодрствует, даже видит сны
Большую часть времени он отдыхает, примерно 16-18 часов в сутки. Его сон делится на 2 фазы – быструю и медленную, как у взрослых.
Малыш уже похож на новорожденного, только еще маленьких размеров
Внешний вид
Ребенок к 6-му месяцу беременности уже существенно вырос. Его интенсивный рост приостанавливается. Малыш больше прибавляет в весе. Происходит накопление жировой прокладки, а именно – бурого жира. Этот материал обеспечивает хороший теплообмен, что нужно ребенку после рождения. Плод выглядит почти таким, каким будет по завершению родового процесса. Тело еще довольно худое: жировые запасы малыш только накапливает. Его вес достигает 600 г, а рост – 30 см. Кожа уже довольно гладкая, розоватого оттенка.
Нервная система
На мозге уже сформировались извилины, бороздки. Вместе с его совершенствованием развиваются и органы чувств, рефлексы. С каждым днем усовершенствуется вестибулярный аппарат. Он тренируется при ходьбе матери, наклонах, поворотах, во время подъема по ступенькам. Каждый день формируются новые нейронные связи. Плод уже способен слышать, щурится на яркий свет, различает вкус околоплодных вод, испытывает эмоции, которые он получает от матери. Ребенок интересуется окружающим миром: толкается в стенки матки, кувыркается в околоплодных водах, хватается за пуповину, щупает ее. В ответ на громкие звуки малыш вздрагивает.
Малыш уже обладает эмоциями, способен переживать, испытывать радость
Еще он реагирует на испуги беспокойными движениями, шевелением. Завершение 2-го триместра характеризуется появлением тесной эмоциональной связи между матерью и младенцем
В этот период важно исключить стрессы, переживания. Негативные эмоции отрицательно сказываются на ребенке, они даже способны вызвать психические отклонения у него
На 24 неделе, развивается темперамент младенца, формируются личностные черты характера. Будущей маме важно следить за своим состоянием, слушать спокойную музыку, проводить больше времени с родственниками.
Внутренние органы
На 24 неделе перинатального периода организм ребенка начинает вырабатывать гормон роста. Благодаря ему плод начинает активно расти, набирать вес. Органы и системы уже почти сформированы, но теперь они совершенствуются. Завершается формирование дыхательной системы. Уже полностью создано бронхиальное древо, легкие покрываются сурфактантом. В дальнейшем это вещество предотвращает пересыхание, смыкание сосудистых мешочков при вдохе. У малыша уже отлажена работа потовых и сальных желез. Зрение начинает функционировать. Кишечник уже продуцирует меконий – первородный кал. Поджелудочная железа и печень активно работают. Они уже могут синтезировать ферменты, требуемые для переваривания грудного молока.
На 3-м триместре внутренние органы совершенствуются для благополучной адаптации к жизни вне материнской утробы
Определение пола
На 24 неделе перинатального периода уже сформированы половые органы. Ультразвуковое исследование четко показывает, кто находится в матке – мальчик или девочка. Если пол рассмотреть не удается, это свидетельствует о тазовом либо поперечном положении ребенка.
Жизнеспособность плода
24 неделя беременности – это начало жизнеспособности ребенка. Если на этом сроке случаются преждевременные роды, шансы на выживание малыша довольно высокие. Это связано с достаточным развитием альвеол в легких.
Возможные опасности и проблемы
- Заболевания
- Увеличение веса
- Отёки
- Боль в ногах, пояснице и нижней части живота
- Физические нагрузки и стресс
Физические нагрузки и стресс могут спровоцировать повышенный тонус матки. В некоторых случаях, если существовала угроза прерывания беременности, это может привести к преждевременным родам.
Роды на 24 неделе беременности
К сожалению, не всегда женщины рожают в срок. В силу различных обстоятельств, провоцирующих родовую деятельность, малыш может появиться на свет гораздо раньше. Роды на 24 неделе беременности считаются преждевременными. И если раньше такие новорождённые имели минимальные шансы на выживание, то в настоящее время в нашей стране врачи успешно выхаживают деток, которые родились после 22 недели с массой от 500 г.
Не стоит забывать о наличии высоких рисков для жизни таких малышей, поскольку не все системы их организма в полной мере развиты, а окружающая среда всё же является достаточно агрессивной. Недоношенные дети с большей вероятностью могут подхватить инфекционное заболевание, чем рождённые в срок, а также остро нуждаются в поддержании функции дыхательной системы.
Медицина не стоит на месте, и сегодня, используя современное оборудование и необходимые препараты, а также подбирая индивидуальный подход к лечению каждого маленького пациента, врачи с большей вероятностью смогут его выходить. Существуют центры, в которых врачи десятилетиями разрабатывали протоколы ведения родившихся раньше срока детей, и с каждым годом накопленных знаний и методов лечения становится всё больше. К тому же, по результатам исследований, недоношенные малыши со временем всё же могут иметь достаточно высокое качество жизни.
Симптомы низкого предлежания плаценты при беременности
Каких-либо специфических внешних признаков у этой патологии не имеется. Низкая плацентарность проявляется следующими симптомами:
- Кровотечения. Уже на 12-13 неделе у женщин с данной аномалией могут начаться маточные выделения с примесью крови, которые связаны с микроотслойками «детского места» от эндометрия. Наиболее часто этот симптом проявляется в последнем триместре беременности, когда плод вырастает до больших размеров и при движениях сильнее отрывает плаценту от матки. На поздних сроках даже небольшая нагрузка (кашель, оргазм, чихание, запоры и т. д.) способны привести к обильным кровотечениям, угрожающим жизни матери и ее ребенка. Из-за периодической или постоянной потери крови у женщины часто наблюдаются симптомы анемии – головокружение, слабость, сниженное давление и уровня гемоглобина в крови.
- Высокое стояние маточного дна. По расположению верхней части матки врач обычно судит о степени развития беременности. При плацентарном предлежании маточное дно часто располагается слишком высоко, что может косвенно свидетельствовать о низком расположении плаценты.
- Предлежание плода. Расположение ребенка, матки и плаценты взаимозависимо. Поэтому тазовое или поперечное предлежание плода часто сопровождается низкой локализацией «детского места», о чем врач может судить по данным, полученным в ходе ультразвукового обследования пациентки.
Часто эта патология (особенно на ранних сроках) проходит вообще бессимптомно. Женщина может не чувствовать боли или дискомфорта в нижней части живота, у нее отсутствуют периодические или постоянные кровотечения. Поэтому однозначно выявить низкое предлежание плаценты можно только с помощью современных средств диагностики на плановых гинекологических осмотрах. Наибольшей эффективностью в этом плане обладает УЗИ. Данный метод обладает следующими преимуществами:
- Малоинвазивностью. Ультразвуковое исследование при подозрении на низкое предлежание плаценты проводится абдоминально. Сканер располагается на внешней поверхности живота, врач не выполняет никаких разрезов, поэтому никаких рисков для ребенка или матери УЗИ не создает.
- Информативностью. Современные аппараты УЗИ имеют высокую разрешающую способность и точно визуализируют положение ребенка в матке. С их помощью врач может определить расположение плаценты, расстояние от ее кромки до маточного зева.
При подозрении на низкую плацентарность врач может назначить внеплановое сканирование, чтобы отследить миграцию плаценты. Обычно процедуру выполняют на 12, 20 и 30 неделе беременности, но возможно и более частое проведение УЗИ.
Гинекологический осмотр, являющийся стандартным при нормальной беременности, при этой патологии не проводится. Это связано с тем, что введение во влагалище инструментов может вызвать сильные сокращения матки, которые закончатся преждевременными родами с обширным кровотечением.
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу
Анализы и УЗИ
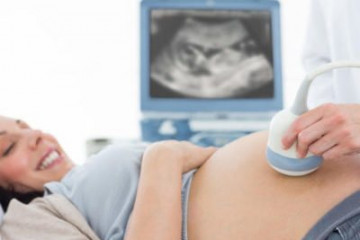
Никаких специальных исследований на этой неделе не назначается. Чтобы оценить состояние здоровья женщины и плода, врачу необходимы данные общего анализа крови и мочи. Для своевременной диагностики гестационного диабета, преэклампсии и других осложнений беременности понадобятся также такие показатели, как окружность живота, высота дна матки и артериальное давление.
УЗИ на этом сроке планово не проводится. В рамках пренатального скрининга беременности оно должно было быть проведено с 18 по 22 неделю. И только если его результаты были сомнительными, гинеколог может назначить повторное исследование.
Как избежать преждевременных родов
Повышенный риск преждевременных родов — не приговор, поэтому не стоит паниковать. Постарайтесь сохранять спокойствие и точно выполняйте предписания вашего врача. Специалист сможет подобрать оптимальное решение, чтобы сохранить здоровье будущей мамы и жизни малышей.
В зависимости от клинической картины применяют разные методы продления беременности:
- соблюдение постельного режима;
- прием специальных препаратов;
- назначение антибиотиков при повреждении плодных оболочек;
- установка акушерского пессария — поддерживающего кольца, которое надевают на шейку матки.
Важно!
Пессарий используют, когда шейка матки короче или равна 38 мм, чтобы уменьшить давление плодов и помешать ей раскрыться. Устанавливать или снимать приспособление может только лечащий врач.
Преждевременные роды двойни — испытание, которого боятся многие женщины. Но главное помнить, что регулярное наблюдение у врачей, своевременное выполнение их рекомендаций и забота о своем здоровье помогут уменьшить риски и родить крепких, сильных малышей.
Причины родов в 36 недель беременности
Гинекологи выделяют ряд причин, приводящих к преждевременному родоразрешению. Их необходимо избегать, чтобы не столкнуться с осложнениями.
 Женщина рожает
Женщина рожает
Основные причины:
- Инфекционные патологии, имеющие вагинальную локализацию. Также воспаления мочевыводящих путей могут спровоцировать преждевременную родовую деятельность.
- Маточные кровотечения, вызванные отслойкой плаценты или предлежанием.
- Активная работа гипоталамо-гипофизарно-надпочечниковой системы.
- Растяжение матки, связанное с физическими нагрузками.
Также к осложнениям приводят патологии щитовидной железы, стрессовые ситуации, многоплодная беременность, ожирение. Неполноценное питание и выкидыши в анамнезе тоже могут стать причиной преждевременных родов
Также важно своевременно лечить болезни, следить за массой тела, отказаться от вредных привычек, если хочется выносить малыша хотя бы до 38 недели
Плод. Развитие на 24-ой неделе

Развитие плода на 24-й неделе беременности
24-я неделя беременности — период, когда будущий малыш начал активно набирать вес и расти. Чаще всего крохи на этой неделе достигают длины в 30 см и веса в 600 г. Если представить, какой путь был пройден за 6 месяцев, то легко удивиться: из слияния 2 крошечных клеток вырос настоящий человечек, у которого есть все необходимые органы и системы, чтобы скоро появиться на свет, жить вне материнской утробы.
К 24-й неделе беременности плод уже хорошо развит. Внутри его тела функционируют практически все жизненно важные системы. Исключение составляет только легочная, ей предстоит еще минимум 8 недель развиваться, а после этого еще около 6 недель отрабатывать механизм действий.
На этой неделе в дыхательной системе будущего малыша идет процесс образования альвеол: мельчайших пузырьков, в которых происходит газообмен, насыщение крови кислородом. До рождения у плода должно образоваться около 24 млн альвеол, а к 8 годам жизни до 300 млн в каждом легком.
На текущем этапе развития крошечные пузырьки наполнены жидкостью, находятся в сомкнутом положении. В момент рождения с первым криком альвеолы расправляются, наполняются кислородом. Чтобы во время выдоха альвеолярные стенки не слиплись между собой, еще на 24 неделе беременности начинается процесс выработки сурфактанта. Процесс его образования будет идти вплоть до самого рождения. Если кроха появится на свет раньше срока, то ему будет назначена терапия с использованием синтезированного сурфактанта.
Важные изменения происходят на 24-й неделе и в нервной системе: в головном мозге завершается процесс формирования:
- мозжечка. Он ответственен за вестибулярный аппарат, мышечную память, координацию движений;
- среднего мозга. В нем вырабатывается дофамин, регулирующий общий уровень возбуждения центральной нервной системы, способствующий формированию привычек и пристрастий, участвующий в процессах мотивации, обеспечивающий нужный уровень активности.
На поверхности коры головного мозга продолжается формирование извилин. Борозды, разделяющие отдельные зоны между собой, становятся глубже. В основном это происходит за счет увеличения количества миелина: вещества, необходимого для обеспечения защиты нейронов, увеличения скорости проведения нервных импульсов.
Продолжается расширение функций и других отделов мозга: в гипофизе начинает продуцироваться соматотропин (гормон роста). До этого стимулирующее рост костей и набор веса вещество потреблялось плодом из материнского организма, а с текущей недели малыш сам создает для себя все условия для развития.
К этой неделе лицо плода уже сформировано: все органы находятся на своих местах, черты приобретают конечный вариант внутриутробного развития. До рождения оно станет немного пухлее, за счет окончания формирования кожи и подкожной жировой прослойки.
Усиленный набор веса и роста происходит на фоне непрекращающейся минерализации костей. Хрящевая ткань накапливает все больше кальция, превращаясь в настоящие косточки, которых к рождению должно быть около 300 штук.
Не прекращается совершенствование мышц. К этой неделе беременности они хорошо развились, обеспечивая плоду максимально возможную подвижность. Гормон роста играет в процессе укрепления мышечной ткани не последнюю роль. Мышцы вынуждены разрастаться и подстраиваться под ускоренный линейный рост трубчатых костей.
Яркие изменения в теле плода на 24-й неделе идут на фоне активной работы других систем. У крохи уже функционируют: желудочно-кишечный тракт, печень, иммунная, мочевая, сердечно-сосудистая системы. В них идет процесс совершенствования основных функций. До появления на свет маленькому организму нужно хорошенько натренировать все внутренние органы и системы, чтобы быть готовым жить вне маминого организма.
Причины преждевременных родов
Согласно определению Всемирной организации здравоохранения (ВОЗ), преждевременными считаются роды на 22–37-й неделях беременности, в результате которых рождается ребёнок весом от 500 до 2500 г. Дети, рождённые с весом менее 2500 г, являются маловесными.
Существует немалое количество причин, обуславливающих преждевременное родоразрешение. К ним относят как социальное окружение и образ жизни будущей мамы, так и состояние здоровья и физиологические особенности организма. Спровоцировать роды на 36-й неделе беременности могут причины, обусловленные:
- здоровьем женщины:
- инфекционно-воспалительные заболевания на поздних сроках беременности. Особенно часто будущие мамы страдают от ОРВИ и ОРЗ, сопровождающихся повышенной температурой тела, которая, в свою очередь, провоцирует развитие гипертонуса матки;
- хронические заболевания: гипертония, сахарный диабет, острые заболевания почек и печени, анемия, заболевания поджелудочной железы, краснуха, туберкулёз;
- аборты, которые приводят к развитию воспалительных процессов в органах половой системы;
- гормональный сбой, характеризующийся дефицитом прогестерона;
- анатомические аномалии развития детородных органов: новообразования, травмы матки, недоразвитие половых органов;
- опухоли матки;
- общая и половая незрелость;
- травмы живота;
- истмико-цервикальная недостаточность — патология, характеризующаяся преждевременным раскрытием шейки матки под давлением плода и околоплодных вод;
- состоянием плода:
- хромосомные и генетические нарушения;
-
многоплодная беременность;
- тяжёлые пороки развития;
- вынашивание ребёнка мужского пола;
- течением гестационного периода:
- тяжёлый гестоз;
- многоводие и маловодие;
- преждевременное излитие околоплодных вод;
- крупный плод;
- беременность, наступившая в результате экстракорпорального оплодотворения (ЭКО);
-
предлежание плаценты;
- неправильное положение плода в утробе женщины;
- резус-конфликт (осложнение беременности, которое возникает при несовместимости резус-факторов отца и матери);
- социально-экономическим положением будущей мамы:
- скудное питание, нехватка витаминов, минералов и других полезных веществ в организме женщины;
- стрессовые ситуации;
- курение и употребление алкоголя;
- неблагоприятные условия труда женщины, в частности, повышенный уровень шума и вибраций;
- приём медикаментов, запрещённых в период гестации;
- ранняя или поздняя беременности;
- семейное положение (например, мать-одиночка);
- нежелательная беременность.
Как показывает медицинская практика, у повторнородящих женщин в несколько раз возрастает риск преждевременных родов. Связанно это с тем, что их половые органы уже более адаптированы к процессу родоразрешения, чем у первородящих женщин.
Способы искусственного прерывания беременности
Самым относительно безопасным периодом для прерывания беременности считаются первые 6 недель, когда возможно провести медикаментозный или вакуумный аборты. Специальные препараты различных групп, оказывающие влияние на функцию желтого тела, сократительную активность матки и вызывающие аборт, используют только до 3 недель.
Искусственное прерывание беременности с использованием вакуум-аспирации проводят только на ранних сроках до 5-6 недель. Это менее травматичный способ в сравнении с выскабливанием. В полость матки вводится специальное устройство, создающее отрицательное давление, в результате плодное яйцо отторгается от стенки, потому что на ранних сроках оно еще слабо связано со стенкой матки и легко удаляется. Такое прерывание беременности сопровождается меньшим травмированием матки и незначительной потерей крови.
Начиная с 6 и до 12 недели, прерывание беременности осуществляют только выскабливанием. Такой аборт проводят в операционной специальными инструментами. В процессе прерывания беременности таким методом сначала расширяется канал шейки матки, а затем проводят непосредственно выскабливание специальной петлей. Перед проведением первого аборта обязательно определяют резус-фактор женщины. Это необходимо потому, что существует вероятность унаследования эмбрионом резус-фактора отца, а в процессе его разрушения кюреткой фетальные эритроциты могут попасть в кровь матери и вызвать сенсибилизацию организма матери, что может негативно повлиять на вынашивание последующих беременностей.
Искусственное прерывание беременности на поздних сроках, начиная с 13 и до 28 недели, разрешается только при наличии обоснованных медицинских и социальных показаний и при отсутствии противопоказаний по здоровью. Существуют следующие варианты искусственного прерывания такой беременности: умерщвление ребенка в утробе и вызывание искусственных родов; прерывание беременности посредством частичного вхождения, голову плода раздавливают щипцами; методом эвакуации плода, когда проводят полное расчленение в утробе и извлекают частями; инъекцией умерщвляют плод и начинаются естественные роды; кесаревым сечением.
Симптомы угрозы выкидыша, признаки преждевременных родов:
Беременная женщина и ее муж ДОЛЖНЫ ЗНАТЬ симптомы угрозы выкидыша и признаки преждевременных родов!
Симптомом угрозы выкидыша и признаком преждевременных родов является тупая, НОЮЩАЯ БОЛЬ в поясничном отделе позвоночника (ПОЯСНИЦЕ). Боль не купируется (не исчезает) спонтанно (самопроизвольно) в течение 10 МИНУТ или усиливается.
Симптомом угрозы выкидыша и признаком преждевременных родов является ноющая боль внизу живота, КАК при МЕНСТРУАЦИИ.
Симптомом угрозы выкидыша и признаком преждевременных родов являются спазмы (СХВАТКИ) внизу живота. Спазмы (схватки) внизу живота могут быть различной силы и продолжительности у первородящих и повторнородящих женщин. Ощущение болезненности также весьма субъективно и зависит от моральной готовности к родам, сократительной способности матки, содержания в организме женщины микроэлементов (в частности, кальция, калия, магния и фосфора) и т.д
ВАЖНО, что при угрозе преждевременных родов СИЛА схваток НЕ ОСЛАБЕВАЕТ (не изменяется) или нарастает; ДЛИТЕЛЬНОСТЬ (время) схватки НЕ УКОРАЧИВАЕТСЯ (не изменяется) или увеличивается; и частота схваток не изменяется или увеличивается.
Признаком преждевременных родов является ДАВЛЕНИЕ во ВЛАГАЛИЩЕ, ощущение инородного тела, чего-то мешающего ходить.
Признаком преждевременных родов является ощущение ПОЗЫВа к ДЕФЕКАЦИИ, давления на прямую кишку с желанием опорожнить кишечник.
Признаком преждевременных родов является появление жидких прозрачных выделений из влагалища.
Признаком преждевременных родов является ОТХОЖДЕНИЕ слизистой ПРОБКИ, околоплодных ВОД или появление розовых (алых) выделений из половых путей ранее 38 недель беременности.
У каждой здоровой беременной женщины, начиная с 32 недель беременности, периодически МОГУТ ВОЗНИКАТЬ кратковременные схваткообразные легкие БОЛИ (матка «приходит в тонус»).
Кратковременные боли (предвестники родов) связаны с подготовкой матки к родам — «отработкой взаимодействия» мышц и нервных рецепторов (нервных окончаний).
Но если боли ноющего или схваткообразного характера сильные или возникают чаще, чем 4-5 раз в течение часа, у Вас, вероятно, начались роды. В ряде случаев предродовые схватки могут не сопровождаться болью.
Если Вы думаете, что у Вас начались роды, не паникуйте, ложитесь на левый бок и СЧИТАЙТЕ КОЛИЧЕСТВО СХВАТОК. Если Вы насчитали 5 и более схваток в течение часа, ПОЗВОНИТЕ Вашему врачу.
Если у Вас начали отходить прозрачные воды или иная жидкость из половых путей, СООБЩИТЕ об этом врачу. Врач скажет Вам, как поступить дальше.
Возможно, у Вас повышенный тонус матки.
Возможно, имеются индивидуальные особенности протекания Вашей беременности.
В этом случае врач Вам посоветует ОГРАНИЧИТЬ физическую АКТИВНОСТЬ, временно воздержаться от половой близости, больше ОТДЫХАТЬ, ограничить производственную активность или перестать работать, чаще посещать врача и, возможно, — назначит принимать лекарственные средства, снижающие тонус матки и нормализующие состояние нервной системы.
Важно СВОЕВРЕМЕННО позвонить или посетить Вашего врача, если Вы наблюдаете подобные симптомы. Консультация врача акушера-гинеколога позволит СНИЗИТЬ РИСК преждевременных родов
Консультация врача акушера-гинеколога позволит СНИЗИТЬ РИСК преждевременных родов.
Нет двух одинаково родивших женщин, как нет двух одинаково прошедших родов у одной и той же женщины.
Всё, что Вам будут рассказывать другие женщины о своём личном опыте, не воспринимайте как абсолютную истину и инструкцию к выполнению.
ЗАДАЙТЕ врачу акушеру-гинекологу интересующие Вас ВОПРОСЫ. Вы получите объективный, компетентный ответ, основанный на наблюдениях и опыте поколений врачей акушеров-гинекологов.
Мы В ПОЛНОМ вашем РАСПОРЯЖЕНИИ при возникновении любых сомнений или пожеланий.