Болезнь клапанов сердца
Содержание:
Операции на сердечных клапанах
Нередко пороки сердца долгое время никак себя не проявляют, потому что сердце приспосабливается к работе с перегрузкой. В случае, когда порок сердца «умеренный» и не приводит к серьезной перегрузке сердца, в некоторых случаях ограничиваются наблюдением или медикаментозной терапией. Но когда порок выраженный, его необходимо лечить хирургическим путем.
На клапанах сердца проводят следующие операции: реконструкцию или полную замену поврежденного клапана.
Реконструкция клапана сердца
Иногда во время операции удается сохранить створки собственного клапана и лишь исправить их форму. Такая процедура называется пластикой клапана.
Иногда форму клапана удается восстановить, укрепив его основание нитями, либо подшив к основанию специальное кольцо, при этом сохраняются собственные створки клапана. Такая процедура называется аннулопластикой, она возможна лишь для митрального и трикуспидального клапана.
Реконструкция клапана может в значительной степени восстановить его функцию. При тяжелой степени повреждения клапана сердца операция по замене клапанов может стать единственным методом лечения. Результаты этих операций превосходит эффект от медикаментозной терапии. Сегодня операции на клапанах сердца могут проводиться у пациентов любых возрастных групп.
Доступ при операциях на аортальном клапане или на нескольких клапанах одновременно осуществляется через разрез по центру грудины. При операциях на митральном клапане возможно применение «техники замочной скважины», когда операционный доступ осуществляется через маленький разрез в проекции митрального клапана: сбоку и ниже груди.
Когда створки собственного клапана сохранить невозможно, или при сохранении их высока вероятность возвращения порока и повторной операции, собственный клапан иссекается, и на его место производится имплантация искусственного протеза клапана.
Наиболее часто выполняются операции по реконструкции митрального клапана
В этом случае собственный клапан сохраняется – это очень важно
В некоторых случаях для лечения аортального порока производится операция Росса. Поврежденный аортальный клапан заменяется собственным клапаном легочной артерии, близким к нему по строению, а вместо иссеченного клапана легочной артерии имплантируется искусственный протез.
Когда поврежден аортальный клапан и стенка аорты, может потребоваться замена восходящей части аорты клапансодержащим протезом аорты (иногда его называют кондуит). При этом протезируется не только аортальный клапан, но и прилежащий к нему восходящий отдел аорты.
О возможности проведения реконструктивной операции на клапане сердца в Вашем случае Вам сообщит лечащий врач. В отдельных случаях вопрос о возможности проведения реконструкция клапана решается во время операции: если реконструкция невозможна, то проводят операцию по замене поврежденного клапана.
Замена клапана сердца
Для замены клапанов сердца человека используются два типа клапанных протезов: первый тип – искусственные протезы: изготавливаются из искусственного композитного материала (см. рис. 1), второй тип — биологические протезы: изготавливаются из химически обработанных долей сердца свиней и коров, нанесенных на опорный каркас (см. рис. 2) и без каркаса (см. рис. 3).
Преимуществом механического протеза клапана сердца является значительная прочность, а недостатком — необходимость пожизненной терапии препаратами, тормозящими свертывание крови (антикоагулянтами, например, варфарин, маркумар и т.д.).
Преимущество биологического протеза – это отсутствие какой-либо дополнительной медикаментозной терапии после операции, недостаток — это ограниченный срок выживаемости протеза: в настоящее время он составляет примерно 12-15 лет, а далее — повторная операция.
Выбор типа зависит от возраста, сопутствующих заболеваний, образа жизни и других факторов. Этот выбор Вы должны сделать совместно с вашим врачом.
Вводная часть
Перед операцией на сердце у человека возникает множество вопросов. Некоторые из них мы задаем врачу, а некоторые даже не можем сформулировать. Когда мы понимаем, что происходит с нашим организмом, и что мы можем сделать для восстановления здоровья, нам легче переносить все процедуры.
Приобретенные пороки клапанов сердца — это заболевания, в основе которых лежат морфологические и/или функциональные нарушения клапанного аппарата (створок клапанов, фиброзного кольца, хорд, папиллярных мышц), развившиеся в результате острых или хронических заболеваний и травм, нарушающие функцию клапанов и вызывающие изменения внутрисердечной гемодинамики.
Пороки клапанов могут быть врожденными или приобретенными.
Врожденные пороки возникают при неправильном формировании структур сердца при внутриутробном развитии, иногда до зрелого возраста они не дают о себе знать. Приобретенные пороки возникают вследствие ревматизма, инфекции, нарушений обмена веществ (когда в створках откладываемся кальций), травмы и других причин.
Основные виды пороков сердечных клапанов:
- митральный стеноз
- недостаточность митрального клапана
- пролапс митрального клапана
- аортальный стеноз
- недостаточность аортального клапана
- трикуспидальный стеноз
- трискупидальная недостаточность
Нормальная работа сердца во многом зависит от функционирования его клапанного аппарата.
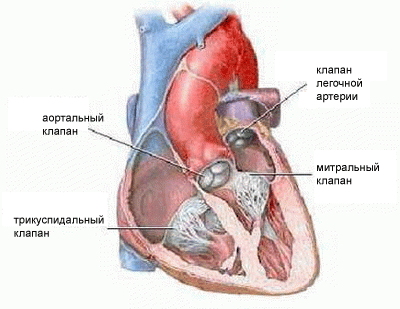 |
Препятствия на пути прохождения крови вызывают перегрузку, гипертрофию и расширение лежащих выше клапана структур. Затрудненная работа сердца нарушает питание гипертрофированного миокарда и приводит к .
Этиология и патогенез
Этиология стеноза и комбинированного порока ревматическая, недостаточности клапанов — обычно ревматическая, редко септическая, атеросклеротическая, травматическая, сифилитическая.
Стеноз образуется вследствие рубцового сращения или рубцовой ригидности створок клапана, подклапанных структур; недостаточность клапана — вследствие их разрушения, повреждения или рубцовой деформации.
Недостаточность клапана возникает из-за разрушения или повреждения его створок. Недостаточность клапана характеризуется неполным смыканием створок и возникает в результате их сморщивания, укорочения, перфорации или расширения фиброзного клапанного кольца, деформации или отрыва хорд и папиллярных мышц. В некоторых случаях недостаточность клапанов развивается в результате нарушения функции клапанного аппарата, в частности папиллярных мышц.
Нередко стеноз и недостаточность развиваются на одном клапане (так называемый комбинированный порок). Кроме того, бывают случаи, когда пороки затрагивают два и более клапана — это принято называть сочетанным пороком сердца.
Пораженные клапаны образуют препятствие прохождению крови — анатомическое при стенозе, динамическое при недостаточности. Последнее заключается в том, что часть крови хотя и проходит через отверстие, но в следующую фазу сердечного цикла возвращается обратно.
К эффективному объему добавляется «паразитический», совершающий маятникообразное движение по обе стороны пораженного клапана. Значительная клапанная недостаточность осложняется относительным стенозом (за счет увеличения объема крови). Препятствие прохождению крови ведет к перегрузке, гипертрофии и расширению вышележащих камер сердца.
Расширение более значительно при недостаточности клапана, когда вышележащая камера растягивается дополнительным количеством крови. При стенозе атриовентрикулярного отверстия снижено наполнение нижележащей камеры (левого желудочка при митральном стенозе, правого при трикуспидальном); гипертрофии и расширения желудочка нет.
При недостаточности клапана наполнение соответствующего желудочка увеличено, желудочек расширен и гипертрофирован. Затруднение работы сердца вследствие неправильного функционирования клапана и дистрофия гипертрофированного миокарда приводит к развитию сердечной недостаточности.
К каким докторам следует обращаться если у Вас Пролапс митрального клапана (ПМК) у детей:
Педиатр
Кардиолог
Ревматолог
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Пролапса митрального клапана (ПМК) у детей, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Диагностика заболеваний клапанов сердца
Выслушав описанные Вами симптомы, изучив медицинскую карту, врач измерит пульс, кровяное давление и с помощью стетоскопа прослушает Ваше сердце.
Если у врача появятся подозрения на наличие у Вас сердечного заболевания, он может попросить Вас пройти ряд специальных диагностических исследований, которые помогут поставить точный диагноз и назначить необходимое лечение.
Одним из таких методов исследования является неинвазивный метод, т.е. при котором не требуется какого-либо внутреннего вмешательства.
Другой вид исследований — инвазивный: с помощью инструментов, введенных внутрь организма, что, как правило, причиняет пациенту лишь незначительные неудобства.
Рентген грудной клетки
Данное исследование позволяет врачу получить ценную информацию о размере сердца, сердечных камер и состоянии легких.
Электрокардиограмма (ЭКГ)
Электрокардиограмма контролирует электрический ток, проходящий через сердце, и стимулирует камеры к сокращению. ЭКГ особенно полезна в диагностировании нарушений сердечного ритма и частоты.
Эти исследования также показывают увеличение мышц или их повреждение, и наличие перегруженности той или иной стороны сердца.
Эхокардиограмма (ЭхоКГ)
Данное исследование проводится с помощью «маленького» микрофончика, помещенного на поверхности грудной клетки, который испускает высокочастотные звуковые волны.
Звуковые волны отражаются обратно (отсюда и термин «эхо») из каждого слоя сердечной стенки и клапанов, а затем изображаются на экране монитора. Изображение «эхо» из разных точек, позволяет увидеть разрез сердца в момент его работы.
Во время «эхо» также записывается скорость кровотока, контролируется направление движения крови: движется ли кровь в нормальном поступательном направлении или наблюдается обратное движение (как в cлучае с недостаточностью клапана).
Суженный клапан (или стенозный) вызывает повышенную скорость кровотока. Степень стенозирования клапана во многих случаях точно определяется по увеличенной скорости кровотока.
Данное исследование позволит увидеть не только работу сердечных клапанов, оно также предоставит полезную и исчерпывающую информацию о размере сердечных камер, а также толщине и работе сердечной мышцы.
Катетеризация сердца и ангиограмма
Эти исследования проводятся следующим образом: тонкая полая трубка (катетер) пропускается через вену или артерию в руке или паховой области и продвигается к сердечным камерам, используя при этом рентген.
В процессе катетеризации измеряется давление в камерах сердца и определяются объемы крови в кровотоке.
Ангиография состоит из инъекции рентгеноконтрастного вещества, которое видно с помощью рентгеновского излучения и позволяет оценить работу сердца по нагнетанию крови, работу клапана и проходимость артерий (коронарных), снабжающих кровью сердечную мышцу.
Несмотря на то, что подобные исследования в обычном порядке проводились и ранее, совсем необязательно, что они нужны в Вашем случае, если информация, полученная методом эхокардиографии является полной и точной.
Во многих случая единственным необходимым инвазивным исследованием перед операцией является коронарная ангиограмма, если установлено, что проходимость одной или нескольких артерий нарушена.
Если есть закупорки коронарных артерий, врач обычно проводит операцию шунтирования одновременно с операцией на сердечном клапане.
Причины развития ПМК у беременных
Во время беременности в организме женщины наблюдаются значительные функциональные изменения со стороны сердечно-сосудистой системы. Наиболее значимые из них:
- функциональная гипертрофия сердца;
- увеличение ОЦК;
- уменьшение общего периферического сопротивления;
- функциональная тахикардия.
При этом, только гипертрофия сердца может привести к развитию ПМК у беременных: у части женщин не включаются компенсаторные механизмы, створки митрального клапана не выдерживают и начинают прогибаться во время систолы в полость левого предсердия.
Наблюдаются также случаи, когда эти же причины (тахикардия беременной, увеличение ОЦК, уменьшение ОПС) ведут к уменьшению регургитации крови, аускультативные признаки ПМК перестают определяться, а через несколько месяцев после родов появляются вновь.
Риски пролапса митрального клапана для беременной
Если у беременной пролабирование митрального клапана небольшое, гестация протекает нормально, женщина чувствует себя хорошо. Обычно пролапс митрального клапана при беременности и родах рассматривается как индивидуальная особенность, организма, больная хотя и наблюдается у кардиолога, но рожает обычным способом, в роддоме общего профиля.
Ситуация осложняется, если у беременной ПМК 3 степени при явлениях значительной регургитации. Еще более серьёзным становится прогноз при наличии симптомов сердечной недостаточности и аритмиях. В этом случае беременность ведут сразу два специалиста – гинеколог и кардиолог.
Если симптоматика нарастает и возникает угроза жизни женщины, может встать вопрос о прерывании беременности, но это редкая ситуация. Чаще беременную госпитализируют и пролечивают стационарно. Рожают такие женщины в специализированных роддомах, в присутствии расширенной врачебной бригады.
Последствия пролапса митрального клапана для плода
Тяжелые последствия для плода возникают только при пролапсе митрального клапана 3 степени сопровождающимся значительным обратным током крови.
При ПМК с таким течением часто наблюдаются различные осложнения беременности.
У плода это может вызвать:
- нарушение плацентарного кровообращения (нарушаются дыхательная, трофическая функции);
- развитие гипотрофии;
- развитие внутриутробной асфиксии.
- полноценный ночной сон;
- ограничение психических нагрузок;
- бессолевую диету;
- увеличение потребления магнийсодержащих продуктов.
- способ и объем обезболивания назначает анестезиолог;
- необходимо исключение потуг и наложение акушерских щипцов;
- осуществляется ингаляция кислорода;
- проводится профилактика кровотечений.
- активный ревматический процесс;
- инфекционный эндокардит;
- акушерская патология.
Лечение пролапса митрального клапана при беременности
Немедикаментозное лечение ПМК при беременности включает:
- полноценный ночной сон;
- ограничение психических нагрузок;
- бессолевую диету;
- увеличение потребления магний-содержащих продуктов.
Применение лекарств показано при аритмиях, тромбоэмболиях, а также в ситуациях, когда возникает риск отека легких.
Используют бета-блокаторы, обладающие антиаритмическим действием, нередко совместно с седативными фито препаратами (валериана, пустырник).
При выраженной регургитации, сопровождающейся симптомами кардиальной недостаточности, назначают мочегонные и вазодилататоры (иАПФ и сартаны при гестации противопоказаны).
В качестве профилактики тромбоэмболий назначают лекарства, улучшающие реологические характеристики крови.
Хирургических вмешательств по коррекции клапана обычно избегают, так как высока вероятность гибели плода.
Роды при пролапсе митрального клапана
Роды при ПМК с регургитацией 1-2 степени проводятся естественным путем в роддомах общего профиля.
При регургитации 3 степени роды проводятся расширенной бригадой (акушер, анестезиолог, кардиолог), в специализированных роддомах. Решение о способе родоразрешения принимается коллегиально.
Родоразрешение при неосложненном ПМК – вагинальное.
Показаниями к кесареву сечению являются:
- активный ревматический процесс;
- инфекционный эндокардит;
- акушерская патология.
Таким образом, при низких степенях пролабирования, сопровождающихся 1-2 степенью регургитации пролапс митрального клапана при беременности и родах заканчиваются рождением здорового ребенка. Но и при высоких степенях регургитации, если прислушиваться ко всем рекомендациям врачей, можно родить здорового полноценного малыша.
Светлана Александрова, кардиолог, специально для Mirmam.pro
Почему возникает пролапс?

Кардиомиопатия
Выделяют две формы пролабирования — врожденную и приобретенную. Приобретенная форма обусловлена различными заболеваниями женщины: ишемия, системные заболевания, травмы, кардиомиопатии. Врожденная форма подразумевает дефекты клапана с самого рождения, имеет наследственную предрасположенность к слабости соединительной ткани.
Примечательно, что до беременности эта форма может никак себя не проявлять, а при возрастании нагрузки на сердце и сосуды, давать о себе знать развитием регургитации и митральной недостаточности. Причинами врожденного двустворчатого пролабирования может стать неполноценность соединительной ткани створок, удлинение хорд, и другие малые аномалии. Женщины с пролапсом чаще всего худощавые, астенично сложены, высокие, с низким развитием мышечной массы.
Общие сведения
Прежде, чем говорить о такой патологии, как пролапс митрального клапана (ПМК), разберемся с некоторыми терминами, которые помогут нам лучше понять о чём идёт речь.
Из курса школьной биологии, кто-то может быть помнит, что сердце представляет собой мышечный орган, работающий по типу насоса. Благодаря сокращениям кровь движется по всем остальным сосудам.
Состоит сердце из четырех камер – двух желудочков (правый и левый) и двух предсердий (правое и левое). Камеры сообщены между собой системой клапанов, что обеспечивает движение крови из одной камеры в другую в определенном направлении.
Один из главных клапанов — митральный, располагается между левым предсердием и левым желудочком. Это двустворчатый клапан, который открыт во время сокращения левого предсердия, что позволяет крови попасть в левый желудочек. Как только это происходит, клапан закрывается, и кровь уже не может попасть обратно. Она движется дальше – в аорту.
При ряде нарушений происходит выпячивание (пролапс) митрального клапана в сторону предсердия (чего в норме быть не должно). Это приводит к тому, что часть крови из левого желудочка забрасывается назад, в левое предсердие. Это явление также известно как регургитация – движение жидкостей (и газов) в направлении, противоположном нормальному.
Согласно статистическим данным, пролапс митрального клапана встречается у 5-20% населения разных стран. Такой разброс данных объясняют как различным уровнем выявляемости и регистрации ПМК в странах, так и склонностью к ПМК у разных рас. Так, если у европейцев частота ПМК составляет более 3%, то у жителей стран Ближнего Востока – это 2,7%, а у жителей Китая – 2,2%. Патология встречается и среди практически здоровых молодых людей, в частности, среди спортсменов. Фремингемское исследование показывает, что у женщин створки митрального клапана пролабируют несколько чаще, чем у мужчин.
Лечение:
- Асимптоматичная стадия (модифицированная AHA/ACC стадия В)
- Обучение владельца (информация о заболевании и ранних симптомах сердечной недостаточности)
- Измерение артериального давления крови
- Обзорный рентген грудной клетки( /-экг) и повторное обследование ежегодно
- Поддержание нормального веса тела /кондиции
- Регулярные физические нагрузки слабой или средней интенсивности
- Избегать интенсивных физических нагрузок
- Избегать соленой пищи; рассмотреть диеты с умеренным ограничением соли
- Назначать ИАПФ aсимптоматическим пациентам, показывающим прогрессирующую кардиомегалию может замедлить ухудшения, но эта гипотеза пока не полностью доказана
Симптомы сердечной недостаточности слабо или умеренно выражены (модифицированная AHA/ACC стадия С, хроническая):
- Фуросемид, если необходим
- Амлодипин
- Ингибиторы АПФ
- Пимобендан (может использоваться с ингибиторами АПФ или без них)
- /-дигоксин (показанный при предсердных тахиаритмиях, включая фибрилляцию)
- /- дополнительные диуретики (спиронолактон, гипотиазид)
- Антиаритмическая терапия при необходимости
- Ограничение физичеких нагрузок
- Мониторирование дома частоты дыхания ( /- частоты сердечных сокращений)
- Выраженные симптомы острой застойной сердечной недостаточности
- Кислородная поддержка
- Фуросемид (более высокие дозы, парентерально)
- Амлодипин?
- Вазодилятаторная терапия
- Антиаритмическая терапия, если это необходимо
- /- позивные инотропы
- После стабилизации пациента может быть использована терапия пимобенданом /- дигоксином орально
- /- бронходилятатор
- Торакоцентез при большом скоплении плеврального выпота
Лечение при хронической рецидивирующей или рефрактерной сердечной недостаточности (модифицированная AHA/ACC стадия D):
- увеличить дозу/частоту фуросемида; при необходимости можно снизить их в течение нескольких дней после ослабления симптомов
- увеличить дозу/ частоту ингибитора АПФ (с 1 до 2 раз в день)
- увеличить дозу второго диуретика
- торакоцентез или абдоминальный центез при необходимости
- антиаритмики при необходимости
- силденафил при вторичной легочной гипертензии (напр.1-2 мг/кг каждые 12 часов)
- пробное лечение бронходилятатором или противокашлевым препаратом
Профилактика Пролапса митрального клапана:
У детей ПМК имеет доброкачественную форму, осложнения встречаются редко. Если не проводить должное лечение и не находиться под наблюдением, то может развиться клапанная недостаточность и митральная регургитация. И когда ребенок достигнет зрелого возраста, то тяжело будет корректировать нарушения. Поэтому столь важны своевременная диагностика, лечение и профилактические меры уже в раннем возрасте ребенка.
Профилактика ПМК – это предупреждение прогрессирования клапанных нарушений и развития осложнений. Детям с пролапсом митрального клапана доктора индивидуально подбирают физическую нагрузку, лечение сопутствующей патологии сердца. Ребенок находится под диспансерным наблюдением педиатра, кардиолога и детского ревматолога, детского невролога; ребенку обязательно нужно регулярно проводить ЭКГ, ЭхоКГ и др.
4.Диагностика и лечение регургитации митрального клапана
Диагностика регургитации митрального клапана может включать в себя:
- осмотр врача;
- эхокардиограмму – процедуру, основанную на использовании звуковых волн для определения формы, размера и структуры сердечной ткани;
- рентген грудной клетки;
- электрокардиограмму сердца, позволяющую выявить нарушения в сердечном ритме;
- катетеризацию сердца – исследование полостей сердца, а также близлежащих кровеносных сосудов с помощью полой гибкой трубки.
Эти тесты позволяют не только выявить митральную регургитацию, но и определить степень митральной недостаточности. Полученная в ходе исследования информация является основой, на которой базируется дальнейшее лечение.
Выбор способа лечения регургитации митрального клапана зависит в первую очередь от формы заболевания, а также от степени его прогрессирования. К примеру, в хронических случаях врачи чаще всего назначают постоянное наблюдение за состоянием сердца больного и прием специальных медикаментозных средств для устранения симптомов болезни. К таким препаратам можно отнести:
- вазодилататоры – группу сосудорасширяющих лекарственных средств;
- диуретики и мочегонные средства;
- антикоагулянты – препараты, препятствующие образованию тромбов.
Что такое Пролапс митрального клапана (ПМК) у детей —
Пролапс митрального клапана (ПМК) у детей — это заболевание, проявляющееся в структурно-функциональных нарушениях митрального клапана, что приводит к прогибанию створок клапана в полость левого предсердия момент систолы левого желудочка. Пролапс митрального клапана у детей проявляется систолическими щелчками, систолического шума может не быть.
Ангиокардиографическое исследование, проведенное в 1963 и 1981 годах, позволило выяснить причину систолических щелчков. Она оказалась не в деформации, а в провисании створок митрального клапана в полость левого предсердия. Термин, которым сейчас называется заболевание, был введен в 1979 году.
УЗИ позволяет установить, что любой клапан сердца может пролабировать. Иногда даже несколько вместе. Это приводит к тому, что движение крови в сердце нарушается. Пролапс митрального клапана находят у 6- 14% детей. Чаще всего болеют девочки.
Online-консультации врачей
| Консультация онколога |
| Консультация неонатолога |
| Консультация массажиста |
| Консультация стоматолога |
| Консультация сурдолога (аудиолога) |
| Консультация аллерголога |
| Консультация генетика |
| Консультация хирурга |
| Консультация педиатра-аллерголога |
| Консультация андролога-уролога |
| Консультация нарколога |
| Консультация ортопеда-травматолога |
| Консультация инфекциониста |
| Консультация общих вопросов |
| Консультация дерматолога |
Новости медицины
Футбольные фанаты находятся в смертельной опасности,
31.01.2020
«Умная перчатка» возвращает силу хвата жертвам травм и инсультов,
28.01.2020
Назван легкий способ укрепить здоровье,
20.01.2020
Топ-5 салонов массажа в Киеве по версии Покупон,
15.01.2020
Новости здравоохранения
Глава ВОЗ объявил пандемию COVID-19,
12.03.2020
Коронавирус атаковал уже более 100 стран, заразились почти 120 000 человек,
11.03.2020
Коронавирус атаковал 79 стран, число жертв приближается к 3200 человек,
04.03.2020
Новый коронавирус атаковал 48 стран мира, число жертв растет,
27.02.2020
Сохранение беременности
Беременность – естественный процесс для женского организма. Тем не менее, не каждый организм может самостоятельно адаптироваться к роли будущей мамы. В таком случае могут возникать различные патологии беременности — нарушения в работе эндокринной, центральной нервной и сосудистой систем организма во время физиологического процесса вынашивания ребенка. Наиболее распространенные патологии – токсикозы беременных, или гестозы. Токсикозы могут проявляться на разных сроках беременности. Каждый из них может нести серьезную опасность для здоровья и жизни матери и ребенка. В отделении патологии беременности мы проводим как амбулаторное, так и стационарное лечение с целью сохранения беременности, уменьшения негативных факторов ее развития, улучшения самочувствия.
Существует «группа риска» при беременности – это женщины с гипертонической болезнью, артериальной гипотензией, варикозным расширением вен, пороками сердца, бронхиальной астмой, пиелонефритом, сахарным диабетом и рядом других хронических заболеваний различных систем и органов. Дополнительный фактор риска – возраст женщины. Беременность после 35 лет может сопровождаться осложнениями.
Большинство будущих мам в той или иной степени нуждаются в квалифицированной медицинской поддержке с первых недель беременности — для благополучного вынашивания и рождения здорового малыша
Важно отметить: если гинеколог рекомендует поддержку беременности в стационаре – не стоит пренебрегать данной рекомендацией. Сохранение беременности в госпитальных условиях – залог безопасности для вашей жизни и жизни малыша, ведь вы будете находиться под постоянным контролем компетентных специалистов, которые смогут оказать своевременную помощь
Ведение осложненной беременности, лечение патологий беременности – профильное направление акушерских отделений медицинских клиник «Мать и дитя». Каждая программа лечения создается индивидуально в результате взаимодействия высококвалифицированных специалистов различных областей медицины, при этом отвечает всем стандартам ведения беременности в России.
В зависимости от медицинской ситуации, над планом программы лечения могут одновременно работать: акушер-гинеколог, специалисты в области лабораторной, функциональной и пренатальной диагностики, эндокринолог, репродуктолог, генетик, гастроэнтеролог, кардиолог, невролог, психотерапевт, нефролог, лейколог, хирург, онколог – те врачи, в компетенции которых находится медицинская помощь женщине и ребенку. Мы применяем эффективные и безопасные методы диагностики, медикаментозной терапии, оперативного лечения беременных.
Отделения патологии беременности «Мать и дитя» включают стационары, оснащенные всем необходимым оборудованием для проведения постоянного мониторинга состояния мамы и ребенка, эффективного и безопасного лечения различных акушерских и экстрагенитальных патологий. Подготовка к плановой операции кесарева сечения также осуществляется в стационаре отделения патологии беременности.
Отделений патологии беременности «Мать и дитя» — этостационары, в которых проводится :
- Диагностика и лечение нефропатии беременных
- Диагностика и лечение патологий фетоплацентарной системы
- Диагностика и лечение позднего токсикоза – ОПГ-гестоза: отеков, протеинурии, гипертензии беременных, гестозов различной степени тяжести.
- Диагностика и лечение преэклампсии и эклампсии беременных
- Диагностика и лечение раннего токсикоза, дерматоза беременных
- Преодоление угрозы прерывания беременности и преждевременных родов
- Профилактика токсикоза во время беременности
Сохранение беременности в «Мать и дитя» возможно при
В медицинских клиниках «Мать и дитя» возможно амбулаторное и стационарное лечение патологий беременности. Мы делаем все возможное, чтобы каждая женщина благополучно вынашивала беременность — и на свет появлялся здоровый малыш.
К каким докторам следует обращаться если у Вас Пролапс митрального клапана:
Кардиолог
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Пролапса митрального клапана, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
3.Симптомы заболевания
Для хронической митральной регургитации характерно отсутствие симптомов на протяжении многих лет. Как правило, больные долгое время не знают о заболевании сердца, признаки которого проявляются постепенно. Острая форма регургитации гораздо серьезнее и сопровождается такими же симптомами, как кардиогенный шок и острая сердечная недостаточность.
Перечислим основные симптомы регургитации митрального клапана:
- постоянная одышка;
- слабость и повышенная утомляемость;
- головокружение;
- болевые ощущения в груди;
- спутанность сознания;
- отечность нижних конечностей.
При обнаружении хотя бы двух вышеотмеченных симптомов обязательно обратитесь к хорошему кардиологу. Возможно, вам требуется немедленного лечения.
Online-консультации врачей
| Консультация неонатолога |
| Консультация онколога-маммолога |
| Консультация андролога-уролога |
| Консультация маммолога |
| Консультация массажиста |
| Консультация анестезиолога |
| Консультация специалиста по лечению за рубежом |
| Консультация невролога |
| Консультация специалиста по лазерной косметологии |
| Консультация психоневролога |
| Консультация косметолога |
| Консультация педиатра |
| Консультация доктора-УЗИ |
| Консультация кардиолога |
| Консультация оториноларинголога |
Новости медицины
Футбольные фанаты находятся в смертельной опасности,
31.01.2020
«Умная перчатка» возвращает силу хвата жертвам травм и инсультов,
28.01.2020
Назван легкий способ укрепить здоровье,
20.01.2020
Топ-5 салонов массажа в Киеве по версии Покупон,
15.01.2020
Новости здравоохранения
Глава ВОЗ объявил пандемию COVID-19,
12.03.2020
Коронавирус атаковал уже более 100 стран, заразились почти 120 000 человек,
11.03.2020
Коронавирус атаковал 79 стран, число жертв приближается к 3200 человек,
04.03.2020
Новый коронавирус атаковал 48 стран мира, число жертв растет,
27.02.2020








