38 неделя беременности
Содержание:
Лечение низкой плаценты при беременности
К сожалению, даже при современном уровне развития медицины специального и на 100% эффективного лечения этой патологии не существует. Врачи не располагают средствами, позволяющими целенаправленно поднять плаценту, поэтому чаще всего выжидают, что она мигрирует в нормальное положение самостоятельно. Чаще всего так и происходит, но не всегда – в таких случаях пациентке назначается терапия, направленная на снижение рисков и поддержание жизнеспособности ребенка.
Лекарственная терапия. При низком расположении плаценты женщине на всем протяжении беременности необходимо принимать медикаменты следующих типов:
- спазмолитики — они снижают тонус матки и сокращают вероятность выкидыша (на ранних сроках) и преждевременных родов (на позднем этапе);
- препараты железа – с их помощью компенсируется малокровие, возникающее из-за кровотечений, и кислородное голодание плода;
- антиагреганты и вазодилататоры – препараты этого типа препятствуют образованию тромбов и расслабляют мускулатуру кровеносных сосудов, тем самым улучшая циркуляцию крови в плаценте и пуповине;
- гормональные препараты – используются при недостаточной функции эндокринных желез женщины и дефиците ее собственных половых гормонов (прогестеронов), обеспечивающих нормальное развитие плаценты.
Кесарево сечение. Оно используется только на поздних сроках беременности, когда плод уже достиг определенной стадии развития. Это крайняя мера, направленная на предотвращение обширных кровотечений из-за разрыва плаценты, возникающего во время естественных родов при полном или частичном перекрытии плацентой родового канала. Чаще всего кесарево сечение делают при сочетании этой патологии с поперечным или тазовым предлежанием плода, многоплодной беременностью и другими осложнениями.
Естественные роды при низком расположении плаценты во время беременности возможны, но проводятся при соблюдении следующих условий:
- плод должен иметь небольшие размеры и располагаться в правильной позе (головой к родовому каналу);
- нормальные размеры таза и родовых путей у пациентки, отсутствие анатомических нарушений репродуктивных органов;
- отсутствие кровотечений, свидетельствующих о наличии отслоений плаценты от маточного эндометрия;
- нормальном положении, размере и состоянии шейки матки, играющей большую роль в процессе родов.
В некоторых случаях при естественных родах с плацентарным предлежанием требуется хирургическая помощь. Задача врачей состоит в том. Чтобы максимально облегчить продвижение плода по родовым путям, уменьшить интенсивность кровотечений. Медикаментозной стимуляции родов не проводится ни при какой виде патологии, процесс должен проходить естественным путем, не создавая дополнительную нагрузку на половые органы матери.
Профилактика низкого предлежания плаценты направлена на устранение факторов, способствующих этой патологии:
- отказ от вредных привычек – курения, употребления алкоголя и наркотических веществ;
- исключение или ограничение стрессовых ситуаций на работе и в повседневной жизни;
- ограничение физической (в том числе сексуальной) активности, создающей дополнительную нагрузку на репродуктивную систему.
В целом, уровень современной медицины позволяет своевременно обнаружить плацентарное предлежание на ранних сроках вынашивания и выработать эффективную стратегию для сохранения жизни малыша. Однако, если такой возможности нет или риск для матери слишком велик, врачи рекомендуют искусственное прерывание беременности. Также шансы на успешное рождение здорового ребенка зависят от того, как строго пациентка выполняла предписания врача.
Развитие внутренних органов
Все органы малыша сформированы и уже работают. Исключение составляют только легкие, которые начнут работать сразу после появления на свет. В них сейчас завершается важный процесс — накопление специального вещества сурфактанта, которое даст возможность легким нормально развернуться при первом вдохе малыша.
Сердечно-сосудистая система крохи работает бесперебойно — частота сердечных сокращений (ЧСС) на этом сроке в среднем составляет 157 ударов в минуту (допустимые колебания – от 146 до 168 ударов в минуту).
У мальчиков сердце бьется чуть медленнее, чем у девочек, хотя этот факт, подтвержденный акушерами с богатым опытом, официальная медицина не признает. хорошо прослушивается на УЗИ, КТГ и даже в домашних условиях при помощи обычного фонендоскопа.

Органы пищеварения малыша согласованы между собой. Он глотает околоплодные воды, желудок переваривает их, излишки отрыгивает (так возникает икота), остальное попадает в кишечник, который уже накопил и продолжает накапливать первородный кал меконий черно-зеленого цвета. Именно меконий выйдет из кишечника после рождения, тем самым будет запущена работа органов пищеварения в новой для малыша окружающей среде.
Свои функции исправно выполняют почки, печень, поджелудочная железа ребенка и другие органы.

Икота
Иногда беременная женщина, начиная примерно с 25 недели беременности, может почувствовать в животе ритмичные сокращения, напоминающие толчки. Это в животе начинает икать ребенок. Икота представляет собой сокращение диафрагмы, вызванной вследствие раздражения нервного центра головного мозга.
Существует две причины икоты:
- заглатывание амниотической жидкости плодом
- гипоксия — кислородное голодание плода
Икота при заглатывании жидкости считается нормальной и не несет никакой опасности плоду.
Гипоксия — это та причина, которая может повлиять на развитие ребенка. Но не следует сразу паниковать: гипоксия сопровождается еще рядом признаков:
- повышенная активность плода
- редкое или наоборот частое сердцебиение
О проявлении икоты и ее частоте следует рассказать гинекологу, ведущему вашу беременность. И уже врач, если существуют показания для этого, назначит доплерометрию или кардиотокографию.
Кардиотокография позволяет оценить работу сердца плода. Процедуру выполняют после 28 недель беременности.
Доплерометрия исследует состояние кровотока в маточных артериях, плаценте и сосудах пуповины.
Обе процедуры помогают точно установить, не испытывает ли ребенок кислородное голодание.
Таким образом, даже частая икота малыша не должна быть поводом для беспокойства, но сообщить о ее продолжительности и частоте обязательно следует своему врачу.
Развитие малыша на 38-й неделе
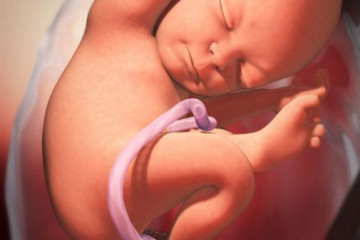
До самых родов ребёнок в животике у мамы продолжает расти. Его рост к 38-й неделе достигает уже 47 сантиметров, а вес превышает 3 килограмма. Внутренние органы малыша полностью сформированы, и он уже готов жить вне маминого животика.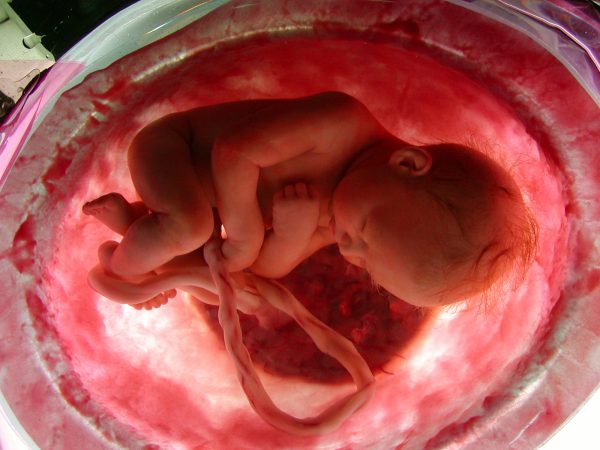
Малыш к 38-й неделе полностью жизнеспособен
Будущие мамы замечают, что кроха стал менее активен. Это связано с размерами плода, не позволяющими ему пинаться и кувыркаться в прежнем режиме. В норме малыш должен совершать около 12 шевелений за 10–12 часов. Меньшее количество — это уже повод для беспокойства.
Ребёнок на 38-й неделе теряет пушок, покрывающий его тело, — лануго. Первородная смазка тоже постепенно исчезает.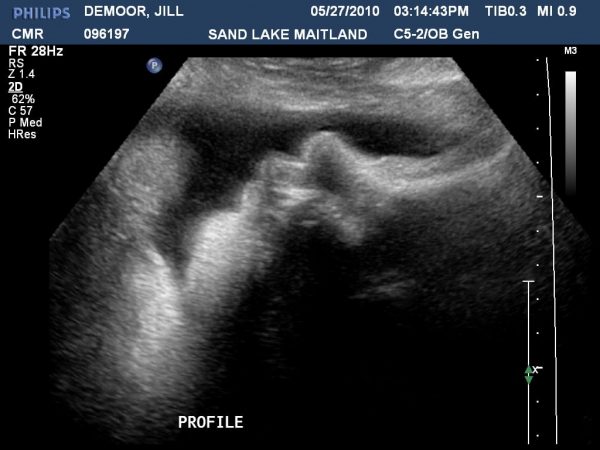
Оценить состояние ребёнка на последних сроках беременности поможет УЗИ
Если малыш ещё не принял нужное положение в малом тазу, то он вот-вот это сделает. Верным является головное предлежание, когда кроха входит в родовой канал головкой. На 38-й неделе возможно тазовое предлежание — малыш готовится появиться на свет попкой вперёд. Обычно такая ситуация становится поводом к кесаревому сечению. Поперечное предлежание — самое опасное. Естественные роды в этом случае полностью исключены. Но акушеры утверждают, что часто перед самым появлением на свет малыш внезапно занимает правильное положение и роды проходят абсолютно нормально.
На 38-й неделе беременность близится к концу. И остаётся совсем чуть-чуть подождать главной встречи в вашей жизни. А после первого взгляда на малыша уже и не вспомнятся те трудности, которые вам пришлось пережить в последние недели беременности.
Необходимые исследования и анализы
И на этой неделе вам могли назначить анализ мочи. Если до этого у вас отмечались подъёмы давления, то к приёму врач мог попросить вас измерять своё АД, и отмечать результаты. Потому что в случае существенного повышения давления, наличия отёков и белка в анализе мочи можно говорить о том, что у беременной развивается гестоз. В таком случае на сроке 39 недель вас сразу отправят на сохранение и, может быть, к концу этой недели вы уже родите.
Поскольку к концу беременности у женщин выявляются разные проблемы той или иной степени тяжести, их могут отправить в стационар, где есть возможность не только ежедневно проверять состояние будущей мамы, но и оказать первую помощь. На 39 неделе вам дополнительно могут провести УЗИ и КТГ, если наблюдаются симптомы, указывающие на наличие патологии в организме беременной или плода.
Физическая активность на сроке 38 неделя беременности
Если на протяжении всего вынашивания плода будущая мамочка вела активный образ жизни и не сидела на месте, то на этом сроке она чувствует себя хорошо. С наступлением тридцать восьмой недели беременности, женщина должна ограничить свою активность, но чтобы не захандрить, ей необходимо выполнять дыхательную гимнастику, которая поможет ей в родах, и упражнения Кегеля для укрепления влагалищных мышц. Также будет необходимо, раз в день совершать длительные пешие прогулки.
Тренировать дыхание перед родами очень важно. Его следует отточить настолько, чтобы во время схваток не сбиваться и дышать так, как нужно
Это поможет не только облегчить боль, но и родить малыша без разрывов и прочих осложнений.
А при помощи упражнений Кегеля можно подготовить влагалищные мышцы и мышцы тазового дна к родам. Кроме этого, они позволят будущей мамочке гораздо быстрее восстановиться после родов.

Развитие плода на 38 неделе беременности
На тридцать восьмой неделе малыш уже полностью сформирован. Он уже имеет тот облик, который мама увидит после родов. Кожа младенца гладкая, имеет здоровый нежно-розовый оттенок. Голова у большинства младенцев на этом сроке имеет волосяной покров.

Вес и рост плода практически не отличается от показателей новорожденного ребенка, и в среднем равен 2,9 кг и 49-50 см.
| Параметры развития плода |
Примерные показатели нормы
(на данном сроке) |
|---|---|
| Рост | 45 – 50 см |
| Вес | 2,8 – 3 кг |
| Окружность головы | ~ 310 – 357 мм |
| Окружность живота | ~ 305 – 364 мм |
Развитие ребенка
Плацента, которая обеспечивает младенца питанием, становится тоньше и стареет. Резко уменьшается количества получаемых организмом плода питательных веществ, что приводит к приостановлению набора веса. Масса ребенка теперь увеличивается незначительно, основная часть получаемых от матери полезных веществ расходуется на жизнедеятельность крохи. Сердечко маленького человека в норме бьется с частотой 120 – 160 ударов в минуту.
Органы ребенка хорошо развиты. Поверхность легочных альвеол уже покрыта сурфактантом. Это поможет малышу сделать первый вдох в первую секунду после рождения. Продолжают созревать поджелудочная железа, печень. В кишечнике уже скопился первородный кал – меконий, который образовался в результате заглатывания ребенком околоплодных вод.

В матке малышу на девятом месяце беременности становится тесно, поэтому толкания и шевеления происходят реже, чем пару недель назад. Координация вместе с тем значительно улучшается, и движения его конечностей уже не носят беспорядочный характер. У ребенка уже отлично развиты первые рефлексы – сосательный и хватательный. Кроха уже обладает сильной хваткой, в чем мама сможет убедиться сразу после родов, малыш легко зажмет её палец в кулачке.
Что происходит с малышом на 38 неделе
- Организм ребенка начинает в усиленном режиме производить гормон кортизол, помогающий младенцу подготовиться к внутриутробной жизни. Кортизол способствует созреванию легких и выработке сурфактанта – вещества, позволяющего раскрыться легким с первым вдохом воздуха.
- Благодаря действию гормона кортизола также начинает по-новому функционировать печень, меняется внутренняя выстилка кишечника и желудка. После родов малышу будет получать питательные вещества только через эти органы.
- Кроме того, в надпочечниках начинают вырабатываться эндорфины («гормоны счастья»), они помогут легче пережить ребенку расставание с материнской утробой.
Положение ребенка в матке
Есть два варианта положения младенца в матке – головное и тазовое. В нормальном положении голова ребенка должна находиться в материнской нижней части таза. Тазовое предлежание считается патологией. Оно означает, что ребенок занял неправильное положение в матке и расположен ножками вниз. Контролировать положение ребенка в матке при тазовом предлежании нужно с помощью УЗИ каждые 5-7 дней для выбора безопасного родоразрешения.
Обратите внимание! По врачебному мнению, если к концу третьего триместра ребенок так и не занял необходимого для родов положения, то перевернуться головкой вниз из-за своего крупного размера он вряд ли сможет. Если у плода небольшой вес, то есть шанс, что он самостоятельно перевернется к моменту родов.
Анализы, обследования и УЗИ на 38-й неделе беременности
Последние месяцы перед родами женщине необходимо посещать акушера-гинеколога каждую неделю. 38 неделя беременности – не исключение.
На приеме врач проведет следующие исследования:
- определение размеров и положения плода;
- измерение высоты дна матки;
- прослушивание сердцебиения ребенка;
- анализ мочи.
КТГ проводится на 38 неделе с целью изучения сердечной деятельности малыша и частоты сокращения его сердца. С его помощью отслеживается реакция плода на сокращение матки. После чего можно сделать вывод о состоянии плода и отследить возможные отклонения от нормы. Подробнее о КТГ…
3 обязательных скрининга уже были пройдены женщиной, поэтому на 38 неделе УЗИ назначается по необходимости. Проведение ультразвукового исследования перед родами может быть необходимо для исключения обвития пуповиной или для точного определения положения малыш.
Предлагаем вам посмотреть видео УЗИ плода на 38 неделе беременности, а также рассмотреть фото ребенка выше.
Наши врачи гинекологи
Алексеева Ирина Михайловна
Акушер–гинеколог
взрослый/детский
Онлайн запись
Садриева Альбина Хайдаровна
Акушер-гинеколог
взрослый
Онлайн запись
Голованова Светлана Юнадьевна
Акушер-гинеколог, гематолог
взрослый
Онлайн запись
Хасанов Албир Алмазович
Акушер-гинеколог взрослый
Доктор медицинских наук
Онлайн запись
Нуруллина Диляра Владимировна
Акушер-гинеколог
взрослый
Онлайн запись
Голованов Леонид Аркадьевич
Акушер–гинеколог взрослый
Кандидат медицинских наук
Галькиева Наиля Анваровна
акушер-гинеколог
взрослый/детский
Онлайн запись
Садриева Марьям Равилевна
Акушер-гинеколог взрослый
Онлайн запись
Исламова Лейсан Тафкилевна
Акушер-гинеколог
взрослый/детский
Онлайн запись
Красильникова Мария Сергеевна
Акушер–гинеколог
взрослый
Онлайн запись
Лечение
Клинические рекомендации при асфиксии предусматривают первоочередное предоставление первой помощи новорожденному. Это самый ответственный шаг, который при условии грамотного проведения снижает тяжесть последствий патологического состояния и риск развития осложнений. Ключевая цель реанимационных мероприятий при асфиксии – достичь максимально высокой оценки по шкале Апгар к 5-20 минутам жизни новорожденного.
- Принцип А («airway») – обеспечить свободную проходимость дыхательных путей на первом этапе реанимации. Для этого нужно создать правильное положение: запрокинуть голову, приспустить ее на 15 градусов. После этого – отсосать слизь, околоплодные воды из носа, рта, трахеи, нижних отделов дыхательных путей.
- Принцип B («breath») – создать вентиляцию, обеспечить дыхание. Для этого создают струйный кислородный поток – проводят искусственную вентиляцию легких с помощью реанимационного мешка. Если ребенок не кричит – добавляют тактильную стимуляцию: поглаживание вдоль спины, похлопывание по стопам.
- Принцип С («cordial») – восстановить работу сердца. В этом помогает непрямой массаж сердца. При необходимости – вводят адреналин, глюкозу, гидрокортизон и другие препараты. При этом нельзя прекращать вспомогательную вентиляцию из предыдущего этапа.
Уход за новорожденным ребенком, перенесшим асфиксию, проводится в условиях роддома. Малышей с легкой формой размещают в специальную палатку с высоким содержанием кислорода. При средней или тяжелой форме асфиксии младенцев размещают в кувез – специальный бокс, куда подается кислород. При необходимости проводят повторную очистку дыхательных путей, освобождают их от слизи.
Схему дальнейшего лечения, восстановления и ухода определяет лечащий врач. Общие рекомендации по уходу предусматривают:
В ходе реабилитации следить за состоянием ребенка помогает регулярный мониторинг:
- веса малыша (два раза в день);
- неврологического и соматического статуса;
- объема употребляемой жидкости;
- состава питания;
- основных жизненных показателей: пульса, артериального давления, сатурации, частоты дыхательных движений;
- лабораторных характеристик крови, мочи;
- рентгенограммы грудной клетки, брюшной полости;
- ультразвукового исследования брюшной полости;
- нейросонографии;
- электрокардиограммы, эхокардиограммы.
После выписки малыша нужно регулярно наблюдать у педиатра, невропатолога.
На какой срок кладут в больницу на сохранение беременности?
Обязательная госпитализация требуется в следующих случаях:
- кровотечение из влагалища;
- обострение хронических заболеваний;
- предлежание и отслойка плаценты;
- сильный токсикоз;
- боли в животе;
- подтекание околоплодных вод;
- ухудшение состояния плода по результатам анализов.
Многие не понимают, зачем лежать и спрашивают: разве лежать долго не вредно? Действительно, долгое лежание без движения может навредить женщине, но в случае, когда речь идет о здоровье и жизни будущего ребенка, в ход идут крайние меры.
Чем поможет постельный режим?
Прежде всего, при движении напрягается брюшная стенка, что провоцирует механическое воздействие на плод. Это, в свою очередь, может спровоцировать отслойку плаценты, повышение давления, повышение тонуса матки, выкидыш, преждевременные роды. При постельном режиме этого не происходит.
Плацента не может сокращаться, а вот нижний сегмент матки во втором и третьем триместрах может подвергаться изменениям, что заставляет плаценту смещаться, а кровеносные сосуды – рваться. В итоге возникает кровотечение. Даже небольших нагрузок достаточно, чтобы началось предлежание плаценты, а постельный режим позволяет снизить риски и выносить ребенка.
Что представляет из себя постельный режим? Неужели придется постоянно лежать?
Постельный режим бывает нескольких типов, в зависимости от степени тяжести проблем с беременностью:
- Строгий – нельзя ни в коем случае вставать с кровати или даже садиться.
- Нестрогий – можно садиться на кровати.
- Палатный постельный режим – не менее половины дня следует проводить в постели, часть времени можно сидеть, менять положение, медленно и спокойно проходить максимум 100 метров.
При других режимах, которые не относятся к постельным, можно совершать небольшие прогулки, но очень аккуратно, продолжая следить за состоянием.
Многие женщины для комфорта остаются дома, предполагая соблюдать постельный режим самостоятельно. Разумеется, «дома и стены помогают», но для того, чтобы постельный режим действительно остался таковым, следует для начала заручиться полной поддержкой будущего отца и других членов семьи. Именно им придется выполнять все домашние дела – готовить еду, стирать, следить за чистотой в доме и ухаживать за будущей мамой. А если в семье уже есть дети, стоит подумать о том, чтобы нанять няню или позвать на помощь родственников.
Очень часто домашние не понимают до конца серьезности положения и считают: раз беременную женщину отпустили домой, ничего страшного с ней не произойдет, если занять ее простыми и легкими домашними делами.
Поэтому беременная женщина, которой прописаны строгий или нестрогий постельный режим, должна несколько раз подумать, может ли она полностью положиться на семью и соблюдать рекомендации врача. Или же, несмотря на менее привлекательные условия больничной жизни, ей лучше остаться в палате, где у нее нет никаких домашних обязанностей и никто не будет ждать, что она приготовит ужин или сходит в магазин.
Точно сказать, сколько лежат в больнице при беременности, нельзя. Каждый случай индивидуален. Если появились осложнения и беременную женщину положили в больницу, дальше все зависит от серьезности самой патологии и скорости выздоровления. Чаще всего лежать приходится от недели до двух, но существуют ситуации, при которых лежать придется все время до родов.
Возможные опасности на 38 неделе и полезные рекомендации
Важно понимать, что беременность – это нормальный физиологический процесс, поэтому внимательное соблюдение рекомендаций врача и здоровый образ жизни помогут избежать многих неприятностей и сделать этот период приятным во всех отношениях. Соблюдайте режим питания и тщательно следите за своим рационом, чтобы обезопасить себя и плод от возможных дополнительных сложностей из-за лишнего веса
Основной упор в своем рационе делайте на:
Соблюдайте режим питания и тщательно следите за своим рационом, чтобы обезопасить себя и плод от возможных дополнительных сложностей из-за лишнего веса. Основной упор в своем рационе делайте на:
- свежие овощи;
- фрукты (но лучше отказаться от цитрусовых, которые могут спровоцировать аллергию у малыша);
- рыбу и мясо нежирных сортов;
- творог, сыр и другие кисломолочные продукты.
Правильное питание играет важную роль в сохранении здоровья будущей мамы и крохи.
Эффективно бороться с отечностью организму помогут несколько простых правил:
- чаще ложитесь на левый бок;
- старайтесь как можно меньше стоять и сидеть в одной позе;
- табу – скрещенное положение ног;
- уменьшите количество потребляемой жидкости;
- при появлении неприятных симптомов рекомендуется лечь и положить под ноги подушку или валик из одеяла.
Если беспокоит грудь и выделяется молозиво, приобретите специальные подкладки и бюстгальтер. Тем более что он вам пригодится в период кормления малыша.
С момента отхождения слизистой пробки возрастает риск инфицирования. Следует оградить себя от любой, даже самой незначительной, угрозы: не купаться в стоячих водоемах, да и вообще поберечь себя от воды, стараться не уезжать далеко от дома.
Секс на 38 неделе беременности в большей степени полезен, хотя мнения врачей на этот счет различаются. С одной стороны, он может доставить болезненные ощущения, поскольку матка уже начала раскрываться. Следует быть аккуратными и тщательнее подбирать позы. С другой стороны, вырабатываются гормоны радости, улучшается кровообращение, что хорошо и для мамочки, и для малыша. Очень часто именно секс является стимулятором родов, вызывая всплеск гормонов. Шейка матки лучше раскрывается, координируются схватки.
Почему пациенты выбирают Клинику «9 месяцев»
Специалисты высокого уровня
Врачи нашей клиники имеют обширный практический опыт ведения беременности, в том числе беременности высокого риска, а все оказываемые медицинские услуги проходят несколько уровней контроля качества.
Это позволяет нам — добиваться успешных результатов в лечении, а пациентам чувствовать себя в безопасности.
Обследования на оборудовании экспертного класса
Все ультразвуковые исследования проводятся на аппаратах марки Voluson, признанной одной из лучших в мире в области акушерства и гинекологии.
Вы убедитесь, что Ваш ребенок развивается правильно, пересчитаете все пальчики, узнаете на раннем сроке пол ребенка, в конце исследования получите флэшку с видео о развитии ребенка в вашем животике.
Большое количество лабораторных исследований в программах
Исследования включены основываясь на обширном опыте наших врачей, чтобы тщательно контролировать состояние мамы, выявлять возможные осложнения на раннем этапе и при необходимости проводить лечение.
Необходимые исследования и анализы
ОАМ и ОАК – уже привычные анализы для любой беременной. Общий анализ мочи показывает, нет ли воспалительного процесса в мочевыводящих путях женщины или гестоза. Общий анализ крови необходим для оценки количества гемоглобина
Это важно, ведь косвенно этот параметр указывает на то, хватает ли железа беременной и её малышу. А недостаток железа в организме чреват развитием железодефицитной анемии
При наличии определённых показаний будущей маме назначат дополнительные анализы и обследования. К примеру, кардиотокография плода покажет, как функционирует сердце ребёнка, не развивается ли у него гипоксия.