Плацента: строение, функции, зрелость, гиперплазия, предлежание, отслойка
Содержание:
Где находится и как выглядит плацента?
При нормально протекающей беременности плацента располагается в теле матки по ее задней (чаще) или передней стенке. Она полностью формируется к 15 16-й неделе беременности, после 20-й неделиначинается активный обмен через плацентарные сосуды. С 22 по 36 неделюбеременности происходит увеличение массы плаценты, и к 36 неделе она достигает полной функциональной зрелости.
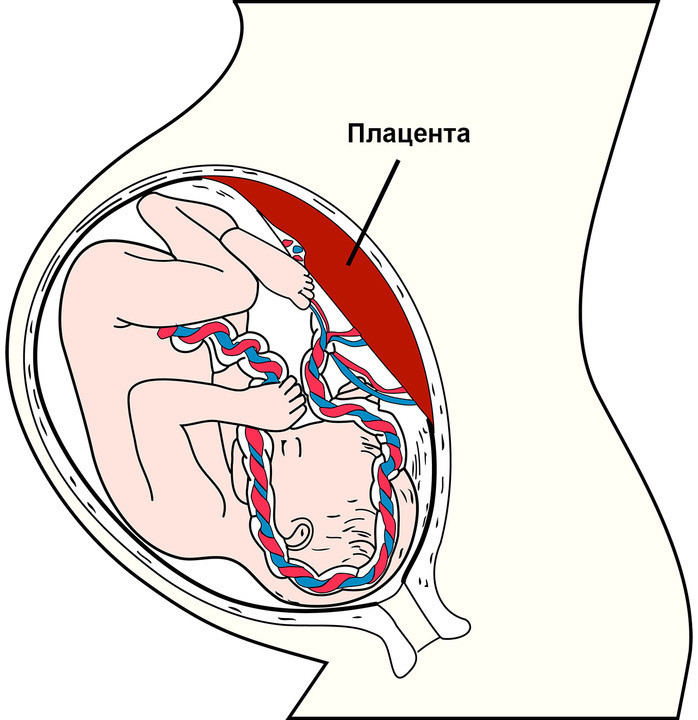 Рисунок 1. Схематичное изображение места расположения плаценты в матке беременной женщины. Фото: (Public Domain)
Рисунок 1. Схематичное изображение места расположения плаценты в матке беременной женщины. Фото: (Public Domain)
По внешнему виду плацента похожа на круглый плоский диск. К моменту родов масса плаценты составляет 500-600 г, диаметр — 15-18 см и толщину — 2-3 см. В плаценте различают две поверхности: материнскую, прилегающую к стенке матки, и противоположную — плодовую.
Функции плаценты
 Фото: zffoto / freepik.com
Фото: zffoto / freepik.com
- Во-первых, через плаценту осуществляется газообмен: кислород проникает из материнской крови к плоду, а углекислый газ транспортируется в обратном направлении.
- Во-вторых, плод получает через плаценту питательные вещества, необходимые для его роста и развития. Необходимо помнить, что многие вещества (алкоголь, никотин, наркотические средства, многие лекарственные препараты, вирусы) легко проникают через нее и могут оказывать повреждающее действие на плод. Кроме того, с ее помощью плод избавляется от продуктов своей жизнедеятельности.
- В-третьих, плацента обеспечивает иммунологическую защиту плода, задерживая клетки иммунной системы матери, которые, проникнув к плоду и распознав в нем чужеродный объект, могли бы запустить реакции его отторжения. В тоже время плацента пропускает материнские антитела, защищающие плод от инфекций.
- В-четвертых, плацента играет роль железы внутренней секреции и синтезирует гормоны (хорионический гонадотропин человека (ХГЧ), плацентарный лактоген, пролактин и т.д.), необходимые для сохранения беременности, роста и развития плода.
В норме плацента вместе с оболочками (послед) рождается через 10-15 минут после рождения плода. Ее внимательно осматривают и отправляют на морфологическое исследование
Во-первых, очень важно убедиться в том, что плацента родилась целиком (то есть на ее поверхности отсутствуют повреждения и нет оснований считать, что кусочки плаценты остались в полости матки). Во-вторых, по состоянию плаценты можно судить о течении беременности (не было ли отслойки, инфекционных процессов и т.п.)
Положение плаценты
Плацента должна быть расположена, по крайней мере, на 7 см выше внутреннего зева шейки матки. В противном случае говорят о низком прикреплении плаценты. Если плацента перекрывает внутренний зев, это называется «предлежание плаценты». Когда внутренний зев перекрыт полностью это «полное (центральное) предлежание плаценты», может быть также частичное (часть внутреннего зева перекрыта плацентой) или краевое предлежание плаценты (когда край плаценты находится рядом с краем внутреннего зева).
Полное предлежание плаценты является показанием для проведения кесарева сечения, через естественные родовые пути роды невозможны, так как выход из матки попросту закрыт. Кроме того, предлежание плаценты может вызывать кровотечение при беременности, поэтому как правило при такой патологии женщина практически всю беременность наблюдается в стационаре в отделении патологии беременности. В остальных случаях вопрос о методе родоразрешения решается индивидуально.
В течение беременности плацента может «мигрировать», то есть ее положение может меняться. Если вначале плацента располагалась низко, к концу беременности она может «передвинуться» повыше. Миграция плаценты обычно завершается к 34 неделям.
Плацента может располагаться как по задней стенке матки, так по передней, на развитие плода это не влияет.
Что значит зрелость плаценты?
При очередном посещении гинеколога беременные женщины могут услышать термин «зрелость плаценты». Данный параметр означает степень развития органа. По мере роста плода плацента увеличивает свою толщину, просвет кровеносных сосудов ее также увеличивается. Однако, достигая пика ближе к родам, орган начинает свое обратное развитие – запускается процесс старения плаценты.
В результате получается, что чем старше орган, тем ниже его функциональная способность. Происходит кальцификация плаценты: орган начинает накапливать кальций, теряя свою функциональность. Для оценки возможности плаценты справляться со своими функциями в акушерстве опираются на установленные этапы формирования плода. Всего принято выделять 4 степени зрелости плаценты, для каждого из которых характерны свои анатомические и морфологические особенности.
Симптомы патологий

Женщине следует прислушиваться к своему телу. Симптомами патологии могут служить:
- кровянистые выделения;
- боли в животе;
- гипертония;
- отечность тела;
- судороги;
- головокружение;
- головные боли.
При обнаружении у себя данных симптомов женщине следует немедленно обратиться к своему врачу.
http://womanadvice.ru/stepen-zrelosti-placenty-normy-po-nedelyamti-i-prichiny-otkloneniyhttp://empiremam.com/beremennost/platsenta-pri-beremennosti/kogda-formiruetsya-platsenta-pri-beremennosti.htmlhttp://fb.ru/article/367955/kogda-formiruetsya-platsenta-pri-beremennosti-norma-i-patologiya-razvitiya
Опасность низкой плацентации для течения беременности
Если опущена плацента, то плод по мере роста давит на нее. Это может привести к кровотечениям и отслойке плаценты. Последнее – серьезная угроза не только для жизни будущего малыша, но и для жизни беременной.
Еще чем грозит низкая плацентация, так это угрозой выкидыша и другими осложнениями. По мере роста плода плацента сдвигается. При низкой плацентации по передней стенке не исключено обвитие пуповиной и перекрытие выхода из матки.
Если у беременной низкая плацентация по задней стенке, то осложнений может быть больше. Субъективно женщина может чувствовать давление внизу живота, жаловаться на боль, которая по мере роста плода будет усиливаться. Так как в нижней части матки мало сосудов, из-за опущенной плаценты плод может недополучать кислород и полезные вещества.
Осложнения и прогноз
При своевременной диагностике и качественной терапии ретрохориальная гематома в большинстве случаев не представляет дальнейшей угрозы для течения беременности, которая завершается благополучно, через естественные родовые пути, особенно, если гематома возникла на ранних сроках беременности. Но к сожалению, частичная отслойка хориона также может стать причиной формирования ранней плацентарной недостаточности, преждевременного старения плаценты и гипотрофии плода. Риск повышается при кровотечении, возникшем в 7–12 недель беременности, в этой ситуации беременность может перестать развиваться в 5–10% случаев. Ретроплацентарная гематома, возникшая на более поздних сроках беременности, особенно расположенная ниже места прикрепления пуповины, сопровождается риском самопроизвольных выкидышей, преждевременной отслойки нормально расположенной плаценты, преждевременных родов, задержки роста и развития плода, развития фето-плацентарной недостаточности.
Еще одним важным прогностическим признаком являются размеры гематомы — прогноз считается неблагоприятным, если объем гематомы более 60 см³ или если площадь гематомы составляет 40% и более от размеров плодного яйца.
Выводы:
- Ретрохориальная гематома может быть бессимптомной, случайной находкой на УЗИ.
- Мажущие сукровичные выделения из половых путей при наличии ретрохориальной гематомы — благоприятный симптом ее опорожнения.
- Даже при отсутствии кровянистых выделений из половых путей при наличии ретрохориальной гематомы необходим полный физический покой и адекватная комплексная терапия (наиболее эффективная — в условиях стационара).
- Гематома, возникшая на ранних сроках беременности, при своевременном лечении в большинстве случаев проходит без последствий.
- Прогноз на дальнейшее течение беременности после формирования ретрохориальной гематомы зависит от срока беременности, на котором она появилась, ее расположения, ее размеров.
И самое главное, при наличии подобного осложнения не паниковать, а строго выполнять все рекомендации лечащего врача. Тогда у Вас будут все шансы благополучно и счастливо доносить и самостоятельно родить здорового малыша!
Лечение низкой плаценты при беременности
К сожалению, даже при современном уровне развития медицины специального и на 100% эффективного лечения этой патологии не существует. Врачи не располагают средствами, позволяющими целенаправленно поднять плаценту, поэтому чаще всего выжидают, что она мигрирует в нормальное положение самостоятельно. Чаще всего так и происходит, но не всегда – в таких случаях пациентке назначается терапия, направленная на снижение рисков и поддержание жизнеспособности ребенка.
Лекарственная терапия. При низком расположении плаценты женщине на всем протяжении беременности необходимо принимать медикаменты следующих типов:
- спазмолитики — они снижают тонус матки и сокращают вероятность выкидыша (на ранних сроках) и преждевременных родов (на позднем этапе);
- препараты железа – с их помощью компенсируется малокровие, возникающее из-за кровотечений, и кислородное голодание плода;
- антиагреганты и вазодилататоры – препараты этого типа препятствуют образованию тромбов и расслабляют мускулатуру кровеносных сосудов, тем самым улучшая циркуляцию крови в плаценте и пуповине;
- гормональные препараты – используются при недостаточной функции эндокринных желез женщины и дефиците ее собственных половых гормонов (прогестеронов), обеспечивающих нормальное развитие плаценты.
Кесарево сечение. Оно используется только на поздних сроках беременности, когда плод уже достиг определенной стадии развития. Это крайняя мера, направленная на предотвращение обширных кровотечений из-за разрыва плаценты, возникающего во время естественных родов при полном или частичном перекрытии плацентой родового канала. Чаще всего кесарево сечение делают при сочетании этой патологии с поперечным или тазовым предлежанием плода, многоплодной беременностью и другими осложнениями.
Естественные роды при низком расположении плаценты во время беременности возможны, но проводятся при соблюдении следующих условий:
- плод должен иметь небольшие размеры и располагаться в правильной позе (головой к родовому каналу);
- нормальные размеры таза и родовых путей у пациентки, отсутствие анатомических нарушений репродуктивных органов;
- отсутствие кровотечений, свидетельствующих о наличии отслоений плаценты от маточного эндометрия;
- нормальном положении, размере и состоянии шейки матки, играющей большую роль в процессе родов.
В некоторых случаях при естественных родах с плацентарным предлежанием требуется хирургическая помощь. Задача врачей состоит в том. Чтобы максимально облегчить продвижение плода по родовым путям, уменьшить интенсивность кровотечений. Медикаментозной стимуляции родов не проводится ни при какой виде патологии, процесс должен проходить естественным путем, не создавая дополнительную нагрузку на половые органы матери.
Профилактика низкого предлежания плаценты направлена на устранение факторов, способствующих этой патологии:
- отказ от вредных привычек – курения, употребления алкоголя и наркотических веществ;
- исключение или ограничение стрессовых ситуаций на работе и в повседневной жизни;
- ограничение физической (в том числе сексуальной) активности, создающей дополнительную нагрузку на репродуктивную систему.
В целом, уровень современной медицины позволяет своевременно обнаружить плацентарное предлежание на ранних сроках вынашивания и выработать эффективную стратегию для сохранения жизни малыша. Однако, если такой возможности нет или риск для матери слишком велик, врачи рекомендуют искусственное прерывание беременности. Также шансы на успешное рождение здорового ребенка зависят от того, как строго пациентка выполняла предписания врача.
Развитие плода по неделям беременности
Миновав критический период в 12 первых недель, вы можете насладиться беременностью. Второй триместр считается самым легким из всех во время гестации.
На сроке 20-21 недель рекомендуется провести второе УЗИ плода для выявления нарушений или подтверждения нормально протекающей беременности.
Развитие ребенка на 20 неделе беременности
В 20 неделю беременности формируются легкие. Также одним из новшеств является реагирования эмбриона на свет. Образуются фоторецепторы на сетчатки глаза. Это обуславливает его реакцию на внешние световые раздражители.
Начинает формироваться рефлекс моргания, благодаря чему мимика крохи становится все больше походить на человека. На УЗИ плода вы сможете посмотреть, как ребенок подмигивает, улыбается или хмурится, зажмуривается и широко распахивает глаза.
Сейчас происходит активное наращивание эпителия. Подкожно-жировая клетчатка еще в недостаточном количестве. Поэтому нормальные теплообменные процессы пока что невозможны. А вот кишечник активно перерабатывает все вещества. Уже появляется меконий – первородный кал, который ребенок выделяет в околоплодные воды.
Развитие ребенка на 21 неделе беременности
Малыш растет и крепнет с каждым днем. Сейчас его рост составляет почти 26 см, масса 416 г. !21 неделя! беременности знаменательна формированием вестибулярного аппарата. Сейчас мамочке как никогда стоит позаботиться о полноценном питании с большим количеством белка. Эндокринная система продолжает развитие. Железы внутренней секреции активно продуцируют гормоны для нормального роста ребенка.
Сейчас тело крохи полностью состоит из смазки. Смазка – секрет остаточных фрагментов кожи и пушка, сальных желез. Основная ее функция состоит в препятствии попадания амниотических вод на кожу малыша.
3 триместр: в чем необходимость ультразвукового исследования
Сегодня врачи не настаивают на проведении ультразвукового исследования ребенка в последнем триместре. Однако рекомендуют проводить для того, чтобы удостовериться в нормах развития и роста. Оптимальные сроки 32-33 недели. Также лечащий врач назначает исследование в обязательном порядке беременным с отяжеленным анамнезом и сложно протекающей беременностью.
Как развивается ребенок на 32 неделе беременности
В 32 недели сердце окончательно сформировалось и хорошо функционирует. На УЗИ плода можно измерить ЧСС. В среднем параметры отличаются от взрослого человека в 2 раза. Пока что остается открытым баталов проток – соединительное отверстие между предсердиями. Он будет находиться в таком виде до самого рождения крохи и закроется лишь после его появления на свет.
Иммунная система находится в активной фазе. Начинаются продуцироваться В-лимфоциты, которые необходимы для защиты организма от инфекций как вирусных, так и бактериальных.
Как развивается ребенок на 33 неделе беременности
Сейчас кроха весит 2088 кг. Его рост составляет 43,6 см. Он занимает все пространство внутри плодного яйца, передвижения осуществлять достаточно проблематично. Сердечно-сосудистая система активна, масса сердца становиться больше из-за увеличенной циркуляции крови.
В 33 недели функциональность почек расширяется. Теперь они фильтруют все вещества, которые выделяются в амниотическую жидкость. Активно формируются нервные центры головного мозга, которые отвечают за:
- систему дыхания
- систему сосудов
- терморегуляцию и др.
УЗИ плода вы можете сделать в нашем медицинском центре на любом сроке беременности. Позвоните нам сейчас и сделайте предварительную запись на исследование.
-
- 8 017 399-33-94 (гор.)
- 8 044 552-62-91 (Velcom)
- 8 029 847-91-72 (МТС)
или приезжайте на Алибегова, 12.
Что происходит с плодом и мамой во втором триместре?
Второй триместр многие женщины называют наиболее спокойным периодом беременности. Токсикоз уже позади, живот постепенно начинает расти, но еще достаточно мал, чтобы причинять дискомфорт. Плод продолжает стремительно развиваться, он быстро набирает вес и растет. К концу второго триместра практически все органы ребенка сформированы.
ЧИТАЕМ ТАКЖЕ: когда у женщины начнет расти живот при беременности?
Как происходит развитие плода на 4–6 месяцах?
С 14-й по 17-ю неделю (четвертый месяц)
На 4-м месяце плод похож на маленького человечка. У него полностью сформировались кожные покровы, но они пока слишком тонкие и прозрачные, поэтому сквозь них просвечивают кровеносные сосуды. Начинают образовываться потовые и слюнные железы. Как выглядит ребенок в этот период, можно посмотреть на фото.
Малыш засовывает палец в рот, гримасничает, ведь мышцы лица уже развиты. Это говорит о формировании опорно-двигательного аппарата. Некоторые женщины, особенно те, для которых это повторная беременность, чувствуют движения ребенка.
В этот период, на 16 неделе, может потребоваться проведение амниоцентеза – забора амниотической жидкости для дальнейшего анализа, который позволяет выявить отклонения в развитии плода.
Внутренние органы плода начали работать:
- печень выделяет желчь;
- поджелудочная железа – инсулин;
- костный мозг – эритроциты;
- сердце перегоняет около 600 мл крови в день.
Под воздействием гормонов изменяется пигментация тела беременной. Темнеет кожа ареол, на животе заметна темная линия. У худеньких женщин заметен живот. К исходу 4 месяца плод весит 140 г, его рост – 13 см.
С 18-й по 21-ю неделю (пятый месяц)
Именно в этот временной промежуток нужно пройти очередное плановое УЗИ. На 18 неделе заканчивает формирование слуховой аппарат и зона мозга, ответственная за слух
Мамочке важно разговаривать со своим ребенком, ведь он слышит ее голос. Области мозга, отвечающие за восприятие сигналов от рецепторов и анализаторов, уже сформированы, до рождения они лишь совершенствуются
Плод различает день и ночь. Он предпочитает двигаться в определенное время, а в остальное спит. Если в животике у мамы двойня, малыши ощупывают друг друга и держатся за руки. При движениях и ощупывании плодного пузыря плод использует ведущую руку – правую или левую.
Ребенок проглатывает амниотическую воду. Из нее он получает жидкость и питательные элементы. Остатки выводятся почками с мочой, углеводы всасываются в кишечнике, а непереваренные частички скапливаются внутри в виде мекония, который выйдет в первые два дня после рождения. На 21 неделе он весит 300 г, его рост – 16 см (рекомендуем прочитать: описание 21 недели беременности: сколько это месяцев, что происходит с мамой и малышом?).
На пятом месяце происходят значительные изменения в организме женщины. Возрастает объем крови почти на 0,5 л, усиливается сердцебиение, снижается гемоглобин. У матери может развиться анемия. Увеличивающаяся матка давит на кишечник и мочевой пузырь – начинаются проблемы с дефекацией и мочеиспусканием.
С 22-й по 26-ю неделю (шестой месяц)
Практически все органы ребенка сформированы и лишь продолжают совершенствоваться:
- альвеолы легких продуцируют сурфактант, который препятствует их слипанию во время дыхания;
- яички спускаются из брюшной полости вниз, у девочек формируется влагалище;
- зубные зачатки покрываются дентином и эмалью;
- вестибулярный аппарат позволяет плоду определять собственное положение;
- плод может моргать;
- позвоночный столб насчитывает 33 позвонка и поддерживает туловище;
- на подушечках пальцев появляется папиллярный узор;
- гипофиз продуцирует адренокортикотропный гормон, который влияет на надпочечники, которые, в свою очередь, начинают вырабатывать глюкокортикоиды.
На 6 месяце происходит активное формирование опорно-двигательного аппарата и структуры зубов, поэтому матери следует есть кальцийсодержащие продукты. Плод заполнил все пространство, где он находится, и начинает раздвигать стенки матки, он весит около 700 г. В это время женщина чувствует схваткообразные приступы — схватки Брэкстона-Хикса. Не стоит беспокоиться, сокращение маточной мускулатуры не угрожает ребенку, а готовит орган к предстоящим родам.
Под воздействием плацентарного лактогена у будущей мамы увеличиваются молочные железы, в них начинает появляться молозиво. Некоторые женщины отмечают увеличение груди на 1–2 размера.
Нормы состояния плаценты и допустимые отклонения от нормы
Постоянное наблюдение акушером-гинекологом за состоянием плаценты во время беременности может предупредить развитие различных патологий и аномалий. Состояние плаценты в большинстве своём определяет и влияет на рост и развитие плода. Основными характеристиками плаценты, по которым определяют её состояние, являются:
- зрелость;
- толщина.
Степени зрелости плаценты по триместрам беременности
Степень зрелости плаценты зависит от недели беременности. Детское место со временем огрубевает и замедляются процессы кровообращения. Поэтому выделяют 4 степени зрелости плаценты:
- нулевая;
- первая;
- вторая;
- третья.
Таблица: степени зрелости детского места и их характеристики
| Степень развития плаценты | Срок беременности | Структура плаценты | Характер хориальной пластины |
| Нулевая | До 30 недели | Гладкая, однородная | Плоская |
| Первая | 27 — 36 неделя | С незначительным количеством уплотнений | Становится слегка волнистой |
| Вторая | 34 — 39 неделя | С большим количеством уплотнений | Волнистость слегка увеличивается |
| Третья | 36 неделя | Возможно образование кист | Образование долей |
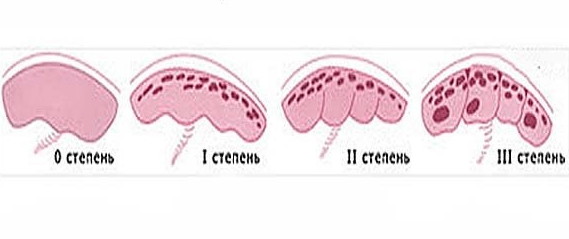
Выделяют четыре степени зрелости детского места
Нормы степени созревания плаценты — относительные показатели. Связано это прежде всего с индивидуальными особенностями организма женщины. Поэтому в то время как у одних беременных женщин первая степень созревания детского места наблюдается только на 34 неделе вынашивания ребёнка, то у других — на этом сроке беременности созревание плаценты достигает уже второго уровня. Более того, в некоторых случаях плацента достигает второй степени зрелости только к 39 неделе. Тем не менее это не считается отклонением от нормы. При постановке диагноза акушер-гинеколог ориентируется не только на степень зрелости плаценты, но и на её толщину.
Во время моей первой беременности на плановом УЗИ обнаружилось, что на 34 неделе степень развития плаценты соответствовала 38 неделе, а развитие плода — 30 — 31, то есть вес ребёнка был всего 1480 грамм. Мне поставили ЗВУР III стапени и гипоксию плода, а также нарушение кровотока в пуповине и преждевременное старение плаценты. С этим «замечательным» диагнозом меня экстренно госпитализировали в отделение патологии беременности, где в течение двух недель поддерживали жизнедеятельность малышки. Основной препарат, который мне вводили внутривенно в течение 10 дней, — Актовегин. На 37 неделе мой ребёнок весил всего 1900 грамм, поэтому врачи больше не видели смысла в лечении и сделали мне экстренное кесарево сечение.
Толщина плаценты в различные недели беременности и отклонения от нормы
Плацента начинает незначительно увеличиваться изо дня в день начиная с седьмого дня беременности. Измерять её толщину методом УЗИ начинают с 20 недели. Для этого определяют место прикрепления пуповины к плаценте и замеряют самую широкую часть детского места.
Таблица: нормы толщины плаценты по неделям
| Неделя беременности | Границы норм в миллиметрах | Допустимые отклонения от норм в миллиметрах |
| 20 | 21,8 | 16,7 — 28,6 |
| 21 | 22,6 | 17,4 — 29,7 |
| 22 | 23,4 | 18,1 — 30,7 |
| 23 | 24,2 | 18,8 — 31,8 |
| 24 | 25,1 | 19,6 — 32,9 |
| 25 | 26,0 | 20,3 — 34,0 |
| 26 | 26,9 | 21,0 — 35,1 |
| 27 | 27,8 | 21,7 — 36,2 |
| 28 | 28,7 | 22,4 — 37,3 |
| 29 | 29,6 | 23,2 — 38,4 |
| 30 | 30,5 | 23,9 — 39,5 |
| 31 | 31,4 | 24,6 — 40,6 |
| 32 | 32,3 | 25,3 — 41,6 |
| 33 | 33,2 | 26,0 — 42,7 |
| 34 | 34,1 | 26,8 — 43,8 |
| 35 | 34,9 | 27,5 — 44,9 |
| 36 | 35,6 | 28,0 — 46,0 |
| 37 | 35,1 | 27,8 — 45,8 |
| 38 | 34,6 | 27,5 — 45,5 |
| 39 | 34,1 | 27,1 — 45,3 |
| 40 | 33,5 | 26,7 — 45,0 |
Степень зрелости плаценты по неделям
Для удобства оценки и сопоставления имеющихся показателей развития детского места врачи используют степень зрелости плаценты по неделям: таблица, норма этого параметра всегда под рукой акушеров. Для каждого из этапов гестационного процесса характерны свои изменения в составеа органа. Оценивая степень зрелости плаценты по неделям (таблица приведена ниже), акушеры опираются на следующие показатели:
- Нулевая степень – от момента начала беременности до 30-й недели. Плацента имеет однородную структуру, полностью справляется со своими функциями.
- Первая степень зрелости – наблюдается с 30-й по 34-ю недели гестации.
- Вторая степень – наблюдается на сроке 35–39 недель гестации.
- Третья степень – состояние, характерное для плаценты перед родами.
УЗНАТЬ И ПОБЕДИТЬ!
Если вас беспокоит проблема, связанная с гинекологией, не откладывайте визит к врачу! Гинекологические заболевания в начальной стадии часто протекают незаметно, без болей и ярко выраженных симптомов.
Все мы знаем, что заболевание легче предупредить, чем вылечить. А если оно уже началось, то чем раньше мы начнем лечение, тем легче оно пройдет, и тем меньший вред организму успеет нанести болезнь. Чтобы точно определить проблему – наша клиника проводит гинекологические диагностические исследования, такие как биопсия шейки матки и эндометрия, цитологическое исследование мазков с шейки матки, PAP-мазок, исследование микрофлоры (Фемофлор, бакпосев, мазок на флору), гистероскопия, ультразвуковое исследование и другие.
В нашей клинике также можно провести установку и удаление ВМК (внутриматочного контрацептива), сделать биопсию и гинекологическое УЗИ, определить проходимость маточных труб.
Тип
Плацентарная ткань человека имеет ряд особенностей, отличающих ее от плаценты других млекопитающих. Человеческая плацента относится к гемохориальному типу. Этот вид плацентарной ткани характеризуется возможностью циркуляции материнской крови вокруг ворсинок, в которых находятся плодные капилляры.
Такое строение плаценты заинтересовало многих ученых. Уже в начале XX века советские ученые провели ряд научных исследований и сделали интересные разработки, основанные на свойствах плацентарной ткани. Так, профессор В. П. Филатов разработал особые фармацевтические препараты, которые содержат в своем химическом составе экстракт или взвесь плаценты.
В настоящее время наука сильно продвинулась. Ученые научились активно работать с плацентой. Из нее выделяют стволовые клетки, которые имеют ряд важных функций. Существуют даже банки пуповинной крови, где они хранятся. Для хранения стволовых клеток требуется определенные условия и ответственное соблюдение ряда строгих санитарно-гигиенических правил.


На протяжении многих лет ученые считали, что гемохориальная плацента человека является стерильным органом. Однако многочисленные научные исследования отвергли это. Даже в здоровой плаценте после родов обнаруживаются некоторые микроорганизмы, многие из которых обитают в ротовой полости у беременной женщины.
Виды расположения плаценты
Обычно плацента крепится на задней стенке матки ближе к ее дну. Стоит заметить, что матка – сосуд перевернутый, и дно у нее расположено сверху. Это самый оптимальный вариант расположения плаценты. Однако так получается не всегда. В некоторых случаях плацента крепится к передней стенке. Что так же не является патологией.
Низкое расположение плаценты при беременности гораздо опаснее. Если плацента расположена низко, она подвергается более сильному давлению со стороны плода, да и при любом внешнем воздействии риск повреждения плаценты или ее отслоения возрастает. Кроме того, на поздних сроках активно двигающийся ребенок тоже может повредить плаценту, или же пережать пуповину.
Низким называется такое расположение плаценты, когда между ее нижним краем и зевом матки менее 6 см.
Если плацента расположена низко, но по задней стенке матки, то скорее всего, ситуация выправится самостоятельно, и плацента мигрирует в более высокое положение. Передняя стенка имеет большую склонность к растяжению, и миграция для нее также характерна, однако направление миграции противоположно: обычно плацента движется наоборот, вниз, к шейке матки.
Еще более сложной и опасной патологией расположения плаценты является ее частичное или полное предлежание. Предлежанием называется такое состояние, когда плацента частично или полностью заслоняет зев матки.

Подведем итоги
Плацентарная терапия – современная возможность восстановления организма. Ни в одном препарате невозможно найти такое же большое содержание полезных и питательных компонентов. Клинические испытания, проводимые с момента изобретения, то есть уже более 60 лет, доказали эффективность средства при заболеваниях на разных стадиях и сложности
Важно помнить, что на самом деле препарат не является панацеей от всех патологий. Его применение возможно только под наблюдением высококвалифицированного врача в лицензированном медицинском учреждении, а наибольший эффект достигается в комплексе с другими медикаментами или косметическими средствами в зависимости от того, для чего применяют Лаеннек.