Полоска на животе во время беременности
Содержание:
Причины появления диастаза после родов и провоцирующие факторы
Брюшная стенка состоит из поддерживающей и связывающей ткани, включая коллагеновые волокна. Из-за гормонов беременности натяжение волокон уменьшается, и они начинают растягиваться, а мышцы живота уступают место растущему ребенку. Разделение прямых мышц живота по средней линии соединительной ткани, соединяющей их (linea alba), называется диастазом. Linea alba проходит от нижней части грудины до верхней части лобковой кости и обычно имеет ширину около 1 см. Диастаз может возникать в любом месте от верха до низа средней линии. После родов этот процесс саморазрешится, и волокна коллагена восстановят свою обычную тяговую силу. Тем не менее, длительное растяжение или разрыв волокон может привести к тому, что связывающая ткань не сможет полностью восстановиться.
Наличие диастаза совершенно нормально в течение третьего триместра. Однако существует ряд факторов, которые могут увеличить вероятность развития нарушения, которое с трудом можно будет убрать:
- Беременность после 35 лет
- Наличие уже двух или более детей
- Кесарево сечение
- Беременность двойней или тройней
- Большой ребенок или увеличенное количество околоплодных вод
- Неправильный вид нагрузки на linea alba во время беременности
- Постоянные запоры
- Неправильный вид силовых тренировок во время или после беременности
Восстановление после операции варикоцеле: основные правила
Восстановление после варикоцеле – сколько понадобится на это времени? Такой вопрос первым задают все мужчины. Для полного восстановления понадобится месяц. И в течение этого времени нужно соблюдать определенные ограничения – как касательно физической активности, так и диеты. Понадобится несколько изменить привычный образ жизни.
По запросу «варикоцеле реабилитация срок после операции» вы найдете единое мнение всех специалистов – потребуется месяц. В первые 2-3 дня понадобится постельный режим – в этом время пациент обычно остается в стационаре. После реабилитацию продолжают амбулаторно.
Восстановление после лапароскопии варикоцеле в первые несколько дней включает в себя легкие блюда – супы на овощном бульоне, каши на воде, мясо на пару. Никаких жареных и соленых блюд. Нужно ограничить двигательную активность. Первое время нельзя долго стоять или сидеть. Потом – нельзя делать резкие наклоны, поднимать тяжелые предметы.
На время восстановительного периода нельзя переедать – приемов пищи доложно быть 4-5 в день, но мелкими порциями. Еда должна быть теплой, но не горячей. Основу такого меню составляют цельнозерновые каши, кисломолочные продукты, фрукты и овощи. Можно немного мяса, рыбы.
Признаки диастаза мышц живота
Длительное время патология имеет бессимптомное течение. Проявления нарастают по мере развития расхождения и появления осложнений. И если у женщин признаки диастаза прямых мышц живота максимально проявляются после беременности и родов, то у мужчин — только тогда, когда патология уже находится в запущенном состоянии.
Главным и самым заметным проявлением патологии является округлое выпячивание по вертикали живота. Если намеренно напрячь мышцы пресса, становится виден желобок между правой и левой половинами корпуса. При этом у мужчин даже при интенсивных силовых тренировках пресс не прорабатывается в достаточной мере и не приобретает желаемый рельеф.
Если болезнь прогрессирует, патологическое строение мышечной ткани и нарушения в работе мышц становятся причиной и других, более опасных характерных проявлений. Возникают:
- болевые ощущения в позвоночнике, пояснице;
- нарушения осанки;
- повышенная утомляемость;
- дисфункция желудочно-кишечного тракта, которая сопровождается изжогой, отрыжкой, болями, запорами, метеоризмом.
На третьей стадии патологии возможны опасные осложнения, которые проявляются в виде:
- птоза, опущения внутренних органов;
- кишечной непроходимости;
- недержания мочи;
- почечных колик;
- чувства тяжести в ногах во время ходьбы;
- атрофии мускулатуры в области живота.
Важные моменты для любой беременности
Очень важным исследованием при беременности является пренатальный скрининг, который позволяет исключить генетическую патологию эмбриона на ранних сроках беременности. Хотя риск возникновения осложнений при беременности с возрастом увеличивается, сейчас скрининг рекомендуется проходить всем беременных женщинам вне зависимости от возраста. Первый раз он проводится на сроке 9-13 недель беременности и представляет из себя комплекс исследований, включающий УЗИ плода, а также анализ крови на определение специальных маркеров, по которым можно предположить наличие хромосомной аномалии (свободной b-субъединицы ХГЧ, PAPP-A, эстриола). Второй скрининг проводится на сроке 16-22 недель беременности, он включает в себя более подробное ультразвуковое исследование плода с оценкой мозговых структур, лица, глазных яблок, легких, сердца, желудочно-кишечного тракта, мочеполовой системы. Дополнительно проводятся анализы крови на ХГЧ, эстриол и альфа-фетопротеин.
По результатам пренатального скрининга проводится программный комплексный расчет индивидуального риска рождения ребенка с хромосомной патологией.
В третий раз скрининг проводят в 32-34 недели: оценивают состояние малыша, готовность плаценты, количество околоплодных вод, выполняется допплеровское сканирование маточно-плацентарного кровотока, КТГ (оценка сердцебиения) плода. Анализ крови делается по показаниям, если ранее были выявлены изменения (определяют ХГЧ, эстриол, плацентарный лактоген).
На результаты тестов оказывает влияние целый ряд факторов, которые необходимо учитывать при интерпретации результатов диагностики. Уровни маркеров имеют тенденцию к снижению у женщин с избыточной массой тела и тенденцию к увеличению у хрупких женщин. Уровень ХГЧ приблизительно на 10% выше, а уровень эстриола примерно на 10% ниже у женщин, забеременевших в результате ЭКО, по сравнению с женщинами, у которых беременность наступила естественным образом. Также уровни показателей маркеров возрастают при многоплодной беременности. Поэтому если анализы скрининга показывают, что имеются какие-то отклонения от нормы — не стоит паниковать. Нужно провести контрольное исследование или прибегнуть к другим, дополнительным методам обследования. Например, сегодня существует удобный метод диагностики генетического здоровья малыша во время беременности с эффективностью более 99% — анализ крови матери (неинвазивный пренатальный тест), который позволяет достоверно подтвердить или исключить патологию плода на ранних сроках беременности, не прибегая к небезопасным инвазивным процедурам. После 12 недель беременности у пациенток после ЭКО может развиться угроза прерывания беременности, связанная со слабостью шейки матки (это называется истмико-цервикальная недостаточность (ИЦН)). Основными ее причинами являются многоплодная беременность, нарушение гормонального фона, анатомические изменения со стороны шейки матки, например, после лечения эрозии шейки матки. При этом осуществляют динамический контроль за состоянием шейки матки на УЗИ и путем гинекологического осмотра. При наличии показаний выполняют хирургическую коррекцию ИЦН путем наложения швов на шейку матки. Оптимальный срок выполнения операции — 18-22 недели беременности. Возможно наложение швов на шейку матки с профилактической целью (в 14-16 недель).
Классы компрессионных колготок
В зависимости от степени выраженности варикоза врач рекомендует пациенту колготки против варикоза одного из четырех классов:
Первый класс компрессии
Давление до 23 мм рт. ст. Эти колготки и чулки обеспечивают легкое давление в районе лодыжки, их рекомендуют при первых признаках варикоза, а также для профилактики во время беременности или при сидячей работе.
Второй класс компрессии
Давление до 33 мм рт. ст. Это уже не профилактические, а лечебные колготки, применяемые при варикозном расширении вен. Если у вас часто отекают ноги, формируются трофические язвы, если вы перенесли операцию по удалению варикозных вен или в период ожидания малыша есть выраженные признаки варикоза, вам, скорее всего, будут рекомендованы трикотажные изделия второго класса компрессии.
Третий класс компрессии
Давление до 45 мм рт. ст. Это колготки и чулки для лечения варикозного расширения вен, которые используют при выраженных формах венозной недостаточности или после тромбозов.
Четвертый класс компрессии
Давление более 50 мм рт. ст. Такие колготки и чулки используются достаточно редко при лечении тяжелых форм заболеваний лимфатической системы.
Степень компрессии рекомендуемых колготок и чулок определяет врач. А для выбора правильного размера необходимо снять измерения ноги в нескольких точках: обхват голени сверху и снизу, окружность ноги под коленом, расстояние от стопы до колена, обхват бедра и талии.
При профилактике варикоза для беременных рекомендуются в первую очередь не колготки, а чулки. Они более удобны в надевании и ношении и не доставляют дискомфорта женщинам в деликатном положении.
Почему это происходит и что означает?
Ответ нужно искать в анатомии. Продольная почти незаметная полоса («белая линия») на передней поверхности тела есть у каждого человека вне зависимости от пола. Она обусловлена анатомическим строением, представляет собой коллагеновую соединительную структуру, волокна которой соединяют правые и левые части мышц живота от ребер до лобковой кости.
При оплодотворении в теле женщины происходит гормональный всплеск. Стремительно начинают вырабатываться белки и дополнительные гормоны, которые обеспечивают безопасное развитие зародыша и в результате ведут к пигментации и потемнению этой линии.
Темная полоска на животе беременной свидетельствует о мобилизации и усиленной работе надпочечников, повышенной концентрации в организме женских половых гормонов:

- эстрогена;
- «гормона беременности» прогестерона;
- антистрессового гормона меланотропина (он отвечает за выработку темного пигмента меланина);
- а также гормона соматотропина.
Последний способствует расширению мышц живота и растягиванию соединительной ткани для роста плода, за счет чего проявляется пигментация. В этом случае белая линия живота темнеет благодаря растяжению, истончению и дополнительному поступлению пигмента.
Меланин отвечает также за окрашивание в более темный цвет молочных желез, пупка, появление пигментных пятен на лице.
Липосакция живота у мужчин
Живот – самая проблемная часть мужского тела. Избавиться от большого живота не так просто, поэтому некоторые мужчины вынуждены прибегать к помощи хирургов.
Наиболее приемлемое удаление жира с живота у мужчин – это вакуумная липосакция. В “Клинике АВС” за одну такую процедуру удаляют от 500 до 5000 мл жировых отложений. Если необходимо удалить больше жира, то спустя несколько месяцев проводится повторная процедура. Выполняют липосакцию живота с помощью тонких канюль, благодаря которым послеоперационные рубцы остаются малозаметными.

Хирурги “Клиники АВС” в беседе с пациентом подчеркивают, что мужская липосакция живота – это не гарантия желаемых эстетических результатов. Мужчине необходимы физические нагрузки, которые поддержат брюшные мышцы в тонусе.
Иногда ожирение приводит к птозу (провисанию) живота. В таких случаях липосакция не принесет желаемого результата. Мужчина худеет с помощью диеты и физических нагрузок, после чего можно делать абдоминопластику.
В день проведения операции пациент соблюдает голодную диету.
Почему это происходит и что означает?
Ответ нужно искать в анатомии. Продольная почти незаметная полоса («белая линия») на передней поверхности тела есть у каждого человека вне зависимости от пола. Она обусловлена анатомическим строением, представляет собой коллагеновую соединительную структуру, волокна которой соединяют правые и левые части мышц живота от ребер до лобковой кости.
При оплодотворении в теле женщины происходит гормональный всплеск. Стремительно начинают вырабатываться белки и дополнительные гормоны, которые обеспечивают безопасное развитие зародыша и в результате ведут к пигментации и потемнению этой линии.
Темная полоска на животе беременной свидетельствует о мобилизации и усиленной работе надпочечников, повышенной концентрации в организме женских половых гормонов:

- эстрогена;
- «гормона беременности» прогестерона;
- антистрессового гормона меланотропина (он отвечает за выработку темного пигмента меланина);
- а также гормона соматотропина.
Последний способствует расширению мышц живота и растягиванию соединительной ткани для роста плода, за счет чего проявляется пигментация. В этом случае белая линия живота темнеет благодаря растяжению, истончению и дополнительному поступлению пигмента.
Меланин отвечает также за окрашивание в более темный цвет молочных желез, пупка, появление пигментных пятен на лице.
Беременность здоровой женщины сопровождается изменениями в ее эндокринной системе для формирования плаценты и развития малыша. Уже в начале второго триместра собственные гормоны начинает вырабатывать и плод.
Какие витамины стоит пить при беременности? Какой бандаж самый удобный? Можно ли избавиться от растяжек после родов? Ответы на эти и другие вопросы вы найдете в следующих статьях.
Все это меняет гормональный фон будущей мамы, ведет к возникновению у нее гиперпигментации за счет возросшей выработки меланина и может дополнительно усиливаться от воздействия солнца при загаре, из-за переизбытка витамина Д.
 Кожа каждого человека характеризуется рядом особенностей и по-разному реагирует на солнечные лучи.
Кожа каждого человека характеризуется рядом особенностей и по-разному реагирует на солнечные лучи.
По классификации Т. Фицпатрика из 6 известных фототипов кожи в РФ преобладают 2 (нордический), 3 (европейский), 4 (средиземноморский). Они различаются цветом глаз, кожи, волос.
Ярче всего гиперпигментация проявляется у людей с темной кожей. А если во время ожидания малыша коричневая полоса на животе возникает у светлокожих женщин, скорее всего, выработке затемняющего пигмента помогает плод.
Пигментация на животе зависит от индивидуальных особенностей беременной и может сильно различаться по цвету или вовсе отсутствовать. У одних дам линии выглядят более светлыми, соответствуют оттенкам топленого молока. У других они более темные, уходящие в насыщенные кофейные тона. Встречаются и синюшные оттенки.
Форма и толщина пигментной линии также неодинаковы у будущих рожениц. Иногда контур может быть размытым, нечетким или искривленным, а порой, наоборот, будто пропечатанным на принтере, пролегающим ровно по центру живота.
Сколько носить компрессионное белье после абдоминопластики?
Компрессионное белье – это специальные элементы нижнего белья, которые поддерживают прооперированные мягкие ткани. Изделия изготавливаются из эластичных, но дышащих тканей, поэтому в них комфортно и нет опрелостей. Суть компрессионного белья в том, что оно, покрывая определенный участок тела, создает на нем равномерное и постоянное давление со всех сторон. Это обеспечивает поддержку живота и улучшает циркуляцию крови, что ускоряет заживление. Цифры давления варьируются в пределах 17-20 мм рт. ст., чего достаточно, чтобы сохранить смоделированный хирургом силуэт. Белье снижает отек и общий дискомфорт, стабилизирует ткани в периоде заживления. Когда пропадают отеки, основной функцией белья остается поддержка живота. По отзывам пациентов, если не носить компрессионное белье, в первые недели после операции сохраняется стойкий болевой синдром.
Основные преимущества белья:
- эффективная поддержка;
- благотворное общее влияние на процесс выздоровления;
- под ним скрыты бинты и повязки, они не сместятся и не испачкаются, а значит, не будет инфекции;
- оказываемое давление ускоряет процесс рубцевания;
- равномерность давления снижает риск появления гипертрофических и келоидных рубцов;
- одна из рекомендаций после абдоминопластики – диета, и белье, которое давит на живот, помогает контролировать насыщение.
Первые 10-14 дней компрессионное белье нельзя снимать круглые сутки. В течение первого месяца после абдоминопластики, если на время стирки и сушки белья нет возможности надеть другой комплект, то все это время нужно находиться в горизонтальном положении.
Сколько носить бандаж после абдоминопластики?
В первые две недели – постоянно. Затем можно снимать на время мытья или стирки/сушки комплекта. В целом же то, сколько после абдоминопластики нужно будет носить корсет, определяется индивидуально. В среднем это 1,5-2 месяца.
Как предотвратить появления растяжек
Для поддержания упругости кожи во время беременности поможет ряд профилактических рекомендаций:
Коррекция питания. Придерживаясь общих принципов здорового питания, вы обеспечите себе наилучшую диету для беременных
Важно, чтобы ваш рацион был богат пищей из 5 основных групп:
1) Белковые продукты (птица, мясо, рыба, яица). Они обеспечат организм важными элементами, к которым относятся магний, белок, железо, витамины группы В. Также белковые продукты оказывают незаменимое воздействие на образование нового коллагена в глубоких слоях кожи.
2) Жиры (орехи, лосось, оливковое масло, авокадо, тофу, семена чиа). Полезные жиры снижают угрозу невынашивания и депрессивных состояний, нормализуют процессы свертывания крови, замедляют процессы старения.
3) Овощи, фрукты, зелень. Это незаменимые источники антиоксидантов, содержащие витамин С, пищевую клетчатку, фолиевую кислоту.
4) Злаковые (рис, овёс, пшено). Одни из главных поставщиков полезных углеводов, которые содержат ниацин, тиамин, клетчатку.
5) Молочные продукты (кефир, молоко, йогурты) послужат вам источниками кальция, белка и рибофлавина.
А вот сказать «прощай!» стоит продуктам с высоким гликемическим индексом, а также пище, приводящей к целлюлиту (консервы, сладкая газировка, хлебобулочные и мучные изделия, маргарин, пицца, суши, полуфабрикаты).
Защищайте кожу от ультрафиолетового излучения.
Ей и так приходится несладко из-за подавления прогестероном коллагена. А если к этому подключатся и УФ-лучи, то кожа будет пересыхать в два раза быстрее.
Поддерживайте эластичность кожи с помощью кремов и масел.
Они отлично увлажняют кожу и будут препятствовать появлению новых растяжек. Выбирайте средства, содержащие витамин С, гиалуроновую кислоту, масло жожоба, витамина А, Е
Наносите крема сразу же после душа, уделяя особое внимание зону декольте, живота, ягодицам, бёдрам.
-
Ношение специальных бандажей тоже будет предупреждать перерастяжение кожи. А во время лактации поддерживать грудь смогут специальные бюстгальтеры.
-
Занимайтесь физическими упражнениями.
Даже лёгкие нагрузки внесут большой вклад в здоровое состояние вашей кожи. Сейчас фитнес-залы предлагают широкий ассортимент занятий для беременных на любой вкус: йога, стретчинг, пилатес, плавание.
Регулярные тренировки помогут сохранить форму, легче восстановиться после родов, снижают риски отёков, укрепляют мышца таза, спины, живота и улучшают общее состояние.
Любой женщине важна забота о себе, а во время беременности она должна быть особенно трепетной.
Что делать с лишней кожей при похудении
Резкая потеря веса провоцирует ухудшение состояния кожи. При потере жировой прослойки кожа образует складки, провисает, для нее типична дряблость, сухость, морщинистость. Особенно выражены изменения в местах, где кожа более всего растягивается. Это женская грудь, живот, бедра, область плеч, шеи, ягодиц, зона лопаток. Жировые отложения при похудении исчезают неравномерно – плечи и шея могут резко худеть, но бедра и зона живота могут оставаться достаточно полными.
Жировые ткани по мере уменьшения их объема меньше контактируют с мышцами и подлежащими тканями, могут провисать складками, «фартуком» из сморщенной, дряблой кожи. Помимо внешних эстетических дефектов возникает и масса других неприятностей – потливость в местах складок, мокнутие и раздражение, риск дерматита, неприятный запах
Важно активно бороться с избытками кожи на теле, чтобы устранить их. Но как убрать лишнюю кожу после похудения, нужна ли операция или можно справиться безоперационными методами? Обсудим самые эффективные процедуры
Есть три варианта подходов – домашний уход, салонные процедуры и пластическая хирургия. Все они имеют разную степень эффективности, ряд плюсов и минусов.
Лечение
Характер и длительность лечения зависит от первопричины появления этого неприятного симптома. Если в ходе диагностики была обнаружена аневризма брюшной аорты, то проводиться только хирургическое вмешательство и удаление расширенного участка аорты с последующим протезированием.
Если речь идет о доброкачественных и злокачественных новообразованиях в органах брюшной полости, то в 90% случаев также назначается хирургическое лечение. Пищевые отравления и кишечные инфекции лечатся консервативно, с использованием антибиотиков, кишечных сорбентов, гепатопротекторов, растворов для профилактики и лечения обезвоживания. При расстройствах пищеварения, кишечных инфекциях и отравлениях назначается щадящая диета, исключающая из рациона жирную и жаренную пищу, трудноперевариваемые продукты, алкоголь, сладости, простые углеводы, специи, соусы, приправы.
Ускорить процесс восстановления при хронических заболеваниях кишечника и нормализовать работу ЖКТ помогает прием натурального метапребиотика Стимбифид Плюс. Три активных компонента помогают восстановить баланс кишечной микрофлоры, усилить защитные свойства желудка и кишечника, снизить риск развития онкологических заболеваний ЖКТ и укрепить общий иммунитет.
Прием метапребиотика следует начать с первого дня появления характерных симптомов расстройств пищеварительной деятельности, включая пульсацию в животе. Стимбифид Плюс одинаково полезен и безопасен как для взрослых, так и для детей.
06.09.2021
142
1
/ Доктор Стимбифид
Симптомы парапроктита
Начало воспалительного процесса может отмечаться незначительным повышением температуры (до 37°C). При переходе воспаления в клетчаточное пространство, т.е. развитии собственно острого парапроктита, одномоментно проявляется комплекс симптомов. В первую очередь, это:
- повышение температуры до 38°C (и выше);
- озноб;
- боль в области прямой кишки, не связанная с дефекацией.
Подкожный парапроктит свои ярко выраженные симптомы: область воспаления, находящаяся рядом с анальным отверстием выделяется покраснением, отеком и уплотнением тканей. При ощупывании испытывается резкая боль.
При других видах парапроктита могут наблюдаться расстройство мочеиспускания, задержка стула, ложные позывы к дефекации.
Воспаление приводит к расплавлению клетчаточной ткани и накоплению гноя. При отсутствии своевременного лечения возникший гнойник прорывается и образуется свищевое отверстие – или наружу (в области промежности, на передней брюшной стенке или бедре), или в просвет кишки. У женщин гнойник может вскрываться, образовав свищевое отверстие во влагалище. Самый опасный вариант – открытие свищевого отверстия в брюшную полость.
После образования свища основная масса гноя выходит, и острота симптомов снижается. Однако гнойные процессы продолжаются, болезнь переходит в хроническую форму.
Симптомы хронического парапроктита
При хроническом парапроктите боль и дискомфорт ощущаются лишь в том случае, если выход гноя через свищ по какой-либо из причин затруднён. Обычно боли наблюдаются только при внутреннем свище. Боль усиливается во время дефекации, а потом затихает, поскольку растяжение кишечника во время прохождения каловых масс способствует выходу гноя. Гной или сукровица выделяются постоянно. При прямокишечном свище, имеющем наружное отверстие в области промежности, выделения раздражают кожу, вызывая зуд.
Для хронического парапроктита характерно волнообразное течение болезни. Свищевой канал время от времени перекрывается грануляциями, забивается отмершими тканями, в результате в очаге воспаления опять начинает накапливаться гной и возвращаются симптомы острого парапроктита. Потом гнойник снова прорывается и острота симптомов исчезает.
Как убрать
Если после родов прошло много времени, а полоса так и не собирается уходить, рекомендуется воспользоваться вспомогательными средствами для удаления пигмента. Сначала новоиспеченные матери пробуют домашние средства по уходу за кожей. Если такие полумеры не приводят к результату, остается воспользоваться лазерным удалением, которое выровняет тон кожи.
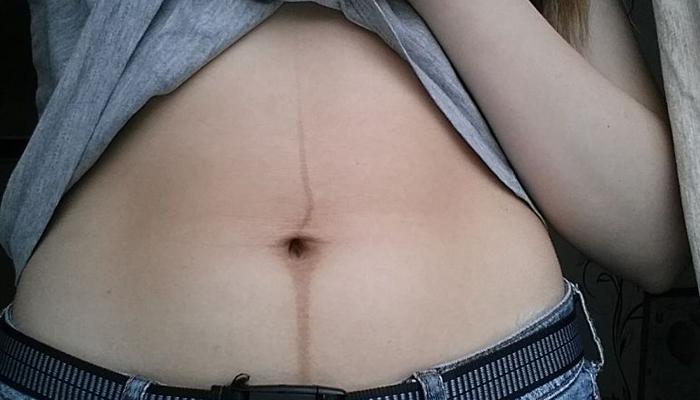
Не стоит паниковать раньше срока. После родов во время грудного вскармливания процесс восстановления кожного покрова до первоначального оттенка замедлен. Это объясняется измененным гормональным фоном. Если в течение года пигментная полоска на животе после родов не стала светлее, значит нужно обращаться к косметологу. Предварительно нужно пройти медицинское обследование для выявления возможных причин усиленной гиперпигментации в послеродовой период.
Домашние процедуры
Если хочется ускорить процесс восстановления после родов, рекомендуется обратить внимание на косметические методы борьбы с гиперпигментацией. Ребенку на грудном вскармливании наружные средства не принесут вред, так как системного действия они не оказывают
Если пигментная полоска на животе после родов не хочет пропадать самостоятельно, могут помочь следующие народные способы:
- Настойка из петрушки. Это растение богато витамином С, ретиноидами, щавелевой кислотой. Природные компоненты обладают осветляющими свойствами. 100 г свежего растения нужно мелко нарезать, залить литром горячей воды и настоять в течение нескольких часов. Когда смесь остынет, нужно взять ватный диск или тампон и намочить его в настойке. Живот протирают 2 раза в день, в течение месяца.
- Маска из свежей зелени петрушки, сметаны и кефира обладает смягчающим и осветляющим действием на кожу. Компоненты смешивают в равных пропорциях. Частота использования маски – 2-3 раза в неделю.
- Маска из картофеля. Сырую картофелину натирают на мелкой терке, чтобы получилась жидкая кашица. В нее добавляют половину чайной ложки оливкового масла и столько же домашнего молока. Свежую смесь наносят на 20-30 минут, а затем смывают. Повторять нужно 2-3 раза в неделю.
- Луковый сок – хорошее народное отбеливающее средство. Сок одной луковицы выжимают и наносят на живот на полчаса. Если кожа склонна к шелушению или раздражению, то сок смешивают со столовой ложкой жирной сметаны, обладающей смягчающим действием.
В конце наносят увлажняющий крем.
Косметологические процедуры
Работа косметолога дает гарантированный эффект в очистке кожного покрова и устранении пигментных полос. Менее радикальные варианты – сеансы кислотного или механического пилинга. В зависимости от конкретной ситуации, специалист подскажет подходящий вариант. Кислотный пилинг предполагает использование кислотных компонентов с отбеливающими свойствами. Механический метод очистки заключается в применении абразивных веществ. Самый радикальный и действенный вариант – ультразвуковое или лазерное удаление. Под действием излучения определенной частоты гиперпигментация пропадает навсегда.






