В ожидании педиатра: когда приходит врач после выписки из роддома и какие вопросы ему нужно задать?
Содержание:
Плановые осмотры ребенка в 1 месяц
После патронажа, при достижении малышом возраста 1 месяц необходимо прийти на медицинский осмотр грудничка к специалистам. Здоровому ребенку нужно посетить педиатра, невролога, хирурга, ортопеда и окулиста. При наличии патологий список специалистов составляется индивидуально.
Что взять с собой на прием:
- документы (сертификат о прививках, полис, СНИЛС);
- памперсы на замену, 2 пеленки, влажные салфетки;
- игрушки, запасную соску;
- запасную одежду;
- записную книжку с вопросами к врачу.
Педиатр
Во время первого визита врач взвесит малыша, измерит рост, проведет осмотр и оценит физическое и нервно-психическое развитие. Врач уточнит у мамы особенности развития ребенка, даст рекомендации по уходу
Необходимо обратить внимание доктора на любые вздрагивания, подергивания и судороги
Врач измерит окружность головы, груди, произведет осмотр родничков, уточнит прибавку в весе, которая указывает на правильное развитие. Маму попросят рассказать об умениях малыша. К месяцу ребенок может удерживать в поле зрения предметы, следит за игрушкой, немного поворачивая голову, реагирует на голос, кратковременно поднимает голову, улыбается. Если ребенок здоров, его направляют на вторую прививку от гепатита В (первую делают в роддоме).
Невролог
Для оценки нервно-психического и умственного развития необходимо прийти на прием к неврологу в поликлинике. Врач проверяет наличие врожденных рефлексов, оценивает тонус мышц. При повышенном или пониженном тонусе назначают массаж. Врач изучает результаты УЗИ головного мозга, оценивает умения и навыки младенца.
Хирург
Доктор оценивает рефлекторное развитие, осматривает пупок, диагностирует или исключает паховую и пупочную грыжи, проверяет наличие гипо- и гипертонуса мышц. У мальчиков осматривают наружные половые органы, чтобы исключить различные патологии: водянку, гипоспадию, крипторхизм. Врач может обнаружить лимфангиому, гемангиому и поражения сосудов
При необходимости назначают лечебный массаж, дают рекомендации, на какие мышцы обратить внимание
Ортопед
Специалист оценивает развитие костей и мышц. Врач при осмотре может диагностировать врожденный вывих тазобедренного сустава, косолапость, дисплазию суставов. Ортопед, осматривая ребенка, активно сгибает и разгибает конечности, выполняет множество манипуляций для определения состояния костно-мышечной системы.
Для исключения рисков проводят плановое УЗИ тазобедренного сустава, с результатами которого врач знакомится на приеме и определяет точную картину состояния малыша. Большинство патологий успешно лечатся до 1 года, пока ребенок не начал ходить.
Второй патронаж новорожденного
Следующий обязательный патронаж осуществляется, когда ребенку исполняется 14 дней (2 недели). Главная цель посещения – повторное обследование новорожденного
В этот раз внимание уделяется не только общему состоянию, навыкам и поведению ребенка. Обследуются системы органов
Врач контролирует так же, как родители соблюдают ранее полученные рекомендации. Специалист отвечает на накопившиеся вопросы и проводит второй инструктаж для мамы.
Во время посещения должны быть затронуты вопросы, которые касаются вскармливания, построения распорядка дня с учетом индивидуальных особенностей ребенка. Педиатр оценивает, как кроха прибавляет в весе. Если имеют место срыгивания, то должны быть даны разъяснения, когда этот процесс является нормой, а в каком случае – нарушением. Ко второй неделе младенец уже может начать мучиться коликами, поэтому врач дает рекомендации по борьбе с ними, назначает препараты и прописывает индивидуальную дозировку.
Важно! Во время второго посещения родители должны в обязательном порядке оповестить об изменениях в состоянии здоровья ребенка, если они имеют место быть, указать на новые навыки и умения, уточнить интересующие вопросы

Рефлексы оцениваются врачом не менее внимательно, чем все другие способности грудничка в первый месяц жизни
Почему нужны регулярные осмотры
Даже если ребенок здоров на вид и нормально развивается, у него могут быть скрытые заболевания. Профилактические осмотры направлены на их обнаружение на ранней стадии и определяются приказом Минздрава РФ.
Важно обнаружить патологический процесс как можно раньше, так лечение будет менее травматичным, а прогноз на выздоровление лучше. Например, травматолог-ортопед часто осматривает каждого ребенка на первом году жизни, чтобы не пропустить дисплазию тазобедренного сустава
Это серьезная патология, которую сложно заметить у малыша без осмотра специалиста и УЗИ. Но если в первые месяцы жизни она лечится ограничением подвижности с помощью гипсования или шины, то в более старшем возрасте может потребоваться серьезная операция и длительное восстановление.
Что должен включать первый осмотр врачом после родов
- Гинекологический осмотр на кресле: врач должен оценить здоровье микрофлоры, швов на промежности, во влагалище, а если были разрывы, то и на шейке матки.
- Оценка состояния швов после кесарева сечения, если оно проводилось: как заживают швы.
- Обсуждение грудного вскармливания, консультация матери. Если женщина не планирует кормить ребенка грудью, врач должен проконсультировать ее по вопросам контрацепции и восстановления менструального цикла.
- Указание симптомов, которые могут потребовать дополнительного обращения к врачу: кровотечение, лихорадка, повышение артериального давления, боль. Это необходимо, чтобы женщина понимала, когда ей следует срочно обратиться за медицинской помощью.
- УЗИ органов малого таза – это необязательная процедура, ее назначают не каждой женщине, поэтому дополнительная диагностика остается на усмотрение врача. Вместо этого доктору следует рассказать о некоторых ограничениях в первые восемь недель после родов. Например, в это время нужно воздерживаться от интимной близости.
Докорм смесью в роддоме
Последнее время польза грудного вскармливания доказана и ни у кого не вызывает сомнений. Тем не менее, в некоторых роддомах по-прежнему практикуют докармливание младенцев без особых медицинских показаний. К таким показаниям относится тяжелое состояние мамы и малыша, например, если во время операции кесарева сечения были осложнения, и мама временно не может кормить ребенка грудью.
Но человеческий фактор никто не отменял, и иногда медперсонал предлагает мамам подкормить малыша смесью, «чтобы он наелся». Однако все младенцы первые дни жизни теряют в весе, и определить, достаточно ли молока, проще всего по объему мочеиспусканий. В 1-2 сутки малыш писает всего 2-3 раза в день. Через 5-7 дней частота мочеиспускания у малыша составляет в среднем около 15-20 раз в сутки.
Поэтому нужно очень внимательно отнестись к таким предложениям. Докармливание смесью в роддоме влечет за собой некоторые последствия: во-первых, стимуляция лактации будет недостаточной, так как младенец будет сосать мамину грудь реже, следовательно, молока у мамы будет вырабатываться меньше. Во-вторых, молоко матери содержит все необходимые для младенца питательные вещества, легче усваивается и хорошо переносится ребёнком по сравнению с искусственным вскармливанием.*
Дети от 0 до 5 лет. Когда нужно вести ребенка к врачу?
ВНИМАНИЕ: Доступны онлайн-консультации врачей (более 18 специальностей). Рождение ребенка в семье большая радость, но его рост и развитие не обходятся без болезней
Родители не всегда хотят обращаться за медицинской помощью к врачу. Причины тому могут быть разные: уверенность в том, что поможет самолечение, по совету бабушек, форумов; надежда, что болезнь сама отступит; страх перед госпитализацией. Это безответственное поведение, потому что появление безобидных симптомов может стать признаком серьёзного заболевания.
Рождение ребенка в семье большая радость, но его рост и развитие не обходятся без болезней. Родители не всегда хотят обращаться за медицинской помощью к врачу. Причины тому могут быть разные: уверенность в том, что поможет самолечение, по совету бабушек, форумов; надежда, что болезнь сама отступит; страх перед госпитализацией. Это безответственное поведение, потому что появление безобидных симптомов может стать признаком серьёзного заболевания.
Например, кашель, насморк с температурой бывают при обычной простуде, а бывают при тяжелом злокачественном заболевании – лейкозе.
Поэтому выслушайте добрые советы фармацевта или родственников, но при этом запишитесь на приём к детскому врачу. При появлении любых тревожных симптомов, для диагностики и лечения обратитесь к педиатру, а если возраст младенца до 28 дней – к неонатологу.
До 5 лет малыши находятся в группе риска. На этот возраст приходится много серьезных заболеваний, которые хорошо изучены медициной, лечатся легко, но требуют быстрого врачебного вмешательства.
Педиатр Медицинского центра «Парацельс» Чернова Ольга Ивановна рассказала о случаях, при которых самолечение опасно — угрожает здоровью ребёнка. Расскажем о детях от рождения до пяти лет.
Когда идти к гинекологу после родов?
Через 6 недель после родов молодой маме рекомендовано пройти осмотр у гинеколога. Примерно такой же период советуют удерживаться от интимной близости. Нарушения сроков в обоих случаях может вызвать негативные последствия для здоровья женщины. Поэтому не оттягивайте визит к врачу и найдите возможность попасть к специалисту. Ребенку нужна здоровая мама, тогда она сможет дать крохе океан любви и опеки. Если женщина чувствует себя нормально после естественных родов, на осмотр к нужно идти, когда прекратятся послеродовые выделения, которые могут длиться до 40 дней. Вначале они напоминают обильные месячные, примерно на 7-10-й день становятся коричневатыми и постепенно проходят совсем. Но вы можете занести в женскую консультацию выписку из роддома раньше, чтобы гинеколог зафиксировал в карточке данные о разрешении родов. После кесарева сечения к гинекологу нужно попасть через несколько дней от момента выписки из роддома.
Время
Нет каких-то жестких рамок, когда нужно идти к гинекологу после беременности. Обычно акушеры рекомендуют своим пациенткам прийти на прием через 6-8 недель после родоразрешения. На то, чтобы выждать такой срок, есть несколько причин:
- Матка и влагалище в этот период — очень чувствительные органы. В первые пару месяцев заживают мини-разрывы, восстанавливается форма и размеры матки, вульва восстанавливает слизистую. Идти на прием к гинекологу после рождения малыша, не дав организму достаточно времени для того, чтобы восстановиться и заживить раны — пустая трата времени. Ведь все дефекты, которые обнаружит акушер могут сами исчезнуть в процессе нормальной регенерации. А вот если через 6-8 недель доктор во время визита заметит отклонения от нормы, тогда говорят о возможных болезнях.
- В первые 40 дней у женщины присутствуют обильные выделения из матки через лоно. Первую неделю это кровавые сгустки и остатки плаценты, а еще 30 — сукровица и прозрачные обильные выделения. Первый осмотр после родов у гинеколога невозможен до тех пор, пока есть выделения. Это негигиенично и мешает пальпации и осмотру с помощью зеркала.
- На промежности или во влагалище могут быть наложены швы. До тех пор, пока раны полностью не заживут, опасно любое проникновение внутрь лона и напряжение, которое испытывает женщина, когда сидит в кресле врача.
- Если отложить осмотр гинеколога после родов на более поздний срок (70-80 дней после рождения малыша), у девушки могут начаться месячные, а потом она начнет жить половой жизнью. А в случае наличия заболевания или патологии секс лучше минимизировать. Но об этом может сказать только акушер. Поэтому если затянуть, то вы можете навредить себе (и здоровью своего мужа в случае инфекции), сами того не подозревая.
Организация выписки из роддома
Сколько мама с малышом пробудут в больнице, зависит от их самочувствия, того, как они оба перенесли роды. Самый благоприятный исход, если они окажутся дома на третий день.
Критерии выписки матери
Молодую маму выписывают из роддома, ориентируясь на ее состояние. За ней обязательно наблюдают гинеколог и акушер. Доктор осматривает молочные железы, нет ли уплотнений и других патологий. Медперсонал рассказывает женщине, как прикладывать ребенка у груди, как сцеживаться при необходимости. Также врач проверяет, как сокращается матка, уменьшилась ли она в размере. Исключить воспаление и узнать, полностью ли удалена плацента, позволит УЗИ.
На третий день женщину выписывают, если не обнаружено никаких осложнений, и роды прошли гладко. Если после появления ребенка на свет, маме накладывали швы, то больницу она покидает не раньше 5-6 дня. Минимум через неделю она поедет домой, если у нее открывалось кровотечение, или приходилось вручную отделять плаценту. После кесарева сечения женщину отпустят приблизительно через 7-9 дней. Этого времени обычно достаточно, чтобы она частично восстановилась, и швы начали заживать.
Критерии выписки ребенка
Когда молодые мамы готовы покинуть роддом, выписка новорожденных может откладываться, если врач считает, что за ними нужно еще понаблюдать.
Обратите внимание! Задерживаются в больнице обычно дети, появившиеся на свет стремительно или те, у которых во время родов возникли осложнения. Например, кроха долгое время находился без воды, или ему не хватало кислорода
За время, пока малыш находится в роддоме, врачи оценивают состояние его кожи, наблюдают за испражнениями, двигательной активностью, рефлексами, мышечным тонусом. На 2-3 день жизни, если малыш здоров, ему проверяют слух, проводя аудиологический скрининг. Если мама подписывает согласие на прививки, его вакцинируют против туберкулеза и гепатита.
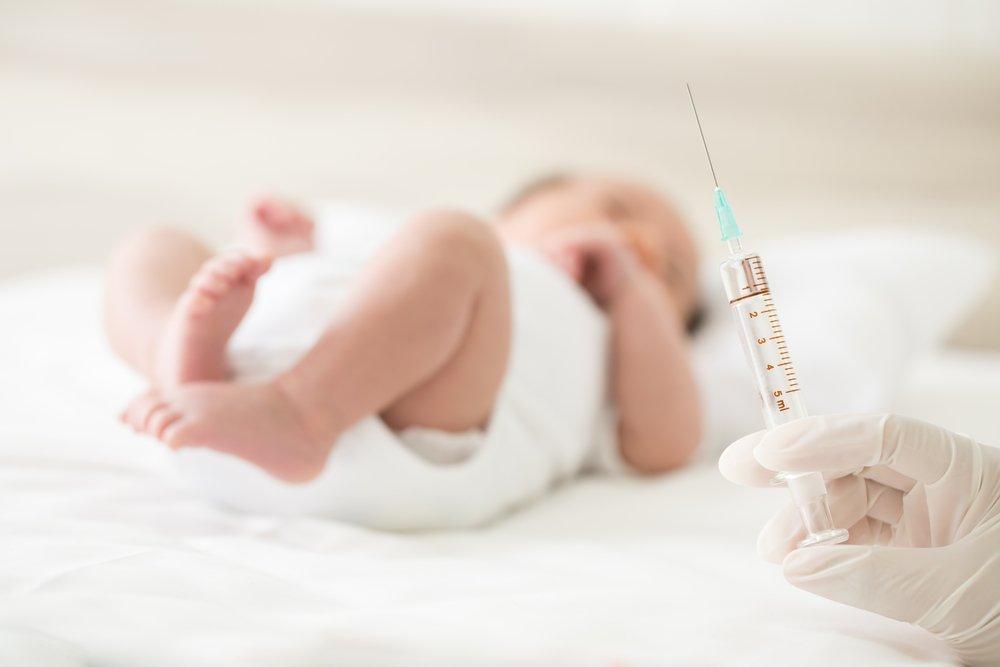
Вакцинация в роддоме
Еще в родильном зале у мамы и ребенка берут кровь, наблюдая, нет ли воспалительного процесса, и оценивая все показатели в совокупности. Позже проверяют, нет ли у малыша опасных патологий, бороться с которыми проще при ранней диагностике
Еще в роддоме важно исключить:
- заболевания щитовидной железы, надпочечников;
- муковисцидоз;
- фенилкетонурию;
- галактоземию.
Для этого у новорожденного берут кровь из пяточки.
Когда все процедуры выполнены, ребенок хорошо себя чувствует, доктор доволен его развитием, а анализы в норме, малыш готов к выписке. Обычно это происходит на 3-5 день.
Если кроха родился раньше положенного срока, и его вес меньше 2 килограммов, его не выписывают, пока он ни поправится. Кроме того, что его масса должна увеличиться, нужно учитывать и другие факторы:
- Сможет ли малыш самостоятельно вырабатывать и удерживать тепло, не замерзнет ли он дома в кроватке, справится ли без инкубатора;
- Получается ли у ребенка сосать грудь;
- Отмечаются ли ежедневные прибавки в весе.
Естественно оценивают состояние крохи и по медицинским показателям. Без мамы выписать его не могут. Поэтому, если у женщины проблемы со здоровьем, малыш остается ждать ее выздоровления. Обратный процесс возможен. Женщина может покинуть родильный дом, оставив младенца под наблюдением специалистов.
Необходимые документы
Чтобы выписаться из роддома, мама должна иметь при себе документы из перечня:
- Обменная карта;
- Справка о рождении ребенка. Она нужна, чтобы в дальнейшем получить в ЗАГСе свидетельство о рождении малыша;
- Родовой сертификат;
- Больничный лист. Его выписывают не всегда, а при осложнениях. Например, если женщина получала наркоз. Тогда ее декрет продлится на срок, указанный в боллистке.
Обратите внимание! Обменная карта и родовой сертификат должны быть у будущей мамы на руках, когда она приезжает с вещами в роддом. Кроме того, она должна взять паспорт и полис
Сон новорожденного после выписки
Сон новорожденного занимает значительную часть времени. Это необходимо для полноценного развития и роста ребенка. В первые дни после выписки ребенок должен просыпаться каждые два часа вне зависимости от времени суток для кормления и смены подгузника. В некоторых случаях продолжительность сна ребенка увеличивается. Не стоит бить тревогу и будить ребенка, он проснется когда захочет кушать. Возможно молоко или смесь сытные для малыша и для того чтобы проголодаться ребенку необходимо большее количество времени.
Проводите как можно больше времени с ребенком, поскольку после рождения он остро нуждается в вашем присутствии. Тактильное общение мамы с ребенком помогут легче пройти период адаптации в окружающем мире и не нанести нервной системе ребенка урон.
Выписка из роддома: на какой день после родов происходит
Зависимо от вида родовой деятельности, а также осложнений после нее, врачи устанавливают разный срок пребывания женщины и ребенка в родильном доме. Рассмотрим, сколько дней женщине нужно находиться под присмотром специалистов.
Естественные роды: на какие сутки выписывают
Если женщина родила самостоятельно, а послеродовые последствия отсутствуют, то выписка происходит на 3-й день. Эта процедура включает в себя обязательный осмотр гинеколога и неонатолога, по результатам принимается решение о процедуре выписки.
Роды с осложнениями матери
 Бывают ситуации, когда родовая деятельность сопровождается серьезными осложнениями у женщины. В таком случае выписка из роддома откладывается на время, за которое проводится устранение проблемы. Самыми распространенными послеродовыми осложнениями являются:
Бывают ситуации, когда родовая деятельность сопровождается серьезными осложнениями у женщины. В таком случае выписка из роддома откладывается на время, за которое проводится устранение проблемы. Самыми распространенными послеродовыми осложнениями являются:
- сильные разрывы, которые сопровождаются наложением швов (женщину отпускают домой не раньше 4-5 -го дня);
- сильное кровотечение при родах, ручное отделение плаценты или выскабливание (пациентку оставляют под присмотром врачей на неделю);
- воспалительный процесс на рубце после кесарева сечения и т.д. (для лечения назначают внутривенные капельницы с антибиотиками или хирургическое вмешательство, пациентку оставляют в роддоме до полного выздоровления);
- анемия на фоне сильной кровопотери;
- слабое сокращение матки;
- последствия гестоза (нахождение в роддоме требуется до полной стабилизации артериального давления).
 Для определения патологии женщине проводят осмотр на гинекологическом кресле, затем назначают процедуру УЗИ. По результатам комплексного обследования принимается решение о сроках нахождения в роддоме.
Для определения патологии женщине проводят осмотр на гинекологическом кресле, затем назначают процедуру УЗИ. По результатам комплексного обследования принимается решение о сроках нахождения в роддоме.
Важным моментом является появление молозива и грудного молока у женщины. Для налаживания этого процесса пациентку обследует и обучает специалист по грудному вскармливанию.
В норме сразу после рождения малыша прикладывают к груди для выделения молозива. Приход молока после естественных родов наступает на 3-й день, после кесарева сечения немного позже. Слабая лактация не является поводом для задержки в выписке из роддома.
Патологии плода: сколько дней лежат в роддоме
После рождения, малыша осматривает неонатолог, оценивает его состояние по шкале Апгар. Частой причиной задержки выписки из родильного дома служат тяжелые патологии ребенка. Они могут возникнуть в период родовой деятельности или во время внутриутробного развития. Основными видами осложнений являются:
- врожденные болезни (фенилкетонурия, гипотиреоз и т.д.);
- нехватка веса (в норме потеря массы должна остановиться на 3-4-й день после рождения, если этот показатель очень высокий, то малыша оставляют под присмотром врачей);
- желтушка новорожденных;
- рождение раньше положенного срока;
- патологии нервной системы на фоне сильной гипоксии;
- пониженный тонус мышц;
- отсутствие основных рефлексов;
- инфекционные болезни.
Перед выпиской детский врач проводит обязательный осмотр пуповинной ранки, если она плохо заживает или имеет ярко выраженный воспалительный процесс, то ребенка оставляют в больнице. Выписка происходит при условии полного устранения проблемы, на это может потребоваться до 14 дней.
Гибель плода
 Различают антенатальную и интранатальную смерть плода. В первом случае врачи диагностируют гибель ребенка ещё во время беременности, извлечение проводят в течение 14-ти дней после установления диагноза.
Различают антенатальную и интранатальную смерть плода. В первом случае врачи диагностируют гибель ребенка ещё во время беременности, извлечение проводят в течение 14-ти дней после установления диагноза.
Интранатальная гибель плода вызвана проблемами во время родов. Это может быть связано с плацентой, околоплодными водами, генетическими проблемами, гипоксией и другими причинами. В таком случае женщину оставляют в роддоме на 7 дней, после, при отсутствии противопоказаний, отпускают домой.
Кесарево сечение без осложнений
Если роды прошли путем кесарева сечения без видимых осложнений, то женщину выписывают на 5-7 день. При выписке оценивают, насколько хорошо заживают швы, как проходит восстановление женщины и т.д.
Показания
Существуют абсолютные и относительные показания к операции кесарево сечение. К абсолютным показаниям относятся те ситуации, при которых естественные роды невозможны, либо опасны для жизни матери и плода. К относительным показаниям относятся заболевания и акушерские ситуации, при которых роды через естественные родовые пути возможны, но с большим риском для матери и плода, чем кесарево сечение.
К абсолютным показаниям относятся:
1. Сужение таза III-IV степени, либо его деформации вследствие травм или других причин, создающие препятствия для продвижения плода.
2. Опухоли шейки матки, таза, яичников, мочевого пузыря, создающие механические препятствия для рождения плода через естественные родовые пути.
3. Рак шейки матки, влагалища, наружных половых органов, прямой кишки, мочевого пузыря.
4. Предлежание плаценты.
5. Предлежание и выпадение петель пуповины.
6. Преждевременная отслойка нормально расположенной плаценты при отсутствии условий для срочного родоразрешения через естественные родовые пути, с обильным кровотечением.
7. Неправильные вставления головки (лобное предлежание).
8. Эклампсия.
9. Резко выраженное варикозное расширение вен влагалища и наружных половых органов.
10. Угрожающий разрыв матки.
11. Поперечное или косое положение плода.
Относительные показания:
1.Сужение таза I-II степени в сочетании с другими неблагоприятными факторами (крупный плод, переношенная беременность и др.).
2. Рубец на матке после кесарева сечения (хотя и является относительным показанием, очень мало в мире врачей решается вести роды через естественные родовые пути после предшествующей операции).
3. Начавшаяся гипоксия плода.
4. Тазовое предлежание плода.
5. Многоплодная беременность.
6. Переношенная беременность при отсутствии готовности организма к родам.
7. Первородящая 30 лет.
8. Беременность, наступившая в результате вспомогательных репродуктивных технологий (ЭКО), бесплодие в анамнезе.
9. Пороки развития матки.
10. Хронические заболевания матери (например, пороки сердца, сахарный диабет, близорукость).
11. ВИЧ-инфекция у матери.
Чаще всего, решение в пользу операции кесарево сечение принимается при наличии нескольких относительных показаний (например, тазовое предлежание в сочетании с крупным плодом, или первородящая женщина старше 30 лет, у которой беременность наступила после применения ЭКО).
Опасность самолечения и отсутствия лечения
Часто родители тратят часы на форумах, чтобы понять причину симптомов болезни ребенка – это пустая трата времени. Невозможно поставить правильный диагноз, а тем более самостоятельно назначить правильное лечение, основываясь только на видимых симптомах!
Любое заболевание имеет как видимые признаки, так и скрытые. Несколько болезней могут проявляться одним симптомом. Повышенная температура ребенка может быть при обычной простуде, а может быть при менингите (воспалении оболочек головного мозга). Лейкоз очень часто прячется за симптомами ОРВИ. Мононуклеоз — заразная и очень опасная болезнь, на ранней стадии болезнь легко перепутать с ангиной из-за схожих симптомов.
Неправильное лечение может развить новую болезнь и усугубить старую!
В сложных детских болезнях разберутся детские врачи, с опытом работы, используя лабораторную и инструментальную диагностику.
Полное отсутствие лечения детских заболеваний опасно развитием необратимых осложнений, инвалидизацией, угрозой жизни ребёнка.
Большая роль в ранней диагностике болезней детей принадлежит родителям. От того, насколько родители внимательно следят за здоровьем своего чада, насколько правильно смогут описать его состояние врачу, зависит в каком направлении будет проводиться предварительное обследование.






