Потница у ребенка
Содержание:
Лечение потницы у взрослого
Потницу у взрослых ни в коем случае нельзя давить, ведь в этом состоянии потовые железы раскрыты, и инфекции легко в них проникнуть. Избавиться от подобных высыпаний можно при помощи недорогих аптечных препаратов.
Цинковая мазь
Цинковая мазь обладает подсушивающим и обеззараживающим действием. При точечном нанесении на прыщик у взрослых мазь постепенно высушивает содержимое пустул, помогает избавиться от воспаления, сокращает выделение пота. Весь этот эффект достигается благодаря цинку, который можно наносить не только на кожу, но и усиливать местное действие приемом внутрь в виде тыквенных семечек, постного мяса и чернослива.
Антисептики
Для уменьшения зоны потницы и снижения активности потовых желез у взрослых людей необходимо использовать антисептики: спирт, масло чайного дерева, разбавленную борную кислоту. Такое лечение подсушивает сыпь, помогает быстро избавиться от сильного покраснения, не допускает попадания инфекции в расширенные потовые железы. Наносить антисептики можно точечно ушной палочкой или на определенную зону, смачивая кожу обеззараживающим средством при помощи ватного диска.
Маска с аспирином
Ацетилсалициловая кислота не только разжижает кровь, но и обладает обеззараживающим действием при нанесении на кожу взрослых. Маска с аспирином помогает уменьшить потницу, снять воспаление и зуд, очистить потовые железы от загрязнений, лечить чрезмерное потоотделение.
Для приготовления маски необходимо взять 3 таблетки аспирина, капнуть к ним 5 капель чистой воды и нанести на вымытую кожу. Лечение будет еще эффективнее, если добавить 2 капли масла чайного дерева. Делать маску можно 2-3 раза в неделю за час до сна.
Антибиотики
Если потница у взрослых развивается быстро, а лечение ее не начинается вовремя, то в пустулы проникают возбудители инфекции, которые, размножаясь в них, вызывают выделение гноя. От высыпаний с патогенными микроорганизмами сложнее избавиться, самостоятельно они практически не проходят, а когда потница сходит, на коже остаются некрасивые рубцы.
Лечить потницу антибиотиками можно при помощи местного нанесения средств с лекарством или приемом таблеток внутрь. Самостоятельно нельзя подбирать такие медикаменты, ведь чтобы это сделать нужно сдать анализ выделений из пустулы и узнать вид микроорганизмов. Лечение может назначить только врач-дерматолог.
Тактика лечения: общие правила
Методы лечения потницы зависят от стадии заболевания. Проще всего устранить неосложненную инфекцией кристаллическую милиарию. Ее лечение состоит из нескольких направлений:
- устранение или сведение к минимуму основной причины высыпаний;
- гигиенические мероприятия (выполняют более тщательно, чем обычно);
- антисептическая обработка пораженных участков кожи, чтобы не допустить проникновения бактерий.
 Первую стадию потницы можно лечить самостоятельно, при своевременно начатой терапии симптомы исчезают через несколько суток.
Первую стадию потницы можно лечить самостоятельно, при своевременно начатой терапии симптомы исчезают через несколько суток.
Если сыпь на лице сопровождается сильной отечностью, образованием корочек или гнойничков, необходимо обратиться к специалисту (врачу-дерматологу или косметологу). Лечение осложненных форм потницы сложнее и длится дольше (иногда до нескольких месяцев).
Основная задача — определить и устранить причину патологического состояния. Специалист может сделать это на основании внешних признаков, записей в медицинской карте и беседы с больным. В некоторых случаях требуется обследование:
- общий анализ крови;
- определение уровня гормонов.
Лечение основного заболевания проводится параллельно с устранением симптомов потницы. Направления терапии:
- прием антигистаминных препаратов;
- обработка кожи противовоспалительными и антибактериальными средствами;
- назначение антибиотиков.
В особо тяжелых случаях возможно хирургическое вмешательство.
Все медицинские препараты и способ их использования назначает только лечащий врач, также с его разрешения допустимо использовать и народные методы. Самолечение может привести к появлению осложнений и возникновению дефектов на коже лица.
Причины появления
Наш организм активно выделяет пот, пытаясь обеспечить нормальную регуляцию температурного режима. Если выделившаяся жидкость благополучно испаряется с кожи, эта задача может считаться выполненной. Но если обильное потоотделение сопровождается недостаточным испарением пота, может случиться воспаление на кожных покровах — потница. Возникновению такой неприятности способствует формирование теплой и влажной среды, которая отлично подходит для активного размножения бактерий.
Спровоцировать возникновение потницы на кожных покровах у взрослых могут такие факторы:
- Болезни с повышением температуры.
- Сильные физические нагрузки.
- Повышенная влажность и температура окружающей среды.
- Применение кремов в значительном объеме либо декоративной косметики в жару (использование таких средств приводит к формированию на коже пленки, а она вызывает парниковый эффект).
- Ношение синтетики, в особенности если она плотно прилегает к телу.
- Недостаточное соблюдение элементарных правил гигиены.
Также потница часто фиксируется у лежачих больных, пациентов с эндокринными недугами, избыточной массой тела, патологиями сердечно-сосудистой системы. Риск возникновения данной проблемы возрастает при гипергидрозе — избыточном потоотделении.
Как отучить ребенка грызть ногти. Советы психолога
Специалисты рекомендуют принимать следующие меры:
Прекратите ругать ребенка за эту привычку грызть ногти
Он не прекратит грызть ногти в один момент лишь от одного вашего запрета, но, испытываемые при этом чувство нервного напряжения вины за непослушание лишь усилят саму привычку.
Постарайтесь понять истинную причину привычки
Эта привычка ребенка, как правило, сигнализирует о состоянии какого-либо дискомфорта или психологически неприятной для него ситуации. Возможно, его что-то серьезно беспокоит и не обязательно в данный момент.
Постарайтесь проанализировать возможные причины, стимулирующие его желание грызть ногти, и свести их к минимуму.
Если грызет ногти уже достаточно взрослый ребенок, то следует постараться выяснить во время ненавязчивого разговора, что его действительно так серьезно беспокоит.
Причина – детская тревога
Если выяснилось, что причина кроется в тревожном состоянии малыша, то следует уделять ему как можно больше времени, внимания. Не стесняйтесь обнимать и целовать ребенка.
Это будет ему лишь на пользу. Организовывайте совместные прогулки, развлечения и всевозможные игры. Ребенок дожжен чувствовать вашу любовь.
Перенаправление
Суть такого метода заключается в следующем: вы можете научить своего малыша делать что-то самостоятельно, без вашей или с вашей, как получится, помощи: лепить из пластилина, вырезать аппликации. Главное – это должно ему нравиться.
Ручки ребенка заняты, мозг также активно работает и времени на то, чтобы грызть ногти просто не остается.
Замена
Можно дать малышу какие-нибудь приятные для тактильного восприятия предметы, но чтобы он мог с ними еще и играть. Прекрасно подойдут мячики-трансформеры.
Обсуждение
Нужно постараться и заменить привычную реакцию, когда малыш начинает грызть ногти на другую привычку.
Пусть ребенок рисует свою тревогу, а потом вы вместе сможете обсудить эту ситуацию и прогнать страх, например, сжечь картинку.
Стимулирование
При работе по устранению этой привычки важным моментом является стимулирование у ребенка отказаться от нее. Например, девочке можно купить красивое колечко, которое будет смотреться (стоит это подчеркнуть) только на ухоженных пальчиках с аккуратными ноготками.
Физическое воздействие
Это ни в коем случае не наказание. В аптеках можно приобрести специально предназначенные для таких случаев средства: крема, лаки для ногтей, имеющие неприятный горький вкус.
Но накрасив ребенку ногти (это, скорее всего, больше подойдет для девочки) следует акцентировать внимание на появившемся горьком привкусе, как следствии привычки грызть ногти. У ребенка не должно возникать ассоциации «лак – горечь», иначе желаемого эффекта вы не добьетесь
У ребенка не должно возникать ассоциации «лак – горечь», иначе желаемого эффекта вы не добьетесь.
Личный пример
Следите более внимательно за пальчиками ребенка. Старайтесь обстригать ногти раньше, чем пальцы окажутся во рту малыша. Дети очень впечатлительны, и красивые накрашенные ногти мамы или такое же аккуратные папины пальцы могут вполне сыграть решающую роль.
Посещение специалиста
Но если улучшения не наступает, то следует обязательно посетить детского психолога, который поможет справиться с этой привычкой. Прогноз при лечение данной проблемы вполне благоприятный.
Можно посоветовать воспользоваться следующей психологической техникой, если ребенок грызет ногти в знак протеста, так сказать, «маме назло».
Она строится не на запрете грызть ногти, а наоборот, полной свободе в этом вопросе, но при определенном условии: грызть ногти следует «правильно». Здесь можно снимать весть непосредственный процесс на видео или просто фотографировать.
Или попросить ребенка собирать все откушенные ноготки в прозрачный пакетик. Следует обязательно вести дневник: пусть ребенок оценивает своей успех.
Такие практики помогают устранить эффект запретности. «Сладкий плод» больше не сладок, так как он официально разрешен. Кроме этого, ребенок намного более глубже осознает неправильность своей привычки. А это уже отличный шанс избавить его от этих вредных манипуляций.
Причины возникновения
Раздражение возникает если ребенок перегрелся, у него закрыты потовые каналы или наблюдается чрезмерное отделение пота. Потовые каналы не способны вывести слишком большое количество выделяемой жидкости и поэтому засоряются клетками эпидермиса, вследствие чего образуются пузырьки и узелки.

Наиболее распространенной причиной является перегрев тела ребенка. Это может быть обусловлено:
- чрезмерно согревающая одежда, особенно если она синтетическая;
- длительное пребывание в жаркой обстановке, плохо проветриваемом помещении;
- недостаточный гигиенический уход за ребенком;
- применение жирных гигиенических и косметических средств;
- редкая смена подгузников;
- редкий прием водных процедур;
- повышение температуры вследствие различных заболеваний.

Также потница может быть обусловлена аллергией или чрезмерным весом. К раздражению могут приводить разные болезни, особенно связанные с метаболизмом и эндокринной системой. В зоне риска находятся дети с кожными заболеваниями.
Подвиды потницы
Выделяется несколько клинических подвидов потницы:
- кристаллическая потница (с наиболее слабой клинической картиной, поражения выглядят, как мелкие капли пота и не связаны с воспалительной реакцией);
- красная потница (наиболее распространенная, характеризуется небольшими красными пузырьками величиной с головку булавки, пузырьками с мутноватым содержимым, окаймленными воспалительным венчиком и отсутствием потоотделения на пораженных участках);
- папулезная потница (тяжелая форма, характеризующаяся возникновением пузырьков с телесной окраской, при этом зуд, как правило, отсутствует).
Патогенез потницы
Перегревание кожи, в том числе при лихорадочном состоянии, и повышенная влажность окружающей среды увеличивают образование пота.
Из-за воздействия причинных факторов (тесной одежды, избыточной массы тела и др.) перекрывается проток эккринных желёз. Закупорка может произойти на разной глубине. Когда проток закрывается, пот не выходит на поверхность тела, а попадает под кожу — в эпидермис или дерму. Из-за этого в клетках накапливается вода, возникает отёк и происходит закупорка протоков. Более глубокое поражение эккринной железы или протока может привести к их разрыву.
Гистологическая картина кожных проявлений характеризуется перекрытием отверстий протоков эккринных желёз кератиновыми пробками, растяжением этих протоков в эпидермисе и иногда в дерме. Кератиновые пробки формируются, когда из-за повышенного потоотделения нарушается ороговение наружного слоя кожи.
Места локализации потницы
Может появляться в различных участках тела.
Однако, наиболее частые места локализации потницы у новорожденного являются:
- Лицо – появление такой сыпи на лице новорожденного встречается очень редко, причины возникновения являются переход инфекции с шеи на лицо;
- Голова – возникает такой вид сыпи по причине повышенной увлажнённости эпидермиса. Происходит образование такой сыпи при ношении плотных головных уборов и слишком длинных волос;
- Шея – у новорожденных чаще всего потеет область шеи из — за складок кожи и слишком тесных воротников;
- Пах и попа – проявляется такая сыпь в результате чрезмерного испарения. Наиболее часто причинами являются подгузники, неправильная гигиена тела;
- Подмышки – область подмышек потеет чаще всего по причине повышенной работы потовых желез, реакции кожи на пот.
Кроме основных мест локализации могут проявляться потницы под коленками, на сгибах локтей и спине.
У новорожденных, которые имеют избыточную массу тела, потница может образовываться во всех складках кожи. Поэтому родители должны после купания грудничка внимательно осматривать тело для своевременного устранения проблемы.
Потница у новорожденных, у детей
Потница часто поражает кожу ребенка, так как его кожный покров еще не успел получить надежную защиту от воздействия неблагоприятных условий. При перегревании детей, из-за повышенного потоотделения может возникнуть характерная сыпь на теле, чаще всего на лице и в складках кожи малыша. У детей еще недостаточно развита терморегуляция, по этой причине их организм не может быстро подстраиваться под изменения окружающей температуры. Особого внимания требует появление потницы у новорожденных, в этом случае ребенка следует немедленно показать педиатру для определения диагноза и назначения способов лечения.
Правильный уход и своевременно проведенная терапия способна за неделю избавить от потницы. Однако при ослабленном иммунитете у больного ребенка может возникнуть гнойное осложнение в виде пиодермии с повышением температуры, слабости и общего ухудшения самочувствия.
Аллергия: виды и причины появления
Особенности аллергии заключается в том, что на протяжении долгого времени она ничем себя не проявляет, а иммунная система в это время запоминает вещество, являющееся аллергеном, и производит антитела, которые при создании определенных условий с попаданием в организм антигена, отреагируют аллергической реакцией. Причиной аллергии служит иммунный ответ организма на провоцирующий фактор, которым может послужить огромное количество окружающих человека веществ. Чаще всего такими аллергенами служат:
- Пыль,
- Пыльца цветущих растений,
- Шерсть или кожные чешуйки животных,
- Плесень или грибки в виде их спор,
- Многие продукты питания,
- Укусы насекомых,
- Лекарственные препараты, чаще всего антибиотики,
- Изделия из латекса,
- Средства бытовой химии.
Проявляется аллергия в виде высыпаний на коже. У грудных детей чаще бывает пищевая аллергия, которую можно спутать с появлением потницы. На тех участках тела, где обычно возникают симптомы аллергии, образуются шелушащиеся пятна или высыпания в виде прыщей. Появляясь в виде отдельных пятен, они вскоре сливаются вместе, образуя тем самым, большие участки с поражением кожи.
Помимо основной, пищевой, эта реакция может быть вызвана лекарственной аллергией и аллергией на выделение пота.
Причины потницы у детей
Причины появления потницы и провоцирующие факторы:
-
Незрелость протоков потовых желез. У новорожденных протоки потовых желез остаются незрелыми и не могут функционировать в полном объеме. Если малыш родился раньше срока и находится в инкубаторе в отделении интенсивной терапии новорожденных, у него жар или просто он слишком тепло одет, то риск развития потницы повышается.
-
Жаркая погода. Потница у детей чаще появляется в жарком и влажном климате.
-
Физическая активность. Активное потоотделение во время физической активности может спровоцировать появление потницы.
-
Укутывание. Если малыш слишком тепло одет или спит под слишком теплым одеялом, у него может появиться потница.
Виды потницы
В настоящее время нет единой общепринятой классификации потницы. Тем не менее расскажем о видах сыпи, наиболее часто выделяемых врачами.
Кристаллическая потница — самый характерный вариант заболевания у новорожденных. Проявляется в виде мелких (1—2 мм), перламутровых или белых пузырьков с плотным содержимым, которые сдуваются при надавливании, которые могут сливаться, образуя обширныепятна. На месте повреждённых прыщиков появляется шелушение, затем сыпь подсыхает и проходит за несколько дней. Образуются они чаще всего на шее, на голове в области волосяного покрова, на спине, ягодицах и на складках кожи. Кристаллическая потница иногда сопровождается зудом.
Красная потница чаще всего встречается на участках кожи, постоянно подвергающихся трению: в паху, подмышечных впадинах, на спине, шее. Эта форма доставляет малышам беспокойство – кожа зудит и болит при надавливании. Состоит из отдельных, не сливающихся узелков с мутным содержимым в окружении покрасневшей кожи. В отличие от сыпи при кристаллической потнице, узелки не перерастают в крупные очаги.
Проходит красная потница в среднем через одну-две недели.
Выделяют также апокринную потницу — самый легкий вариант, чаще всего встречающийся на спине. Сыпь при этом в виде мелких пятнышек, не появляются пузырьки с содержимым, зуда нет.
Ранки от лопнувших пузырьков могут стать «входными воротами» для условно-патогенных микробов, постоянно живущих на нашей коже. Так появляется инфицированная потница, требующая немедленной врачебной помощи. К ее разновидностям относятся жёлтая и белая потницы.
Они свидетельствуют о том, что у малыша инфекция, чаще всего стафилококковая. При белой потнице, называемой также везикулопустулезом, в пузырьках содержится жидкость молочного цвета. Желтая потница – инфицированная, с гнойным содержимым пузырьков.
Как избавиться от сыпи?

Первый и основной этап лечения потницы у взрослых — это устранение факторов, спровоцировавших ее появление
При подобной проблеме с кожей очень важно содержать тело в чистом и сухом состоянии, а также не позволять ему запревать. С этой целью необходимо:
- Регулярно проводить водные процедуры.
- Промакивать кожу после мытья насухо.
- Носить лишь достаточно свободную одежду.
- Отдавать предпочтение изделиям из натуральных тканей.
- Беречься от перегрева.
Если сыпь и раздражение появились по непонятным причинам, важно обратиться за медицинской помощью. Врач поможет выяснить, что именно вызвало потничку, и подскажет, как с ней правильно бороться
Что из себя представляет потница
В целом, по названию уже все понятно. Потница проявляется сыпью на теле, когда человек часто и обильно потеет. Раздражения становятся следствием «закупорки» протоков потовых желез.
Потничка чаще возникает именно у малышей до года. На то есть несколько причин. Дело в том, что, кожа новорожденного более нежная, а значит быстрее и порой острее реагирует на негативные внешние факторы, например тесный подгузник. К тому же, процессы терморегуляции у грудничков до года еще не отлажены как следует — они легко перегреваются и переохлаждаются.
Пока малышу не исполнится год, потничка может периодически давать о себе знать. Зато потом «рецидивы» происходят все реже.
Сколько времени проходит?
При активном лечении потничка у ребенка проходит спустя 3-5 дней. Разумеется, многое зависит от того, какие именно препараты и средства использовались в терапии, когда было начато лечение, соблюдались ли рекомендации врача.
Так, например, запущенная потница с наличием инфицирования может длиться вплоть до 10-14 дней, иногда и дольше. Также многое зависит от типа заболевания. Кристаллическая и глубокая формы потнички проходят гораздо быстрее и для их исчезновения часто хватает исключения раздражающего фактора, например, высокой температуры в детской комнате.
Красная потница может затянуться, поскольку она развивается на внешней поверхности кожи и больше всего подвержена воздействию различных факторов вроде перегрева, попадания инфекции, механического раздражения при трении об одежду и белье.
Диагностика
Не стоит заниматься самолечением или пытаться самостоятельно поставить диагноз ребенку. Прежде чем начинать лечить потницу у ребенка, при появлении первых высыпаний нужно обратиться к детскому дерматологу или педиатру. Специалист проведет осмотр и отличит патологию от других заболеваний, которые сопровождаются кожной сыпью.Для опытного детского специалиста это не составляет труда даже при первичном визуальном смотре.
В некоторых случаях для комплексной диагностики необходимо дополнительное обследование. Врач может назначить соскоб на патогенные грибковые инфекции, а также бакпосев на микрофлору.
Способы устранения акне
Чтобы наверняка избавиться от прыщей, необходимо соблюдать несколько основных условий:
1) Профилактика возникновения новых комедонов. Она подразумевает подбор правильного ухода за проблемной кожей лица. Средства должны регулировать гидролипидный баланс, контролировать жирный блеск, мягко очищать и увлажнять. В число активных компонентов входят активированный уголь, белая глина, AHA- и BHA-кислоты, гидролаты растений (шалфей, розмарин, чистотел), салициловая кислота, масло чайного дерева. В ежедневный уход для проблемной кожи также входит очищение гелем или пенкой, тонизирование, увлажняющий крем и средство для точечного нанесения. Кроме того, 1-2 раза в неделю рекомендуется наносить маску.
2) Удаление имеющихся комедонов с помощью разных видов чисток лица (механической, ультразвуковой, вакуумной, атравматичной).
3) Сокращение выделения кожного сала с помощью нормализации внутренней работы организма. Для этой цели применяются гормональные, антибактериальные препараты, группа ретиноидов.
4) Уменьшение рубцевания. Производится методом химического пилинга, мезотерапии, фототерапии, лазеротерапии. Если вы хотите решить проблему акне и возрастных изменений в виде морщин, пигментных пятен, заломов комплексно, то лучшим решением станет нитевое омоложение.
Патогенез
Система потоотделения участвует в терморегуляции организма, поэтому при повышении температуры среды значительно активируется функция потовых желез — интенсивное выделение пота способствует охлаждению кожи, и таким образом организм защищается от перегревания. Такой же механизм включается при повышении температуры тела при заболеваниях, физической нагрузке, укутываниях и тепловых процедурах. Интенсивное потоотделение часто приводит к закупорке протоков потовых желез и развитию потницы. Особенно часто потница возникает у новорожденных и детей до года, поскольку их потовые железы не до конца сформированы и имеют.
Народные средства
Фото: FitoHome.ru
Предупредить появление потницы очень легко. Для этого следует не забывать о соблюдении правил личной гигиены, носить одежду, соответствующую погодным условиям
Важно, чтобы одежда соответствовала не только температуре окружающей среды, но также и физической активности человека. Поэтому занятия спортом или другие активные действия рекомендуется выполнять в легкой одежде, которая будет позволять коже «дышать»
В обратном случае создается парниковый эффект, увеличивается потоотделение, что может привести к закупорке протоков потовых желез и появлению потницы.
Потница считается наибольшей проблемой для детей первого года жизни, чем для взрослых
Поэтому очень важно соблюдать некоторые правила при уходе за ребенком. Во-первых, следует избегать тугого пеленания и слишком теплого укутывания ребенка
Во-вторых, нельзя забывать о регулярном проведении водных процедур, во время которых кожа малыша очищается и освежается. Также немаловажным считается ежедневное проветривание помещения, в котором большую часть времени находится ребенок. Использование подгузников низкого качества повышает риск появления потницы, так как они длительное время контактируют с кожей ребенка и способны неблагоприятно на нее воздействовать. Поэтому рекомендуется не экономить на таких вещах и приобретать подгузники хорошего качества. Помимо этого, при выборе детской одежды предпочтение должно отдаваться вещам их хлопчатобумажной ткани.
Для скорейшего исчезновения пузырьков и узелков можно использовать ванночки с добавлением отвара из ромашки или череды. Для приготовления отвара ромашки понадобится 500 г сухих измельченных цветков. Готовое сырье заливается холодной водой и на медленном огне доводится до кипения, после чего кипятится в течение 10 – 15 минут. Полученный отвар процеживается и добавляется в воду для ванны. Рекомендуемая температура воды – 35 – 37 °С. Продолжительность процедуры может варьировать в разных пределах, но приблизительно составляет 15 минут. Ванночки с использованием отвара из череды имеют ряд полезных свойств. В первую очередь они успокаивают кожу, предотвращают появление раздражения и высыпаний, поэтому часто используются для купания грудничков. Также можно смешивать череду с ромашкой. Такая смесь способствует устранению кожной сыпи, оказывает антибактериальное действие, что помогает предотвратить пиодермию.
Информация носит справочный характер и не является руководством к действию. Не занимайтесь самолечением. При первых симптомах заболевания .
Правила личной гигиены:
Ежедневно утром и вечером омывать половые органы, менять нижнее белье каждый день, не использовать
ежедневные синтетические прокладки без необходимости, тампоны, во время месячных менять прокладки
каждый 3-4 часа.
Использовать для ухода за интимной зоной специальные моющие средства с нейтральным pH.
Не заниматься чрезмерной гигиеной. Вредно часто и бесконтрольно спринцевать (промывать) влагалище,
особенно агрессивными растворами, что может привести к вымыванию хороших бактерий и размножению
инфекции.
Носить белье подходящего размера, преимущественно, из хлопка
Спринцевание также может быть эффективной мерой профилактики и лечения воспалений вульвы и влагалища. Однако
его необходимо применять как способ доставки лекарственного средства именно в период профилактики либо
лечения заболевания, но не следует использовать его бесконтрольно и часто, если в этом нет необходимости.
При спринцевании имеет значение степень орошения – равномерное, мягкое орошение (мягкий душ), чтобы избежать
травмирования слизистой
Также должны применяться лекарственные препараты, которые показаны, не стоит
использовать агрессивные средства, чтобы не навредить лактобактериям и микрофлоре влагалища.
Важно!
Если Вы выявили у себя симптомы заболевания, то для подбора лечения необходимо обратиться к
врачу-гинекологу, который предварительно проведет диагностику заболевания! Самостоятельный выбор
рецептурных лекарств может принести вред организму.
При этом, существует ряд безрецептурных препаратов с широким спектром действия на грибы и бактерии,
используя которые женщина получает возможность быстро облегчать болезненные симптомы и почувствовать
себя хорошо.
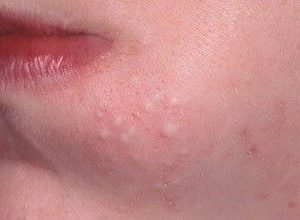
Как выглядит потница, виды и симптомы

Маленькие розовые точки на фоне покрасневшего эпидермиса. Иногда замаскировываются под обычную крапивницу, физиологические адаптации эпидермиса к окружающей среде, сверхчувствительность иммунной системы.
Кристаллическая потница – небольшие бугорки с прозрачной жидкостью. Если они лопаются, то на месте остается шелушащаяся корочка не больше одного миллиметра. Жидкость задерживается в потовых каналах, при этом не возникает воспаления. Хорошо заметны на ощупь и видны на свету. Можно увидеть потницу на лице младенца, шее, груди, спине, в паховой зоне.

Проявления становятся заметны на ровной поверхности, затем переходит и в складки. Не доставляет особого дискомфорта и лечится в течении двух — трех дней. Опасность возникает при механических повреждениях потницы, возможно проникновение инфекции. Пузырьки приобретают молочный или желтоватый цвет при вторичном инфицировании. Лечение проводится только под наблюдением врача.
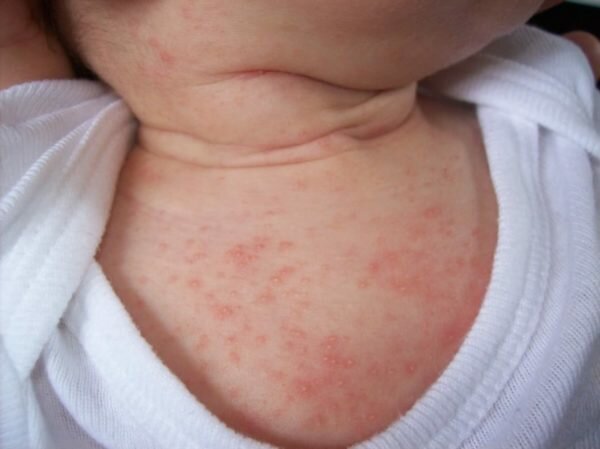
Красная потница – множественные одиночные пузырьки, равномерно расположенные на покрасневшей коже. Покраснения говорят о воспалительном процессе из-за выделяющейся жидкости потовых желез. Характерные места проявлений: часто потница появляется на лице, шее, локтевых и коленных сгибах, области подмышек и в паху. Сопровождается зудом, болезненными ощущениями. Влажность и повышенная температура окружающей среды усиливает раздражение и чувствительность. Длительность лечения около трех недель, при вторичной инфекции, при повреждениях бугорков — пять недель.

Глубокая потница, часто следствие красной миллиарии, бежевые воспаленные уплотнения в два — три миллиметра. Возникает при трении одежды на руках, ногах и туловище. Проходит бессимптомно.
 |
 |
Похожие высыпания могут быть признаками других заболеваний, сопровождающимися вялостью, зудом, рвотой, диареей. Стоит обратиться к врачу, чтобы исключить аллергический дерматит, корь, экзантему, скарлатину.
Лечение потницы
Основное лечение потницы состоит в устранении причин, вызвавших ее.
- Температура воздуха в помещении должна быть +20-22 °С
- Влажность воздуха должна быть 50-70%. Как ни странно это звучит, хотя потничку необходимо подсушивать, излишне сухой воздух в помещении только повредит – он мешает нормальному потоотделению и терморегуляции.
- Чтобы не произошло инфицирования ранок, малышу обрезают ногти, которыми тот из-за зуда может расцарапать кожу.
- Одежда ребенка должна быть из натуральных тканей
- Одежда должна быть по погоде, нельзя излишне кутать малыша.
- Каждый раз при переодевании и перед сменой подгузника устраивайте ребенку воздушные ванны.
- После испражнения ребенка надо подмывать водой.
- Ежедневно, и даже два раза в день надо купать ребенка, без мыла. Для купания через день можно использовать отвары лекарственных растений — шалфея, ромашки, череды, зверобоя, дуба (конечно, если нет аллергии!). Время купания в воде с отварами трав — 5-10 минут. Можно добавлять в воду горсть соли (без добавок). После ванны хорошо обсушить, ни в коем случае не растирать!
- Известный педиатр Комаровский рекомендует лечение раствором соды (1 ч.л. на 1 ст. воды) – каждые 2-3 часа смачивать им сыпь.
- Нельзя использовать кремы, а присыпкой пользоваться только самой простой, без добавок, в очень небольших количествах, чтобы не образовывались комочки. Если появились гнойные пузырьки, присыпку использовать нельзя.
Лекарства
Важно: При появлении признаков вторичной инфекции обязательно нужно показать ребенка врачу! Схему лечения выбирает только он.
Использовать для лечения потницы нужно только те препараты, которые подсушивают кожу и создают защитный слой: Бепантен, Цинковая мазь, Драпомен и т.д.
При появлении гнойничковой сыпи в зоне опрелости рекомендованы мази с антибиотиками — Левомиком, Эритромициловая мазь, Банеоцин в порошке и мази.
Если ребенок испытывает зуд, появились отеки, врач может назначить маленькому пациенту антигистаминные препараты.
При высокой температуре могут понадобиться жаропонижающие средства.
Сыпь при инфекционных заболеваниях
Сыпь при инфекционных заболеваниях сопровождается увеличением лимфоузлов, слабостью, утомляемостью, тошнотой и диареей, высокой температурой. Форма и локализация высыпаний зависит от вида инфекции, вызвавшей эту сыпь.
Болезни, сопровождающиеся кожными высыпаниями:
- Корь. Высыпания в виде папул появляются на 3-4 сутки за ушами, в области переносицы. И очень быстро сыпь распространяется на все лицо. Затем она переходит на верх спины, грудь, в последнюю очередь – на стопы и кисти рук.
- Краснуха. Сыпь мелкопятнистая, бледно-розовая. Локализуется на коже ягодиц в сгибах локтей и колен. На вторые сутки покрывает поверхность тела и конечностей.
- Скарлатина. Высыпания сплошные в виде покраснения из точек красного цвета. Сначала сыпь яркая, потом бледнеет и затем становится коричневатой. Сначала покрывается лицо, потом шея, грудь, верх спины. А потом – на бедрах и предплечьях.
- Ветряная оспа. Очень заразное заболевание с появлением везикул на волосистой части головы, в паховой области, на по всему телу, кроме ладоней и стоп.
- Герпес. Сыпь мелкая с жидкостью внутри. Очень болезненная. Образуется чаще на слизистой губ, на носу, половых органах. Сопровождается зудом и жжением.
Есть много других инфекционных заболеваний с сыпью на теле. Среди них менингит, мононуклеоз, пневмония. Протекает болезнь с явными симптомами общей интоксикации организма.
Симптомы и виды: как выглядит и как проявляется потница у грудничков
Потница может проявляться различными симптомами:
- в виде узелков или пузырьков на фоне красной кожи, которая при этом не сливается в единую «картину»; такие высыпания чаще всего могут появляться в кожных складках — на шее, в паху, в подмышечных впадинах; они могут вызывать боль, а также сильно зудеть (это становится очевидным, когда малыш пытается почесывать покраснения); подобные симптомы могут держаться 1-2 недели;
- в виде пузырьков серебристого или белого оттенка, которые возникают на шее, туловище или лице. Пузырьки с содержимым могут сливаться в единое крупное пятно, затем они лопаются, постепенно подсыхают и отшелушиваются; такая сыпь обычно не доставляет боли и не зудит, а симптомы сохраняются не более трех дней;
- в виде пузырьков телесного цвета: они могут появиться спустя несколько часов, после того, как малыш перегрелся и вспотел; пузырьки возникают на туловище, руках и ногах и довольно быстро исчезают, не оставляя следов;
- в виде осложненных форм (белая и желтая потница).







