Кашель с хрипами
Содержание:
Общая информация о лекарстве
Мукалтин – недорогой растительный препарат, который применяют при кашле.
Это зеленовато-коричневые таблетки, невзрачные на вид, кислые на вкус, при растворении шипят и всегда щипают за язык.
Этот препарат местного действия является противоспалительным, обволакивающим и отхаркивающим средством.
В составе препарата есть:
- экстракт корня алтея;
- винная кислота;
- полисахариды;
- пищевая сода.
Данные вещества благотворно воздействуют на внутренние органы, помогают сделать слизь бронхов менее густой и вам становится легче ее отхаркивать. Кроме этого Мукалтин:
- уменьшает воспалительный процесс в органах дыхания;
- смягчает болезненность отхаркивания;
- усиливает секрецию отделяемой слизи;
- уменьшает раздражение слизистой оболочки.
Лекарство эффективно при влажном кашле, при таких заболеваниях как бронхит, ларингит, трахеит, фарингит и астма.
Его назначают для лечения болезней инфекционно–воспалительного характера дыхательной системы, когда сложно отходит мокрота
Если же горло дерет сухой кашель, обратите внимание на статью Сухой кашель при беременности>>>. Он эффективно борется с простудой и кашлем, не дает развиваться воспалительному процессу в верхних дыхательных путях
Он эффективно борется с простудой и кашлем, не дает развиваться воспалительному процессу в верхних дыхательных путях.
Работает он следующим образом:
- На внутренней поверхности органов дыхания есть много ворсинок, которые плотно прилегают друг к другу;
- Лекарственное средство, благодаря своим активным веществам, стимулирует движение этих ворсинок;
- В результате, в ускоренном темпе, ворсинки выталкивают патогенную мокроту и происходит отхаркивание.
Мукалтин грудничкам до года
Не каждый педиатр даст однозначный ответ, можно ли давать мукалтин детям до года при лечении кашля. По мнению большинства педиатров, лечение мукалтином новорожденных и грудных детей возможно на начальных стадиях заболевания. В первые трое суток действие лекарства наиболее эффективно, что оправдывает применение препарата. При использовании мукалтина для детей до 1 года нельзя параллельно назначать кодеинсодержащие препараты, затрудняющие выведение мокроты из бронхов.
Суточная доза препарата для младенцев не превышает 100 г, или 2 таблетки. Каждый раз следует принимать по половине таблетки. Детям, которые не могут глотать таблетки, рекомендуется измельчить и растворить средство в теплой кипяченой воде. При отказе малыша от лекарства по причине неприятного вкуса можно добавить в полученную микстуру сахарный сироп или мед.
Максимальный эффект от приема медикамента обеспечивается при приеме препарата за час до еды, три раза в сутки. Третий прием медикамента должен предшествовать последнему за день приему пищи. Длительность лечения ребенка может составлять от 1- й до 2-х недель – это зависит от решения педиатра ввиду тяжести патологии и состояния малыша.
При назначении лекарства грудничкам до года очень важен постоянный контроль врача. Дети до года не могут самостоятельно откашливать скопившуюся слизь. Бесконтрольное лечение детей мукалтином может привести к потере аппетита и ухудшению общего состояния по причине скопления мокроты в организме.
Родителям нужно помнить, что кашель является предшественником или результатом какого-либо заболевания, включая болезни пневмокониозы. Мокрота, выходящая из дыхательной системы, позволяет малышу свободно дышать. Препарат ускоряет этот процесс, но не позволяет решить проблему болезни. Для этого требуется посетить врача и установить точный диагноз и целевое лечение, что поможет избежать осложнений.
Комментарий эксперта
Согласно восьмой версии постановления «Профилактика, диагностика и лечение новой коронавирусной инфекции (COVID-19) Минздрава РФ, пациенты, инфицированные вирусом SARS-CoV-2, должны получать при необходимости патогенетическую и поддерживающую симптоматическую терапию. К первой группе препаратов относятся, в первую очередь: глюкокортикостероиды (ГКС), ингибиторы интерлейкинов (тоцилизумаб, канакинумаб), антикоагулянты (эноксапарин, фраксипарин).
Глюкокортикостероиды способны предупреждать высвобождения цитокинов, веществ, отвечающих за развитие бурной воспалительной реакции, которая может привести очень опасному осложнению «цитокиновому шторму». ГКС могут быть полезны в лечении тяжелых форм COVID-19 для предотвращения необратимого повреждения тканей и неконтролируемой полиорганной недостаточности.
Следует отметить, что при легкой и средней степени тяжести течения заболевания, то есть пациентам, не получающих кислород, ГКс не показаны. Так что скупать гормоны из аптек для применения дома нет ни малейшей необходимости.
Препараты из группы ингибиторов цитокинов применяются при поражении паренхимы легких более чем на 50%, то есть стадия КТ-3, КТ-4 в сочетании с признаками нарастания интоксикации: длительно существующая лихорадка, очень высокие уровни воспалительных маркеров в крови.
В группах пациентов высокого риска тромбообразования для профилактики, так называемых, коагулопатий, целесообразно назначение антикоагулянтов, применяемых подкожно. Доказательств эффективности пероральных антикоагулянтов при COVID-19 пока недостаточно, однако, если пациент принимал их до заболевания, до прием препарата необходимо продолжить. К группам высокого риска относятся пациенты с сердечно-сосудистой патологией, сахарным диабетом, ожирением.
Как проводится симптоматическая терапия коронавируса?
К препаратам симптоматической терапии COVID-19 относят жаропонижающие лекарства, противокашлевые препараты, улучшающие отхождение мокроты. Наиболее безопасным жаропонижающим препаратом признан парацетамол.
Нет необходимости дожидаться определенного уровня лихорадки для применения жаропонижающего средства. При наличии головной и мышечной боли, плохой переносимости симптомов интоксикации и лихорадки, возможно применение препаратов и при относительно невысокой температуре тела.
Что можно принимать для профилактики коронавируса?
Важнейшими характеристиками рациона, способствующего укреплению иммунитета являются: адекватная суточная калорийность, достаточное потребление белка и ряда микронутриентов, в особенности, витамина С, Д, А, железа и цинка, повышение потребление пищевых волокон и, при необходимости, пробиотиков, соблюдение водного баланса. Согласно клиническим рекомендациями Российской Ассоциации эндокринологов, для профилектики дефицита витамина D у взрослых в возрасте 18-50 лет рекомендуется получать не менее 600-800 МЕ витамина в сутки. Людям старше 50 лет — не менее 800-1000 МЕ витамина D в сутки.
Существуют некоторые косвенные признаки потенциального противовирусного эффекта цинка против COVID-19, хотя их биомедицинские актуальность еще предстоит изучить. С учетом последних данных о клиническом течение болезни, кажется, что цинк может обладать защитным действием против COVID-19 за счет уменьшения частоты пневмонии, предотвращения повреждения легких, вызванного аппаратами ИВЛ, улучшения антибактериального и противовирусного иммунитета, особенно у пожилых людей.
Аскорбиновая кислота (витамин C, АК) принимает участие в таких жизненно важных физиологических процессах, как продукция гормонов, синтез коллагена, стимуляция иммунной системы и пр. Последний эффект может быть обусловлен как прямым противовирусным действием АК, так и ее противовоспалительными и антиоксидантными свойствами.
Причины возникновения кашля
Легочная эмболия
- кашель (возможно, кровавый);
- одышка и боль в груди;
- учащенное сердцебиение;
- головокружение и потеря сознания;
- цианоз кожи и слизистых оболочек.
Редкие причины
- Коклюш. Тяжелая респираторная инфекция, вызванная бактериями и очень заразная. Больные страдают судорожными приступами кашля с последующим хрипом.
- Дифтерия. Тяжелая респираторная бактериальная инфекция. Возбудители производят токсины, которые повреждают слизистые оболочки, а редко и сердце, печень и почки. Состояние обычно начинается с боли в горле, затруднения глотания и легкой лихорадки. Кроме того, при заражении гортани развиваются лающий кашель, охриплость и одышка (из-за набухания слизистых оболочек).
- Ложный круп. Типичным для вирусного воспаления верхних дыхательных путей является сухой, лающий кашель. Другие симптомы включают охриплость, свистящие или хрипящие звуки дыхания при вдохе, а также отсутствие или просто небольшое повышение температуры. Также может возникнуть одышка.
- Туберкулез. Хроническое бактериальное инфекционное заболевание, которое в основном поражает легкие, реже другие органы тела. К характерным симптомам туберкулеза легких относится стойкий кашель. На продвинутой стадии заболевания откашливается кровянистая мокрота (кровохарканье).
- Бронхоэктазия. Постоянные расширения бронхиальных ветвей в легких. Симптомы включают хронический продуктивный кашель с очень большим количеством мокроты, которая часто приобретает желто-зеленоватый оттенок.
- Сердечная недостаточность. Сердце не может адекватно снабжать организм кровью и кислородом. Как при левосторонней, так и при двусторонней (глобальной) форме болезни может возникать хронический сухой кашель, особенно ночью (кашель усиливается в положении лежа).
Применение в I триместре беременности
Инструкция по применению препарата Мукалтин не запрещает его применение кормящим мамам и беременным женщинам. Мукалтин при беременности по триместрам можно принимать практически всегда. Однако ряд факторов может говорить не в пользу данного средства. Например, Мукалтин может вызвать внутреннее кровотечение, что угрожает не только сохранности плода, но и здоровью будущей матери
Девушкам, страдающим сахарным диабетом, лекарство нужно употреблять с особой осторожностью
Если ранее у женщины были зафиксированы выкидыши или существует риск прерывания беременности, препарат лучше заменить на более лёгкий вариант таблеток, которые также способны справиться с кашлем.
Как избавиться от волос на теле при беременности
Если вы не желаете рисковать своим здоровьем и ребеночком, проводите депиляцию бритвенным станком, либо специальным кремом. Эти способы считаются наиболее щадящими, они не причиняют вреда беременным. Удалять волосы кремом или бритвой разрешено на любых сроках гестации.
Достоинства депиляции:
- Безвредность для плода.
- Безболезненность для матери.
- Доступность применяемых средств.
- Отсутствие побочных эффектов.
Недостатков депиляция станком или кремом имеет мало. Это быстрый рост сбритых волосин, риск врастания волос при неправильном проведении бритья и раздражение деликатной области тела.
Минимизировать дискомфорт поможет теплый душ, который распаривает тело и подготавливает волосистую поверхность к процедуре, а также использование женских станков и кремов с успокаивающим эффектом.
Гипертрихоз при беременности – явление временное. Если запастись терпением, эту неприятность можно пережить до родов и затем ухаживать за телом любым современным способом. Но если вы не желаете мириться с «лохматостью», выбирайте только щадящие методы и будьте красивы и ухожены даже в интересном положении.
https://youtube.com/watch?v=kEKq4DH_mDI
Post Views:
92
Симптомы остеохондроза
 Самым наглядным симптомом остеохондроза считается боль и чувство дискомфорта. Не всегда боль имеет постоянный характер, она может периодически обостряться, а потом затихать. Эти симптомы зачастую сопровождаются онемением конечностей. В большинстве случаев боль отдает в левую часть тела. Если вы заметили у себя симптомы этого заболевания, то поторопитесь к специалисту — терапевту или невропатологу. Обнаружение остеохондроза на раннем этапе улучшит эффективность его лечения.
Самым наглядным симптомом остеохондроза считается боль и чувство дискомфорта. Не всегда боль имеет постоянный характер, она может периодически обостряться, а потом затихать. Эти симптомы зачастую сопровождаются онемением конечностей. В большинстве случаев боль отдает в левую часть тела. Если вы заметили у себя симптомы этого заболевания, то поторопитесь к специалисту — терапевту или невропатологу. Обнаружение остеохондроза на раннем этапе улучшит эффективность его лечения.
При остеохондрозе пациенты часто жалуются на повышенную утомляемость. Интересной особенностью, на первый взгляд непонятно как связанной с этой болезнью, является зябкость конечностей. Головная боль и чувство головокружения зачастую сопровождают остеохондроз. Характерной особенностью заболевания также является высокая утомляемость глаз и даже падение зрения. При остеохондрозе пояснично-крестцового отдела у пациентов могут наблюдаться проблемы репродуктивной системы
Для женщин важно знать, что остеохондроз может помешать нормальному течению беременности и самому зачатию. Для каждого вида остеохондроза есть свои характерные признаки
Так, при шейном виде заболевания наблюдаются признаки в виде головных болей (особенно во время движения головой), головокружение при поворотах головы, нарушенная чувствительность пораженной зоны, боли в области шеи, лопатки, рук и грудной клетки. Интересным и не особо приятным симптомом остеохондроза шейного отдела является нарушение подвижности языка. Грудной вид остеохондроза редко встречается и характеризуется болью в грудине, особенно при дыхании. Боль может отдавать в желудок, сердце и печень. Для этого вида также характерно онемение, только теперь в области груди. При пояснично-крестцовом виде патологии пациенты часто жалуются на боль, отдающую в ноги. Еще одним симптомом остеохондроза этого вида является парез нижних конечностей.
Дозировка и способ приема
Можно ли Мукалтин при грудном вскармливании глотать или необходимо разжевывать? Как Мукалтин принимать при лактации?
Правила приема в период лактации:
- Не глотать — рассасывать. Рассасывая таблетку, вы способствуете дополнительному смазыванию горла и трахеи, таким образом, захватывая максимальную площадь воспаления;
- Растворить и выпить. Если вы не любите рассасывать таблетки, или не нравится кислый вкус, можно растворить таблетку в молоке или теплой воде. Пить старайтесь небыстро, малыми глотками. Статья по теме: Можно ли молоко кормящей маме?>>>
- Мукалтин следует рассасывать 4 раза в сутки по 1 таблетке за 15—20 минут до еды. Этого времени хватит, чтоб лекарство подействовало. Так как таблетка кислая на вкус, после ее приема нужно поесть, иначе выделенный желудочный сок может способствовать появлению проблем с кишечно-желудочным трактом;
- Не пейте Мукалтин более 5 дней. Наш организм довольно быстро адаптируется к лекарству, поэтому более 5 дней приема, не даст желаемых результатов. В случае не решения проблемы с кашлем, следует обратиться к терапевту, для продолжения лечения другими средствами.
Применение в III триместре беременности
Лекарственное средство не влияет на состояние будущей матери кроме как в лучшую сторону. А также лекарство не приносит негативных последствий для вынашиваемого малыша. Развитие и формирование органов и систем проходит по привычной схеме, в порядке нормы. Ребёнок уже надёжно защищён в утробе матери и не поддаётся влиянию негативных факторов.
При этом непрекращающийся кашель очень опасен для девушек, которые находятся на последних сроках беременности. Мукалтин станет отличным вариантом, чтобы справиться с недугом. Правила приёма, назначение и дозировку препарата может подобрать только врач. Самолечение в этом случае неприемлемо.
Характеристики заболевания
Данная патология относится к группе инфекционных заболеваний, причиной которых являются вирусы. В практике врачей педиатров это заболевания является одним из наиболее распространенных. Источником ротавируса являются больные люди или вирусоносители. Механизм передачи возбудителей — фекально-оральный, но передача инфекции может происходить с продуктами питания и питьевой водой. Клинические симптомы ротавирусной инфекции развиваются при попадании в просвет ЖКТ вируса рода Rotavirus, содержащего РНК
Важно позаботиться о быстром восстановлении кишечника после ротавирусной инфекции
Клинические симптомы
С момента проникновения ротавируса в организм, и до момента появления первых симптомов, так называемый инкубационный период длится от 12 часов до 5 суток. В симптоматике ротавирусной инфекции, на первый план выходят проявления интоксикации и острый гастроэнтерит. Респираторные проявления ротавирусной инфекции могут присутствовать или отсутствовать. Во всех случаях, данное заболевание имеет острое течение, и может протекать в лёгкой, среднетяжелой и тяжелой форме. Кроме интоксикации организма и гастроэнтерита, клиническая картина ротавирусной инфекции включает такие симптомы:
- повышение температуры тела до 38-39 градусов;
- тошнота и рвота;
- боль в животе;
- расстройства стула в виде диареи;
- пенистый водянистый стул, который имеет зелёный или жёлтый оттенок и резкий запах;
- повышенное газообразование в кишечнике (метеоризм);
- общая слабость и недомогание;
- бледность кожных покровов;
- головная боль.
При тяжёлом течении, могут наблюдаться эпизоды потери сознания и снижение массы тела. К респираторным проявлениям данной инфекции, можно отнести насморк ,слабо выраженную боль в горле, конъюнктивит и сухой кашель.
Аналоги мукалтина для детей
Среди всех существующих на сегодня препаратов для лечения кашля у детей, которые могут быть аналогами мукалтина с растительным составом и содержанием алтея, выделяют:
- сироп алтея;
- сухую микстуру от кашля;
- стодаль;
- фарингосепт;
- цикловита;
- алтейку;
- линкас;
- амброксол;
- лазолван;
- амбробене;
- флавомед;
- эвкабал;
- амтерсол;
- сироп доктора Тайсса;
- гербион на основе плюща или первоцвета.
Современный рынок фармацевтических продуктов может предложить большой выбор различных препаратов для лечения мокрого кашля, которые впускаются в различной форме: таблетки, микстуры, суспензии, сиропы
Какие процедуры можно делать с волосами во время беременности
Беременность – не повод отказывать в себе в услугах парикмахеров или стилистов. Женщина, даже в «интересном положении» должна быть ухоженной, стильной и привлекательной. Но все-таки главным приоритетом для всех беременных является здоровье и благополучие их малыша. Поэтому многих будущих мамочек волнует вопрос о безопасности стрижки и покраски волос при беременности.
Можно ли красить волосы при беременности
Окрашивание волос при беременности – вопрос, о котором спорят медики. По утверждению одних, пигмент, входящий в состав красок для волос, попадает через плаценту к плоду, другие не видят вреда для малютки в окрашивании локонов.
До сих пор не выявлено, оказывают или нет, химические красители негативное воздействие на плод. Медики разрешают беременным красить волосы, но тщательнее относиться к выбору химического состава для окрашивания волос. Краска для волос при беременности не должна содержать агрессивного аммиака, так как вдыхание аммиачных испарений негативно отражается на сочувствии беременной и может нанести вред малышу в утробе. Беременные могут пользоваться менее агрессивными средствами для окрашивания прядей: тониками, оттеночными шампунями, которые освежат цвет волос и не навредят здоровью и развитию крохи. Стоит отложить окрашивание прядей в 1 триместре и на последних месяцах беременности, в другие месяцы беременные могут использовать для окрашивания натуральные красители. Можно красить волосы хной или басмой во время беременности. Для придания прядям красивого оттенка использовать отвары луковой шелухи, ореха, кофе. Осветлять волосы при беременности соком лимона, кефиром, отваром липового цвета.
Какие процедуры с волосами запрещены беременным
- Нельзя при беременности, независимо от срока, делать химическую завивку волос. Кроме повреждения структуры волос, химические препараты не безопасны для здоровья малыша.
- Не стоит прибегать к такой процедуре, как ботокс для волос при беременности.
Можно ли стричь волосы во время беременности
Существует огромное количество народных поверий и примет, которые запрещают будущим мамочкам стричь волосы при беременности. Согласно суевериям, стрижка локонов может навредить малютке, «укоротить» ему жизнь или спровоцировать преждевременные роды. Женщины, переживая за будущее своего малыша, не знают, прислушиваться к подобным предостережениям или игнорировать их. В современной медицине нет ни единого подтверждения подобных запретов. Стрижка волос не оказывает никакого влияния на здоровье плода и его развитие. Это лишь предрассудки, которые не имеют научного подтверждения. Стрижка волос и подравнивание посеченных кончиков лишь оздоровит локоны, придаст им здоровый вид, а прическа будет выглядеть аккуратнее. Однако особо мнительным и впечатлительным беременным, которые верят в приметы, стоит воздержаться от стрижки и дождаться рождения здорового малыша.
Правда и мифы об уходе за волосами
Что на самом деле можно делать беременной женщине, а что нельзя?
Миф №1. Нельзя стричься
Наши далекие прабабушки запрещали своим молодым невесткам стричь волосы при беременности. В те времена коса была символом женской силы и обеспечивала благополучное замужество, вынашивание и рождение детей. По доброй воле женщины волосы не стригли. Стрижка оправдывалась лишь в определенных ситуациях: при уходе в монастырь, в некоторых традициях – в случае смерти мужа. Не удивительно, что во время беременности источник женской силы нужно было беречь.
Чем грозила женщинам стрижка волос? По мнению наших предков, если подстричь волосы во время беременности, можно было лишиться благословения рода – и силы для хороших родов. Пугали рождением мертвого, слабого, больного ребенка. Говорили о том, что если отрезать волосы – жизнь еще не рожденного ребенка укоротится. Современные врачи не поддерживают подобных суеверий и утверждают, что бояться нечего. Стрижка никак не влияет на течение беременности и родов, не сказывается на состоянии плода и не определяет срок его дальнейшей жизни.
Миф №2. Нельзя красить волосы
Спорное утверждение, которое разделяют не все трихологи – специалисты по уходу за волосами. Есть мнение, что краска может попасть в кровоток матери и негативно повлиять на развитие плода. Научных доказательств этой теории не предоставлено. Нет никаких данных о том, что краска проникает глубже верхнего слоя кожи и сказывается на течении беременности.
По наблюдениям стилистов и парикмахеров, беременные женщины отказываются от окрашивания волос по более прозаичным причинам:
- Неприятный запах краски для волос. Особенно чувствительны к нему будущие мамы на ранних сроках беременности. На фоне токсикоза красить волосы не рекомендуется – возможно усиление тошноты и появление рвоты.
- Аллергическая реакция. Даже если женщина никогда не сталкивалась с подобной проблемой, нежелательные последствия могут возникнуть впервые именно во время беременности (и виной тому снова гормональные перестройки). Аллергия проявляется сыпью на коже лица, зудом волосистой части головы, удушьем. Перед окрашиванием волос нужно провести пробу: нанести немного краски на внутреннюю поверхность предплечья. Если в течение двух часов кожа не покраснеет, краской можно пользоваться. Для надежности стоит выждать сутки – иногда аллергическая реакция проявляется спустя некоторое время.
- Непредсказуемый результат. Структура волос во время беременности меняется, и краска может лечь не так, как нужно.
- Ухудшение состояния волос. Окрашивание может негативно повлиять на волосы и усилить их выпадение. Риск повышается при использовании фена и других тепловых процедур для укладки волос.
Лучшее время для окрашивания волос – с 14-й по 28-ю неделю. Токсикоз в это время отступает, а растущий животик еще не мешает провести несколько часов в кресле парикмахера. Окрашивание лучше доверить профессионалу. Специалист подберет безопасную краску и даст свои рекомендации по уходу за волосами после процедуры.
Миф №3. Нельзя завивать/выпрямлять волосы
Химическая завивка и ламинирование во время беременности не рекомендуются.
- Во-первых, безопасность подобных средств для будущей мамы и ее малыша не доказана.
- Во-вторых, результат может не порадовать. Изменившиеся во время беременности волосы не всегда поддаются завивке или выпрямлению с помощью различных веществ.
- В-третьих, повышается вероятность развития аллергической реакции.
На использование плойки/утюжка для завивки/выпрямления волос запрет не накладывается, однако увлекаться этими средствами не стоит.
Нарушение менструального цикла. Сначала о норме
Репродуктивный период в жизни женщины сопровождается менструациями – периодическими кровянистыми выделениями из половых путей. Это – естественный процесс, с помощью которого организм восстанавливает свою готовность к беременности. Он носит циклический характер; продолжительность цикла и его регулярность являются зеркалом интимного здоровья женщины. Нарушение менструального цикла – это сигнал тревоги, и его ни в коем случае нельзя оставлять без внимания.
Менструации начинаются обычно в возрасте 12-14 лет. В течение года после первой менструации чёткой периодичности нет, цикл только устанавливается.
Менструальный цикл считается от первого дня одной менструации до первого дня следующей. В среднем он составляет 28 дней, но могут быть индивидуальные отклонения. Нормальной считается продолжительность от 21 до 35 дней. Продолжительность самих выделений обычно составляет 3-5 дней. Менструациям часто предшествует так называемый предменструальный синдром – период плохого самочувствия. Могут ощущаться боли внизу живота, набухать грудь, повышаться отёчность, болеть голова.
Нет менструаций во время беременности. После родов менструальный цикл восстанавливается. Самое раннее это может произойти через 6 недель после родов. При кормлении ребёнка грудью менструации возвращаются значительно позже; насколько позже – зависит от индивидуальных особенностей женского организма.
В преддверии климакса
менструальный цикл может стать нестабильным, а интервалы между менструациями увеличиться. Такие нарушения в возрасте 45-55 не являются патологией.
Косметика
Нельзя
Категорически запрещены во время беременности, грудного вскармливания и за три месяца до планируемой беременности средства с ретиноидами – они могут оказывать тератогенный и эмбриотоксичный эффект, то есть отрицательно воздействовать на плод и повышать риск врожденных пороков развития. Поэтому средства с ретиноидами назначаются только при отрицательном тесте на беременность и надежной контрацепции.
Нежелательно во время беременности использовать препараты, содержащие кислоты. Это достаточно агрессивные средства, и во время беременности могут вызвать непредсказуемую реакцию: раздражение, нарушение пигментации (осветление некоторых участков или, наоборот, появление темных пятен) и т. п.
Не стоит использовать кремы, содержащие гормоны (обычно это косметика, борющаяся с признаками старения), ведь в организме при беременности и лактации и так происходит мощнейшая гормональная перестройка, не стоит дополнительно нагружать его.
Нужно!
Во время беременности обязательно используйте солнцезащитные средства. Это связано с тем, что нередко гормональная перестройка организма провоцирует развитие гиперпигментации. И солнечные лучи усугубляют эту проблему.
Средства против растяжек. Стрии или растяжки – такое неприятное явление, которое намного проще предупредить, чем потом от него избавиться. Обязательно с самого начала беременности используйте хорошие кремы против растяжек, нанося массирующими движениями их на проблемные зоны: грудь, плечи, живот, бедра, ягодицы. Кстати, нередко стрии появляются уже после родов, во время лактации – ведь грудь кормящей женщины может увеличиваться на несколько размеров по сравнению с обычным состоянием. Поэтому не забывайте о профилактике растяжек на весь период грудного вскармливания.
Бронхит у детей
Симптомы бронхита у детей совпадают с признаками заболевания у взрослых, а вот лечение несколько отличается. Если у ребенка наблюдается одышка, необходимо исключить бронхиальную астму. При частом возникновении бронхита у детей имеет смысл проконсультироваться у аллерголога и выявить причины такого состояния. При лечении детского бронхита распространено применение ингаляций, которые могут проводиться на основе минеральной воды, отхаркивающих препаратов и бронходилататоров. В некоторых случаях для ингаляций используют антибиотики. Для домашних ингаляций хорошо подходит небулайзер. Антибактериальные препараты для детской терапии стараются назначать минимально. Как правило, их прием совмещается с применением антигистаминных и иммуностимулирующих средств. Эффективным детским фитоантибиотиком при бронхите является Умкалор. Препарат обладает бактериостатическим действием и успешно применяется в период долечивания бронхита. Чтобы избежать развития дисбактериоза на фоне приема антибиотиков, рекомендуется принимать средства, поддерживающие микрофлору кишечника. Продолжительность эффективного и своевременного лечения составляет до трех недель.
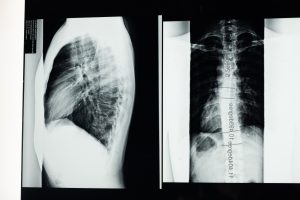
Методы диагностики остеохондроза
Прежде чем приступить к диагностическим исследованиям, невропатолог собирает анамнез пациента и внимательно изучает его жалобы
Остеохондроз имеет общие симптомы с некоторыми другими заболеваниями, поэтому важно уметь дифференцировать патологии. Подтвердить диагноз «остеохондроз» помогут рентгенологические исследования: рентгенография, миелография и компьютерная томография
Обзорное рентгенографическое исследование позволяет получить рентген-снимок позвоночника либо его участка. Таким образом, врач может определить локацию, пораженную заболеванием. Для наглядности объясним, как можно определить остеохондроз по рентгену: на снимке будут заметны сужение межпозвоночного диска, наличие костных разрастаний (остеофитов) или изменение формы позвоночного сегмента.
Миелографическое исследование сложнее рентгенографического. Это связано с определенными манипуляциями, которые приходится проводить медикам при миелографии: в канал спинного мозга вводится контрастная жидкость. Это может представлять опасность для пациента: во-первых, может развиться аллергическая реакция на вводимое вещество, а во-вторых, при неудачном проведении пункции можно повредить спинной мозг. Несмотря на это, правильно проведенная миелография позволяет специалистам рассмотреть внутреннюю структуру канала спинного мозга. Этот метод особенно важен для диагностики спинальной грыжи.
КТ (компьютерная томография) и МРТ (магнитно-резонансная томография) — самые эффективные и современные методы, позволяющие дифференцировать остеохондроз и заболевания позвоночного столба с похожей симптоматикой.






