Преждевременное закрытие черепных швов у детей
Содержание:
Нормальная форма головы у новорождённых
Спустя 2–5 суток после рождения ребёнка акушер замеряет от линии бровей до затылочного бугра – полученное значение колеблется от 32 см до 38 см.
Выделяются 2 приемлемых разновидности строения черепа у грудничка, рождённого естественным путём:
- Долихоцефалическая форма. Особенности – вытянутая от подбородка к затылочной области голова. Встречается у детей, рождённых головой вперёд. Если нет иных патологий, яйцевидная голова в короткие сроки приходит в норму и не влияет на здоровье ребёнка.
- Брахицефалическая форма. Приплюснутый тип черепа, голова вытянута по направлению ото лба к затылочной области. Свойственно для ягодичного предлежания эмбриона.
После кесарева голова детей отличается правильной круглой формой. В результате негативного воздействия внешних факторов в первый месяц жизни у младенца возникают вмятины на голове или уплощения.
Размеры нормальной окружности головы у младенца после рождения больше на 2 см, чем грудная клетка. К 4 месяцам эти значения становятся равными, в год показатель груди становится на 2 см больше головы. Дети, рождённые раньше срока, имеют большую по размерам голову в сравнении с грудью.
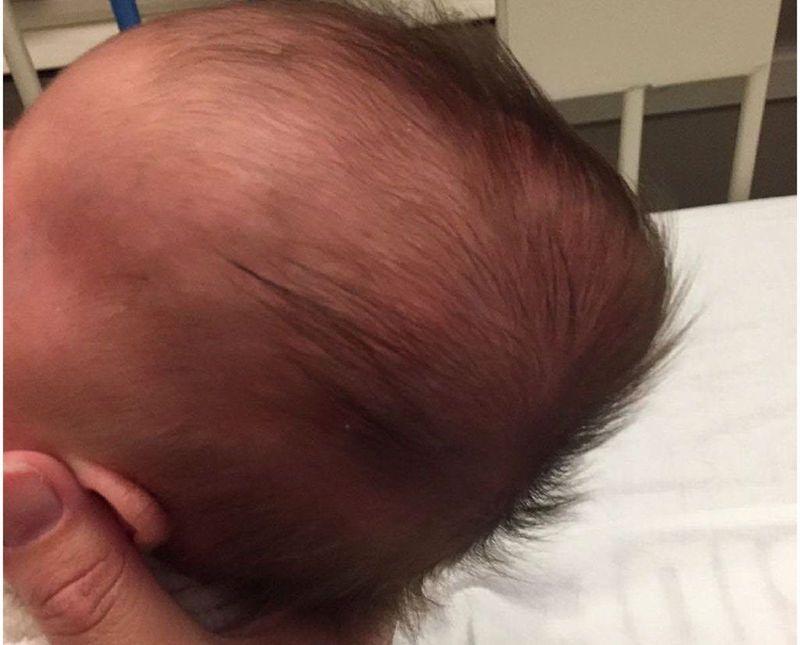
Во время родов у ребенка может произойти деформация головы
При движении плода по родовым путям может возникнуть родовая опухоль, представляющая собой отёк головы. Если при родах не было осложнений, образование малозаметно и чаще всего проходит в течение 6 дней. При обширном отёке требуется – обследование у доктора.
Несимметричность черепа бывает осложнена кефалогематомой. Травма проявляется в виде выпирающей шишки и обусловлена кровоизлиянием между надкостницей и черепными костями. Распространённая причина появления – несоответствие размера младенца размерам материнских родовых путей. Если диаметр шишки не превышает 2 см, она рассосётся в течение 2–3 месяцев. Если шишка имеет большой размер, требуется вмешательство квалифицированных специалистов.
Диагностика гидроцефалии
Признаки болезни нередко выявляют еще плода в утробе при УЗИ. Потом заболевание диагностируется врачом после рождения малютки. Основной показатель для определения патологии — большой диаметр черепа. У старших детей, как и у взрослых, доктор оценивает мышление пациента, его походку, присутствие признака недержания мочи, состояние желудочков по снимкам МРТ.
Чтобы убедиться в наличии врожденной гидроцефалии, используют КТ либо МРТ, которые позволяют:
- оценить состояние мозга;
- выявить избыточный объем ликвора;
- обнаружить повышенное давление спинномозговой жидкости;
- увидеть структурные изменения тканей мозга.
Нормотензивную гидроцефалию выявить сложнее, поскольку ее симптомы во многом аналогичны нейродегенеративным процессам. Этот вариант патологии диагностируют по следующим признакам:
- нарушение ходьбы;
- умственные расстройства;
- недержание мочи;
- превышение объема ликвора.
При любом варианте заболевания важно своевременно поставить точный диагноз, чтобы не опоздать с оперативным вмешательством, которое устранит выраженность симптомов или снизит их интенсивность. Чтобы выяснить, насколько эффективной станет операция, необходимы некоторые дополнительные мероприятия:
Чтобы выяснить, насколько эффективной станет операция, необходимы некоторые дополнительные мероприятия:
- Люмбальная пункция. Через прокол, сделанный в пояснице, выводят небольшой объем ликвора. Затем измеряют давление спинномозговой жидкости. Процедура позволяет несколько снизить его в мозговых желудочках, чтобы нивелировать выраженную симптоматику.
- Люмбальный дренаж. Он необходим, когда предыдущая процедура оказалась неэффективной. Между поясничными позвонками устанавливают катетер, по которому ликвор выходит несколько суток. Все это время больного наблюдают в стационаре. Чтобы предотвратить инфекционное заражение, вводят антибиотики.
- Инфузионный тест. Это нагрузочный вариант диагностики, помогающий оценить, насколько мозг способен всасывать ликвор.
- Измерение ВЧД. Для проведения процедуры в черепной кости сверлят отверстие. Через него устанавливают датчик в виде фиброоптического кабеля. Мероприятие проводят в условиях пребывания пациента в стационаре минимум сутки. Датчик регистрирует скачки внутричерепного давления, отсылая значения на регистрирующее устройство.
При мероприятии, связанном с необходимостью измерения ВЧД, используют различные варианты датчиков:
- Внутрижелудочковый катетер. Это самый точный способ измерения. Прибор подводят к боковому мозговому желудочку через просверленное в кости черепа отверстие. Инструмент помогает одновременно обеспечить отведение избыточного количества ликвора.
- Субдуральный датчик. Прибор крепят под твердую оболочку мозга. Его используют, если необходимо срочно проверить ВЧД. Метод позволяет быстро выявить изменения ВЧД.
- Эпидуральный датчик. Инструмент крепят между твердой оболочкой мозга и черепной костью, предварительно просверлив в ней отверстие. Процедура менее травматична, нежели иные, однако имеет существенный недостаток — нельзя отводить при мероприятии избыток спинномозговой жидкости.
При установке датчиков непременно делают местную анестезию. Также иногда требуется дополнительно колоть пациенту успокаивающие лекарства, чтобы снизить тревожность, максимально расслабить больного.
Обычно датчики, с помощью которых выполняют измерение ВЧД, вводят людям, находящимся в реанимации, часто в самом критическом состоянии. Необходимыми показаниями для такого мероприятия становятся тяжелая травма черепа, патологии головного мозга, вызвавшие его отек и угнетение сознания вплоть до коматозного состояния. У пациентов, перенесших мозговые операции, такой датчик контроля помогает обнаружить нарастающий отек.
Добиться снижения высокого ВЧД помогает также дренаж спинномозговой жидкости. Его выполняют посредством установки вентрикулярного катетера, внутривенной инъекции определенных медикаментов, изменения способа вентиляции легких (в ситуации, когда больной дышит через вставленную в трахею трубку). Нормальный показатель ВЧД — 1–20.
Установка датчиков — рискованное мероприятие, поскольку способно при неправильных действиях вызвать такие осложнения:
- кровотечение;
- необратимое повреждение в ситуации с запредельным значением ВЧД;
- «вклинение» мозга;
- повреждение тканей мозга при введении катетера;
- инфекционные осложнения;
- неспособность точно определить локализацию желудочка, чтобы подвести к нему катетер;
- иные риски, присутствующие при проведении общей анестезии пациента.
Как проходит лечение краниостеноза у детей
Способ устранить патологию только один — хирургическая операция. Ее проводят, чтобы восстановить форму костей черепа. После того, как кости принимают естественную форму, их скрепляют мини-шурупами или мини-пластинами, хирургической проволокой, которые удаляют через год. Их удаляют через год. В ходе операции врачи используют современный технологичный биодеградирующий материал, который не нужно удалять хирургически — он постепенно растворяется сам, а на его месте прирастает собственная костная ткань. Это существенно упрощает восстановление пациента.
Наилучших результатов можно ожидать, если операция проводится в возрасте от 3–4 месяцев до 2 лет. Сильные деформации черепа иногда можно заметить только после того, как кости заканчивают свое формирование, то есть в возрасте 5–6 лет. В таких случаях патология проявляет себя сильными головными болями, ухудшением зрения и повышением внутриглазного давления, повышенной утомляемостью и раздражительностью.
Если заболевание возникает как ответ на трепанацию черепа или после травмы, деформированный участок кости удаляют, а на его место устанавливают имплант из современного материала — полимера, металла или керамики.
О заболевании
Среди деформаций черепа встречаются врожденные и приобретенные. Врожденные появляются еще во время беременности, и ребенок рождается с определенным пороком развития. Приобретенные возникают после родов, чаще всего в результате травмы или определенного вмешательства, например, хирургического.
Краниостеноз у детей может быть как врожденным, так и приобретенным после рождения. Этот дефект представляет собой досрочное сращение или отсутствие швов в костях черепа, которые в норме должны оставаться пластичными для естественного роста и развития мозга ребенка. В результате внутричерепное давление повышается, а форма черепа видоизменяется. Если речь идет о пороке развития, краниостеноз у новорожденных может сопровождаться и другими дефектами, которые затрагивают головной мозг и другие органы тела. В случае с приобретенным заболеванием сращение швов происходит из-за травмы или хирургического вмешательства.
Краниостеноз встречается у одного из 1000 новорожденных.
3242
отправьте SMS с суммой пожертвования на этот номер
Черепные дизостозы у детей
Один из видов изменений формы головы являются черепные дизостозы — нарушения обусловленные снижением подвижности швов черепа. Черепные дизостозы проявляются визуально изменением формы головы за счет увеличения или уменьшения черепа, или отклонения от нормальной формы, включая асимметрию. В зависимости от вида и степени выраженности, а так же от вовлечения в процесс других структур, прежде всего головного мозга и нервов черепные дизостозы могут сопровождаться в той или иной степени выраженности клиническими проявлениями от малых неврологических нарушений до тяжёлых.
Время
Возникновение черепных дизостозов по линии времени возможно как на уровне доэмбриональном (бластопатии), эмбриональном (эмбриопатии), плодном (фетопатии), так и во время родов и в первое время после рождения.
Доэмбриональный период — это первые 3 недели, когда ещё нет эмбриона, нет сердцебиения.
Эмбриональный период — это с 4 до 12 недели — до образования плаценты.
Плодный, фетальный период — с 12 до 28 недели — ранний фетальный период и далее поздний фетальный период или антенатальный период.
Травмирующие факторы и условия
Наследственные факторы являются условием или причиной части дизостозов (краниофациальный дизостоз Крузона, акроцефалосиндактилия Аперта и др). Другие травмирующие факторы. Биологические факторы: вирусные, бактериальные и другие инфекции, интоксикации продуктами жизнедеятельности, повреждающие иммунные комплексы, аллергия матери, эндокринные нарушения, химические факторы — этанол, некоторые лекарства, механическая травма в родах, психические факторы — психотравма матери.
В натальном периоде особое значение приобретает патология матки, её аномалии, рассогласованность роста плода и роста матки на фоне гормональных нарушений, патология плаценты, положение плода.
Брахицефалия
Брахицефалия, или турроцефалия — черепной дизостоз, развивающийся при стенозе коронарного шва – шва между лобной и теменными костями. При этом череп укорочен, уплощён спереди-назад, а поперечный размер увеличен. Череп вытянут в высоту, затылочная и лобная кости круто спускаются вниз. Характерны нарушения зрения, экзофтальм (выбухание глаз).
Болезнь Крузона — краниофациальный дизостоз, наследственная брахицефалия: высокий череп, выпуклый лоб, большой нос с горбинкой, прогнатизм нижней челюсти, расходящееся косоглазие, экзофтальм, гипертелоризм (увеличение расстояния между глазами), неврит зрительных нервов, атрофия зрительных нервов из за их сдавления в каналах, рентгенологически: ячеистый череп с дефектами в области извилин, с сохранением костных прокладок над бороздами большого мозга.
Как происходит процесс изменения формы черепа?
Этот процесс, как и черепно-лицевая хирургия, также проводится под общим наркозом. Существует распространенное мнение, что пациентам не нужно бриться или удалять волосы во время процедуры. В зависимости от особенностей формы головы, длина и расположение разреза будут различаться. В случае, если цель изменения формы состоит в том, чтобы сгладить неровности или высокие точки, кость будет сглажена с помощью вращающегося или горящего инструмента. Синтетический биоматериал, такой как полиметилметакрилат и гидроксиапатит, используется, когда череп должен быть заполнен или даже закруглен. Полиметилметакрилат чаще всего используется в процессе изменения формы черепа из-за его стоимости и объема материала. Лучшая вещь об этих материалах — то, что они биологически подходят и хорошо связываются с костями пациента.
После операции начальное время заживления составляет приблизительно одну неделю или десять дней. Пациент может принять душ и вымыть волосы после 48 часов после операции. Кожа головы очищается и перевязывается сразу после процедуры. Там нет синяков; только пациент может испытывать некоторый мягкий дискомфорт в первые несколько дней. Пациент должен ожидать отек после этой процедуры, но не о чем беспокоиться, так как он исчезнет через неделю. Окончательные результаты операции будут видны только через 2-3 месяца после операции.
Процесс перестройки черепа можно проводить как у детей, так и у подростков. Цель состоит в том, чтобы изменить форму черепа, чтобы придать ему более приятный вид. Родители обращаются к хирургу за такой операцией, когда их ребенок сталкивается с такими проблемами, как уплощенная затылочная кость, которая находится на затылке, — вмятины, вызванные депрессиями и впадинами. Другие проблемы — форма головы, которая является слишком узкой или слишком широкой, и даже высокие точки, комки и острые выступы на детских черепах.
Голова новорождённого
Голова новорождённого должна быть чуть больше объёма грудной клетки или иногда равна ему. Если лоб младенца сильно выступает вперед, а свод черепа слишком велик по сравнению с размерами лица, можно заподозрить гидроцефалию. В случае микроцефалии — всё с точностью до наоборот.
Часто молодые неопытные мамы принимают за микроцефалию обычное сплющивание головы младенца. Оно свойственно любому нормальному ребёнку, только что появившемуся на свет.
Форма головы зачастую зависит от того, как располагался плод в материнской утробе. Если маму что-то пугает, ей кажется, что голова малыша «имеет дефекты», надо поговорить с врачом, принимавшим роды. Он знает, как малыш располагался в утробе и как, соответственно, должна выглядеть его голова.
Это совершенно нормально, и не надо бояться, что голова ребенка кажется «слишком большой».
Осматривая голову, обратите внимание на:
- состояние швов,
- родничков черепа младенца.
Швы на ощупь — обычные трещины между долями черепа, а роднички — широкие, мягкие участки, расположенные в местах соединения швов.
Особенности строения черепа ребенка
 Череп ребенка сразу после рождения имеет определенный вид и строение, которые сильно отличается от черепа взрослого человека. Черепная коробка ребенка имеет мягкие кости. Они обладают подвижной структурой, поскольку в процессе родов такая особенность значительно облегчает прохождение новорожденного через родовые пути.
Череп ребенка сразу после рождения имеет определенный вид и строение, которые сильно отличается от черепа взрослого человека. Черепная коробка ребенка имеет мягкие кости. Они обладают подвижной структурой, поскольку в процессе родов такая особенность значительно облегчает прохождение новорожденного через родовые пути.
Форма черепа во многом зависит от способа рождения. Череп маленьких детей, рожденных путем кесарева сечения, имеет ровную форму. При естественных родах детский череп немного вытянутый.
Одна из особенностей строения черепа новорожденного ребенка – несоразмерность головы и тела. Голова малыша выглядит непропорционально большой. Окружность ее на пару сантиметров больше грудной клетки. Это является возрастной особенностью и показателем здоровья ребенка.
Кости черепа сильно разобщены. Пространство между костями заполняет некая прослойка, которая состоит из соединительной ткани и неокостеневшей хрящевой ткани. При этом мозговой отдел значительно преобладает над лицевым. Если у взрослого человека соотношение объема лицевого отдела к мозговому составляет 1:2, то у новорожденного ребенка этот показатель равен 1:8.
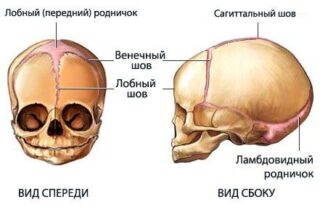 Детский череп имеет еще одну важную отличительную особенность – наличие родничков. Родничками принято называть некие неокостеневшие участки черепа, которые расположены в местах образования будущих швов.
Детский череп имеет еще одну важную отличительную особенность – наличие родничков. Родничками принято называть некие неокостеневшие участки черепа, которые расположены в местах образования будущих швов.
Специалисты отмечают полное отсутствие швов у новорожденных детей, а также слабое развитие диплоэ – губчатого вещества костей свода черепа, слабо выраженный рельеф на внешней и внутренней стороне черепа.
Недоразвиты у родившихся детей воздухоносные пазухи. Мышечные бугры, линии, гребни также остаются мало выраженными, поскольку для их развития и нормального функционирования требуется мускулатура, а она на этот момент еще не работает в полную силу.
Неразвитыми остаются и челюсти, поскольку жевательная функция не сформирована. Отсутствуют альвеолярные отростки, нижняя челюсть представляет собой две несросшиеся половины. По этой причине лицо новорожденного малыша почти не выступает вперед, как у взрослого человека.
Формирование родничков
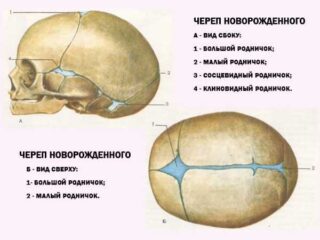 На начальных этапах развития эмбриона верхняя часть черепа имеет перепончатое образование, которое покрывает головной мозг. После стадии хряща, приблизительно на 2-3 месяце внутриутробного развития начинают формироваться костные ядра. Впоследствии они срастаются друг с другом, образуя костные пластины или основу костей крыши черепа.
На начальных этапах развития эмбриона верхняя часть черепа имеет перепончатое образование, которое покрывает головной мозг. После стадии хряща, приблизительно на 2-3 месяце внутриутробного развития начинают формироваться костные ядра. Впоследствии они срастаются друг с другом, образуя костные пластины или основу костей крыши черепа.
К моменту рождения между уже сформировавшимися костями остаются участки узких полос и довольно широких пространств – родничков. С помощью этих участков перепончатого черепа, которые обладают способностью выпячиваться и западать, происходит значительное смещение костей черепа. Именно эта особенность обеспечивает прохождение головы ребенка через узкие родовые пути матери в процессе рождения.
Череп маленького ребенка имеет несколько родничков:
- передний или большой родничок;
- малый;
- клиновидный;
- сосцевидный.
Малый или задний родничок расположен между теменной и затылочной костями. Его окостенение завершается на третий месяц после рождения.
Клиновидный родничок является парным. Он находится по бокам черепа в переднем отделе между несколькими костями: клиновидной, лобной, теменной и височной. Окостенение этого родничка происходит сразу после рождения.
Сосцевидный родничок также является парным. Процесс окостенения происходит вместе с клиновидным родничком. Место расположения – позади клиновидного, в месте соединения височной, теменной и затылочной костей.
Примечательно, что клиновидные и сосцевидные роднички чаще наблюдаются у недоношенных детей. У малышей, родившихся в срок, часто отсутствует затылочный.
Сроки закрытия зависят от следующих факторов:
- наследственная предрасположенность к быстрому или долгому закрытию родничков;
- особенности питания;
- сроки рождения;
- генетические аномалии внутриутробного развития;
- обменные процессы в организме малыша;
- избыток или недостаток витамина D;
- патологии пищеварительного тракта, в результате которых материнское молоко плохо усваивается.
Скорость закрытия родничков зависит от интенсивности роста ребенка.
Скафоцефалия
Краниостеноз сагиттального шва – шва между теменными костями. Череп вытянут в передне-заднем направлении и уплощён в поперечном. Коронарный шов расширен, лобные и затылочные бугры значительно выступают.
Башенный череп
Пиргоцефалия, или башенный череп — дизостоз, возникающий при заращении коронарного и сагиттального швов. Череп вытянут кверху, удлинен и имеет либо островытяную, либо ладьевидную форму. Острая форма башенного черепа имеет название оксицефалия.
Кроме изменения формы, заращения, или грубого снижения подвижности швов, проявляющееся в их и большого родничка выбуханий, часто характерны дефекты развития других органов и тканей – синдактилия (сращения пальцев), уменьшение фаланг пальцев рук и ног, деформаций черепных отверстий с нарушениями по иннервации черепно-мозговыми нервами, деформация полостей носа и воздушных пазух черепа, аденоидные разрастания и другие нарушения.
Наблюдается экзофтальм, офтальмологически определяется атрофия зрительного нерва, застойные диски. Часто бывает нистагм (непроизвольные колебательные движения глаз), расстройства координации движений глаз. Интеллект может не страдать.
Акроцефалосиндактилия Аперта
Один из видов пиргоцефалии, относящийся к наследуемым. Башенный череп, выступающий приподнятый лоб, широкое плоское лицо, гипертелоризм (расширение расстояния между глазами), экзофтальм, синдактилия 2-5 пальцев рук и ног, полидактилия (лишние пальцы).
Челюстно-лицевой дизостоз Франческетти
Лицевой дизостоз: гипоплазия (уменьшение, недоразвитие) скуловых костей и нижней челюсти, удлиненный рот с открытым прикусом, изменение формы и размеров ушных раковин, изменение формы разреза глаз — внутренний край верхнего века направляется кверху, в противоположность формы века при синдроме Дауна.
Диагностика Осмотр педиатром визуально (общий осмотр, форма головы и её отдельных анатомических областей, осмотр рук и ног), неврологический осмотр (исследование черепно-мозговых нервов, рефлекторно-двигательная сфера, мышечный тонус, оценка психического развития и т. д), офтальмологический осмотр (исследование структур глаз, глазного дна, 2 пары черепно-мозговых нервов), ЛОР-осмотр (осмотр, исследование функций слуха и обоняния, воздухоносных пазух и путей), лабораторные и дополнительные методы исследования (общие анализы, генетические исследования, рентгенография, КТ, МРТ, УЗИ, ЭЭГ, РЭГ и т. д. по необходимости).
Лечение Исключается необходимость нейрохирургического и хирургического офтальмологического, оториноларингологического и ортопедического лечения. Следует учесть, что некоторые виды дизостозов лечатся только хирургическим путём. Коррекция неврологических нарушений: гипертензионно-гидроцефального синдрома (повышение внутричерепного давления), возбудимости, отставаний в психическом развитии, синдромов, сопровождающихся асимметрий рефлексов, мышечного тонуса и чувствительности. Лечение сопутствующей патологии офтальмологом, ЛОРом и ортопедом. Любое иное лечение, приносящее видимый эффект (массаж, гомеопатия, иглы, поведенческая игровая терапия, кинезитерапия, психотерапия матери и т. д.).
Решение найдётся!
Врач-остеопат Арсений Гуричев
Причины приобретенной асимметрии
 Череп может деформироваться, если младенец постоянно спит на одной и той же стороне
Череп может деформироваться, если младенец постоянно спит на одной и той же стороне
Иногда при родах форма головки не деформируется, либо же возникает легкое искажение, которое быстро приходит в норму. Однако нужно правильно ухаживать за крохой, чтобы мягкий череп оставался ровным и округлым.
Приобретенная асимметрия может быть спровоцирована неправильным положением малыша в кроватке или при прикладывании к груди, ношении на руках.
Риск получить вытянутую форму головы у новорожденного ребенка увеличивается, если он постоянно лежит на спине (в кроватке, коляске, автокресле). Кости черепа у малыша могут смещаться вглубь и вверх. Давление на затылок и темечко – угроза деформации лицевого отдела: дефекты скуловой кости, нижней и верхней челюсти, смещение уха, глазниц. Смещение вверх может привести к выпячиванию щек и лба.
Если изменение формы головы произошло из-за позы, в которой младенец проводит много времени, вскоре оно пройдет. Через несколько месяцев ребенок станет более подвижным и череп обретет нормальные очертания.
Лечение эпилепсии
Сейчас для лечения эпилепсии широко применяют противосудорожные препараты. Их назначают в малых дозах, постепенно доводя до концентрации, достаточной для прекращения приступов. Препарат отменяют в случае, когда приступы не повторяются более 4-ех лет при нормальных показателях ЭЭГ. Иногда лекарства приходится принимать пожизненно, сочетать два и более препаратов, однако это оправдывается существенным повышением качества жизни больного.
Если было выявлено, что причиной судорожных припадков являются новообразования в мозгу, проводится хирургическое лечение.
В клинике «Семейный доктор» предоставляют все необходимое для диагностики этого опасного заболевания:
- консультацию профессионального невролога-эпилептолога;
- электроэнцефалографию (ЭЭГ) бодрствования и дневного сна;
- видео-ЭЭГ мониторинг дневного сна (ВЭЭГМ);
- ультразвуковое обследование;
- лабораторные анализы;
- дополнительную консультацию специалистов для уточнения причины возникновения судорожных припадков (психолога и психиатра, кардиолога, эндокринолога, гастроэнтеролога и других).
ЭЭГ и ВЭЭГМ могут быть проведены в один и тот же день. В этот же день можно записаться на консультацию эпилептолога.
Не откладывайте визит к врачу, диагностику необходимо проводить после первого же приступа! Чем раньше начато лечение, тем больше вероятность, что ваш ребенок сможет излечиться.
В клинике «Семейный доктор» прием ведет опытный эпилептолог – врач-невролог, специалист, способный вовремя распознать судорожный припадок и назначить эффективное лечение. Он знаком с особенностями протекания заболевания у детей самого раннего возраста.
+7 (495) 775 75 66
Причины псориаза у детей
Во всем мире не прекращаются исследования для выявления причин появления этой болезни. Однако до сих пор они достоверно не установлены. Основная теория – это генетическая предрасположенность.
В качестве провоцирующих факторов ученые называют:
- травмирование кожи;
- литий-содержащие лекарства;
- инфекционные болезни;
- расстройства метаболизма;
- нарушение функции эндокринной системы;
- стрессы;
- курение и употребление алкоголя (касается взрослых и подростков);
- слабый иммунитет.
В норме клетки кожи созревают за 30 дней, а при этом заболевании – за 4-5. Вследствие этого формируются папулы. Те же самые нарушения обнаруживаются и во внешне здоровых тканях, а не только в местах высыпаний.
Особенности строения
 В первые месяцы после рождения голова малыша непропорционально большая по диаметру относительно грудной клетки. Ее соотношение постепенно меняется, а окончательное формирование заканчивается в подростковом возрасте. Это связано с более мягкой структурой костей, наличием хрящевой ткани, которая костенеет по мере роста ребенка.
В первые месяцы после рождения голова малыша непропорционально большая по диаметру относительно грудной клетки. Ее соотношение постепенно меняется, а окончательное формирование заканчивается в подростковом возрасте. Это связано с более мягкой структурой костей, наличием хрящевой ткани, которая костенеет по мере роста ребенка.
В отличие от взрослого человека, череп младенца имеет соотношение лицевой к мозговой части не менее 1:8. Во взрослом возрасте пропорция сокращается до 1:2. Коробка значительно увеличена в объеме, имеет на теменной зоне роднички. Это естественные «окошки» из тончайшей хрящевой ткани, которые постепенно превращаются в прочные швы.
На первом месяце жизни череп новорожденного достаточно мягкий и эластичный, практически лишен окостеневших участков. В течение 2−4 месяцев начинается формирование костей. Они постепенно сливаются в одно полотно, соединенное подвижными швами.
Роднички отвердевают к 12 месяцу. Они сдвигаются, освобождая место для растущего головного мозга. Во время родов они безболезненно сжимаются, позволяя голове малыша беспрепятственно проходить по родовому пути без травм и разрывов. Они имеют разную форму:
- Передний. Наиболее большой по размеру, напоминает ромб. Начинается сверху в лобной зоне, проходит до темени ребенка. Может не закрываться полностью до 2 лет, позволяя проводить обследование головного мозга малыша с помощью УЗИ.
- Задний. Парный, имеет клиновидную форму, полностью отвердевает к 3 месяцам. Формирует затылок, начинается от теменной области, располагается сбоку у височной кости.
- Сосцевидный. Миниатюрный родничок, относится к парным, соединяет сзади затылочную и теменную кости после отвердевания. Закрытие заканчивается к 4 месяцам.
Диагностика
Для постановки диагноза в большинстве случаев бывает достаточно визуального осмотра коровы, поскольку стригущий лишай имеет характерные особенности. Иногда с целью исключения других кожных заболеваний необходимо взять образцы поражённой ткани на анализ. Для этого берут чешуйки кожи и волоски, вырывая их вместе с луковицей.
Ветеринар обращает внимание на то, в какой форме протекает заболевание:
- В стёртой.
- Поверхностной.
- Глубокой.
- Пузырчатой.
Поставить точный диагноз, а также определить вид патогенных микроорганизмов, которые вызвали заболевание, может только опытный ветеринар. В домашних условиях вы никаким образом не определите штамм грибка, поэтому лечение может оказаться неэффективным. После обращения врач осматривает корову или телёнка, чтобы по внешним признакам определить наличие трихофитии.
Лабораторные исследования необходимы для того, чтобы отличить лишай от чесотки. При рассмотрении под микроскопом на чешуйках кожи заметен чесоточный клещ, который имеет сравнительно большие габариты, а также передвигается по поверхности. А грибок выглядит как большая грибница со спорами, которая покрывает рассматриваемый материал.
Диагностируют лишай при визуальном осмотре. Редко возможно атипичное течение заболевания. В этом случае берут на анализ соскоб, и исследуют его.
Лишай имеет 4 формы: стертую; поверхностную; пузырчатую (везикулярную), когда поражается внутренняя поверхность бедра коровы, возможно заражение половых органов и промежности животного; глубокую (фолликулярную), которой чаще всего подвержены неокрепшие детеныши коровы. У стертой и поверхностной болезни нетяжелая степень, чаще ими страдают взрослые коровы и быки.
Чтобы понять, какой формой страдает корова, необходимо обратиться к ветеринарному специалисту. Только он сможет правильно и точно поставить диагноз, в связи с которым и назначается медикаментозный способ избавления от лишая.
Важно! Не следует полагаться только на внешние проявления. Сходная симптоматика наблюдается у чесотки и дерматита
При наличии симптомов струпья или волоски с поражённого участка отправляют на микологическое исследование. В лаборатории определяют род грибка, чтобы подобрать соответствующее лечение.
https://youtube.com/watch?v=0xLbrZ2lqRI
Нормы окружности при рождении
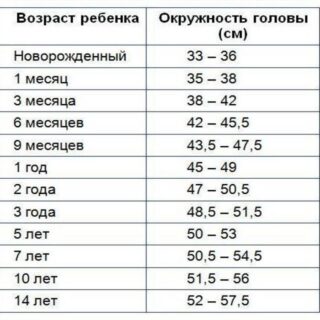 В первые месяцы и годы диспропорция тела и головы ребенка более выражена, постепенно выравнивается до стандартных соотношений. В среднем окружность у мальчиков составляет 37 см, а у девочек − 35 см. Всего за 6 месяцев цифра возрастает в 2 раза, быстро меняется. Поэтому педиатры рекомендуют проводить ежемесячные измерения, следить за динамикой.
В первые месяцы и годы диспропорция тела и головы ребенка более выражена, постепенно выравнивается до стандартных соотношений. В среднем окружность у мальчиков составляет 37 см, а у девочек − 35 см. Всего за 6 месяцев цифра возрастает в 2 раза, быстро меняется. Поэтому педиатры рекомендуют проводить ежемесячные измерения, следить за динамикой.
Более активный рост наблюдается у детей, которые появились на свет недоношенными. Они ежемесячно прибавляют в окружности до 2 см. Это связано с развитием функций головного мозга и набором веса.
Нормы окружности – важный показатель здоровья и правильного развития грудничка. При отклонениях на ранней стадии можно вывить тяжелые генетические аномалии, заболевания и патологии головного мозга.
Ручки и ножки младенцев
Ступни и ладони малыша нужно осмотреть, чтобы исключить пороки развития или травматические повреждения.
Родители должны знать, что все изменения в строении кистей рук или ног — явление по большей части наследственное. И чтобы не падать в обморок при виде неожиданного шестого пальца, разузнайте у бабушек и дедушек, мам и пап, были ли у них такого рода проблемы.
Отказ от ответственности: этот контент, включая советы, предоставляет только общую информацию. Это никоим образом не заменяет квалифицированное медицинское заключение. Для получения дополнительной информации всегда консультируйтесь со специалистом или вашим лечащим врачом.
Добавьте «Правду.Ру» в свои источники в Яндекс.Новости или News.Google, либо
Быстрые новости в Telegram-канале Правды.Ру. Не забудьте подписаться, чтоб быть в курсе событий.
18 важных намеков, которые пытаются вам дать малыши
Редактор: Ольга Алексеева, Куратор: Елена Андреева
Почему возникает деформация черепа у младенцев?
Деформация головы ребенка при родах – физиологический процесс. У плода мозговая часть скелета состоит из подвижных костных пластин, соединенных фиброзной или хрящевой тканью. В процессе родовой деятельности голова «протискивается »через узкое кольцо костей таза. Давление, оказываемое на череп, деформирует его. Смещение костей позволяет пройти препятствие, не повреждая головной мозг. После появления на свет у ребенка «включается» механизм противоположный компрессии. Декомпрессия происходит за счет повышения внутричерепного давления в процессе дыхания и сосания.

Уплощенный затылок у малыша
Деформация самопроизвольно исчезает. Кроме физиологической может быть и патологическая внутриутробная аномалия формы черепа, которую вызывают:
- прохождение крупного плода по слишком узкому родовому пути;
- атония мышц, участвующих в родах;
- маленький (узкий) или плоский таз;
- стремительное изгнание плода;
- асинклитизм и синклитизм – неправильное вставление головки в тазовое кольцо;
- травма при родовспоможении;
- многоплодная беременность.
Деформировать форму может внутриутробная патология закладки и развития костей на стадии эмбриогенеза. Отклонение от нормы происходит под влиянием:
- инфекции;
- нарушения положения плода в матке;
- генетических заболеваний;
- дисплазии.
В процессе тяжелых родов очень редко повреждается мозг, он надежно защищен от компрессии, но малышу придется немного помочь, чтобы исправить дефект.
Приобретенная асимметрия может быть вызвана неправильным:
- положением ребенка в кроватке;
- положением малыша при прикладывании к груди, ношении на руках.
Родители должны обратить внимание на позу и поведение младенца во время сна и бодрствования






